Репродуктивное здоровье девочек с дефицитом массы тела
- Аннотация
- Статья
- Ссылки
- English
Введение
В период препубертата (9–12 лет) и пубертата (13–18 лет) девушки сталкиваются с проблемой нарушения веса, включая снижение массы тела вплоть до ее дефицита [1]. Это часто связано с нерациональным питанием подростков, чрезмерной физической нагрузкой и психическими расстройствами, такими как нервная анорексия или булимия. В странах Ближнего Востока и Северной Африки недостаток массы тела также может быть обусловлен недостаточностью питания вплоть до кахексии [2].
Тенденция к снижению массы тела у девочек вызвана стремлением соответствовать общественным стандартам, навязываемым модной индустрией. Исследование с участием 220 студенток бакалавриата, которым случайным образом предлагалось просмотреть в социальных сетях изображения женщин с идеальной или умеренной стройностью, показало, что после просмотра таких фотографий у девушек появилась неудовлетворенность собственным телом и внешностью [3]. В таких случаях нередко возникает желание снизить вес до критических показателей.
Недостаточная масса тела у девочек может негативно влиять на их репродуктивное здоровье. Согласно определению экспертов Всемирной организации здравоохранения (ВОЗ), репродуктивное здоровье подразумевает состояние полного физического, психического и социального благополучия, а также способность к безопасной и удовлетворительной половой жизни и возможность воспроизводства [4]. Для поддержания репродуктивного здоровья девочки-подростка необходим контроль факторов, влияющих на состояние организма, с антенатального периода развития до периодов детства, пубертата и юношества. Состояние репродуктивного здоровья определяется образом жизни: половым поведением, отказом от вредных привычек, характером воздействия вредных факторов окружающей среды (поллютантов), а также правильным питанием и поддержанием нормальной массы тела. Поддержание массы тела в пределах возрастных норм необходимо для правильного функционирования всех систем организма, в том числе репродуктивной.
Цель – изучить и оценить влияние дефицита массы тела на репродуктивное здоровье девочек.
Материал и методы
Поиск соответствующей литературы (зарубежные и отечественные когортные исследования, исследования по типу «случай – контроль» и систематические обзоры) за период 2018–2024 гг. осуществлялся в базах данных PubMed, Medline, CyberLeninka, Google Академия и Cochrane Library. Отобраны и проанализированы 43 научные статьи.
Результаты и обсуждение
Дефицит массы тела девочки негативно влияет на репродуктивные функции, что обусловлено нарушением выработки половых стероидов и развитием дисфункции гипоталамо-гипофизарно-гонадной (ГГГ) системы [5]. В жировых клетках организма происходит экстрагонадный синтез половых гормонов: ароматизация андрогенов в эстрогены, накопление и дальнейшая секреция гормонов, обеспечивающих физиологически нормальный уровень эстрогенов в крови [6]. При уменьшении объема жировой ткани снижается синтез половых гормонов и нарушается механизм обратной связи в системе ГГГ. Как следствие – нарушение менструального цикла и овуляции [7].
Лептин, гормон пептидной природы, регулирующий чувство насыщения и синтезируемый в жировой ткани, служит посредником между жировой тканью и системой ГГГ [8, 9]. Он вырабатывается в организме под воздействием гена ожирения – ob-гена и зависит от содержания жировой массы [10]. Лептин стимулирует выработку киссептина в гипоталамусе, который через KISS-1-нейроны вызывает секрецию гонадотропин-рилизинг-гормона, индуцирующего синтез лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) в гипофизе. Уровни ЛГ и ФСГ определяют синтез андрогенов и эстрогенов и их концентрацию в крови [11]. При уменьшении количества жировой ткани уровень лептина снижается, что ослабляет его влияние на систему ГГГ и синтез половых стероидов в организме.
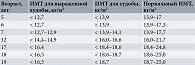
В клинической практике, чтобы установить соответствие веса девочки нормативам, рассчитывают индекс массы тела (ИМТ). Для этого массу тела в килограммах делят на рост в метрах, возведенный в квадрат. Результаты сопоставляют с установленными нормами для конкретного возраста [12]. ИМТ девочки ниже возрастной нормы указывает на дефицит массы тела. Согласно данным ВОЗ, для девочек 5–7 лет ИМТ ниже 13,9 кг/м2 свидетельствует о дефиците массы тела, тогда как для девочек 17–19 лет дефицит массы тела соответствует значениям ИМТ ниже 18,5 кг/м2 [13]. Для девочек 5–7 лет нормальными считаются показатели ИМТ в пределах от 13,9 до 16,9 кг/м2, для девушек 17–19 лет – от 18,5 до 24,6 кг/м2 [13]. Нормативные значения ИМТ могут варьироваться в зависимости от источников данных (таблица).
Прогнозирование репродуктивных проблем только на основании низкого ИМТ не всегда обоснованно. Для поддержания репродуктивного здоровья имеет значение количество жировой ткани в организме девочки, поскольку в ней осуществляется синтез женских половых гормонов. Один и тот же показатель ИМТ может отражать разные типы телосложения, уровни физического развития и процентное содержание жировой массы [5]. Сниженные показатели ИМТ далеко не всегда говорят о недостатке жировой ткани. Для объективной оценки состояния жировой ткани предпочтительно использовать методы измерения окружности средней трети плеча, калиперометрию или биоимпедансометрию.
Измерение окружности средней трети плеча является быстрым и доступным методом и используется врачами для определения дефицита массы тела, особенно когда другие методики неприменимы (например, у детей с неврологическими нарушениями) [14, 15]. Для оптимизации метода и удобства его применения в клинической практике необходимы дальнейшие исследования определения норм окружности в разных возрастных группах детей. Другим простым и удобным методом, активно применяемым в педиатрической практике, является калиперометрия – метод измерения толщины кожной складки с помощью калипера [16]. Биоимпедансометрия, наиболее точный метод из всех перечисленных, основан на пропускании слабого электрического тока через ткани и измерении их сопротивления [17].
В исследованиях взаимосвязи ИМТ и состава тела детей нередко обнаруживается несоответствие между показателем ИМТ и содержанием жира в организме, что подчеркивает необходимость использования биоимпедансометрии наряду с ИМТ для более точной оценки содержания жировой массы у девочек [18].
Пубертатный период девочки включает несколько последовательных этапов: гонадархе, адренархе, телархе, пубархе и менархе. Под воздействием тропных гормонов гипофиза (ФСГ и ЛГ) активируются репродуктивные железы, что знаменует начало гонадархе, первой фазы пубертата. Далее следует активация выработки андрогенов надпочечниками в фазе адренархе. Развитие вторичных половых признаков характеризует фазу телархе, которая обычно начинается в возрасте 8–11 лет. После наблюдается рост волос в области лобка (пубархе), в среднем в 12 лет. Завершающим этапом пубертатного периода является менархе, начало менструаций, обычно в возрасте 10–16 лет, в среднем в 13 лет [19].
Половое развитие оценивают по шкале Таннера, включающей пять последовательных стадий формирования половых признаков [20]. На первой стадии половые признаки отсутствуют, на второй (9–11 лет) происходит набухание молочных желез и появляются волосы на лобке. На третьей стадии (12 лет) начинается рост волос в подмышечной области, может появиться акне, происходит быстрый скачок роста. На четвертой стадии (13 лет) наступает первая менструация, на пятой (около 15 лет) завершается развитие репродуктивных органов и гениталий. При появлении признаков полового развития ранее восьми лет у девочек диагностируют преждевременное половое развитие, а в отсутствие вторичных половых признаков у девочек старше 13 лет – задержку полового развития [21].
Половое созревание девочек с дефицитом массы тела наступает позже и имеет особенности формирования вторичных половых признаков. В отечественном исследовании с участием девочек в возрасте 14–17 лет у представительниц астеноидных пропорций с ИМТ от 16,02 до 18,03 кг/м2 наблюдался самый низкий балл (2,4) при оценке развития молочных желез. Оценки в 3 балла такие подростки достигают к 17 годам. В то же время у представительниц нормостеноидных и пикноидных пропорций развитие молочных желез завершается к 15 годам (3 балла) [22]. Помимо этого у девушек астеноидных пропорций отмечается низкая степень оволосения лобка в возрасте 14 лет (2,6 балла), а завершается процесс к 17 годам (3 балла). У девушек нормостеноидных пропорций оволосение лобка происходит к 15 годам (3 балла). Завершение оволосения подмышечных впадин у девушек астеноидных пропорций отмечается в 17 лет (p ≤ 0,05), что существенно позже, чем у девушек пикноидных (14 лет) и нормостеноидных (15 лет) пропорций [22].
Завершающим этапом полового созревания девочки является наступление менархе. По данным Федеральной службы государственной статистики, в России расстройства менструаций продолжительное время занимают лидирующие позиции в структуре заболеваемости женщин: в 2022 г. было выявлено 1505,26 случая на 100 тыс. женщин в возрасте 10–49 лет [23]. При этом в 2020 и 2021 гг. уровень заболеваемости составил 1302,95 и 1439,05 на 100 тыс. женщин в возрасте 10–49 лет соответственно. Это свидетельствует о росте распространенности нарушений менструального цикла и требует внимания к факторам риска, одним из которых является дефицит массы тела. На фоне инфантильного типа функционирования половой системы вследствие дефицита эстрогенов и возможного формирования гиперандрогении у девочек с недостаточным весом могут возникать поздний возраст менархе (после 15 лет), олигоаменорея (короткие менструации, менее двух дней) и гипоменорея (скудные менструации), дисменорея (болезненные менструации), а в некоторых случаях аменорея [24–28].
L. Wang и соавт. проанализировали в общей сложности 96 исследований с участием 78 068 пациенток, 79,9% из которых были студентками университетов. Средний возраст пациенток составил 19,38 (13–45) года. В ходе исследования достоверно доказана связь первичной дисменореи с недостаточным весом (относительный риск (ОР) 1,70; 95%-ный доверительный интервал (ДИ) 1,34–2,15) [29].
Вторичная аменорея у девочек с низким ИМТ связана с уменьшением жировой ткани, что приводит к снижению выработки лептина и гонадотропинов, а также гипофункции яичников [30]. Вторичная аменорея определяется как прекращение регулярных менструаций минимум на три месяца и нерегулярных на шесть месяцев [31]. Основные причины вторичной аменореи включают интенсивные физические нагрузки, дефицит энергии и психологический стресс на фоне низкого ИМТ [32]. Это состояние может значительно снижать фертильность и репродуктивный потенциал [33].
Аномальные маточные кровотечения (АМК) часто встречаются в пубертатном периоде. Свыше 50% всех обращений девочек-подростков к гинекологу связаны именно с АМК [34]. Установлено, что АМК представляют собой кровяные выделения из половых путей после задержки менструаций на срок от 14–16 дней до 1,5–6 месяцев с последующим обильным кровотечением на протяжении более семи дней [35]. Одной из причин АМК в пубертате является дисбаланс половых гормонов. Впоследствии нарушается фолликулогенез и возникает маточное кровотечение.
Овуляторная дисфункция в результате нарушения функционирования системы ГГГ у пациенток с недостаточным весом может приводить к эпизодам гипоэстрогенных АМК. Показано, что гипоэстрогенные АМК характеризуются возникновением необильного кровотечения, при котором наблюдаются длительные и мажущие выделения на фоне плохого сокращения матки [34]. Кроме того, при осмотре у девочек с данной патологией выявляются признаки недостаточного физического развития, скудное оволосение наружных половых органов, бледная и атрофичная слизистая оболочка влагалища и влагалищной части шейки матки при осмотре в зеркалах, матка малых размеров при ректальном исследовании [34].
У девочек с дефицитом массы тела АМК регистрируются чаще, чем у пациенток с избыточной массой тела. Так, из 140 девочек в возрасте 10–15 лет с АМК у 48,9% ИМТ соответствовал нормальным значениям, у 31,0% отмечался дефицит массы тела, а у 20,1% – избыточная масса тела [36]. В группе с АМК психологические и физические нагрузки значительно превышали таковые в группе контроля: 37,6, 17,7 и 9,4, 2,3% соответственно (р < 0,01) [36].
Следует отметить, что стрессы и физические нагрузки ассоциированы как с АМК, так и с низким ИМТ, что может свидетельствовать о потенциальной взаимосвязи между ними.
Отечественные данные подтверждают наиболее высокую распространенность в клинической практике гиперэстрогенных АМК у пациенток с избыточной массой тела, что обусловлено увеличением уровня эстрадиола в крови и формированием гиперплазии эндометрия [37, 38].
В исследовании у пациенток с АМК обильного и умеренного характера выявлялась гиперэстрогения одновременно с повышенным или нормальным уровнем ФСГ и нормальным или незначительно сниженным уровнем ЛГ [39]. В ходе ультразвукового исследования органов малого таза у девочек с АМК определялись увеличенные размеры матки и гиперплазия эндометрия (84,4% случаев) [39].
В России также наблюдаются негативные демографические тенденции, требующие контроля факторов, провоцирующих развитие патологии беременности, родов и перинатальных осложнений. Дефицит массы тела до и во время беременности может негативно влиять на период гестации и развитие плода. Низкий ИМТ матери связан с низким весом плода при рождении, преждевременными родами и неонатальной смертностью [40, 41]. Так, во вьетнамском исследовании низкий ИМТ до беременности ассоциировался с увеличением в три раза вероятности рождения ребенка с низким для гестационного возраста весом [42]. Впоследствии это может негативно отразиться на когнитивных способностях, успеваемости, производительности труда, заболеваемости [42, 43].
Аналогичные данные получены в китайском когортном исследовании с участием 12 029 беременных. Зафиксирован увеличенный риск рождения младенцев с низким для гестационного возраста весом у пациенток с низким ИМТ по сравнению с девушками контрольной группы, масса тела которых находилась в пределах физиологической нормы, – 12,74 и 7,43% соответственно (скорректированный ОР 1,92; 95% ДИ 1,61–2,30) [43]. Несмотря на это, в японском исследовании недостаточный вес матери не оказывал никакого эффекта на перинатальную смертность и даже носил защитный характер (ОР 0,82; 95% ДИ 0,69–0,97; p = 0,02) [44].
Низкий ИМТ девушек ассоциирован с негативными эффектами экстракорпорального оплодотворения (ЭКО), такими как уменьшение вероятности беременности и повышение риска выкидыша [45]. Недостаточный вес матери связан со снижением частоты имплантаций при ЭКО, а также естественной беременности, что обусловлено гипоплазией эндометрия вследствие сокращения выработки эстрогенов [46].
Заключение
Данные литературы указывают на взаимосвязь между недостаточной массой тела у девочек и возникновением репродуктивных осложнений в пубертате, периоде беременности и во время родов. Для прогнозирования и предотвращения нарушений репродуктивной системы необходимо контролировать массу тела девочек с помощью определения ИМТ и сравнения показателей с возрастными нормами. Кроме того, важно оценивать содержание жировой массы в организме. Для этого измеряют окружность средней трети плеча, используют калиперометрию или биоимпедансометрию – в зависимости от доступности методов тестирования.
Конфликт интересов. Авторы заявляют об отсутствии возможных конфликтов интересов.
Финансирование. Работа выполнена без спонсорской поддержки.
Ye.V. Sibirskaya, PhD, Prof., P.O. Nikiforova, A.Yu. Shatilina
Russian University of Medicine
Russian Children’s Clinical Hospital – a Branch of N.I. Pirogov Russian National Research Medical University
N.I. Pirogov Russian National Research Medical University
I.M. Sechenov First Moscow State Medical University
Contact person: Polina O. Nikiforova, pol_nikiforova@mail.ru
The state of the reproductive system largely determines a woman's overall well-being and quality of life. Demographic indicators of fertility, as well as maternal, perinatal and child mortality are extremely important for society. It is no coincidence that the priority task of obstetricians and gynecologists is to identify factors that negatively affect the reproductive health of the female population. The study of the main aspects should begin with childhood and adolescence, since most violations of specific functions of a woman's body are formed during these periods. One of the modifiable factors is a body weight deficit in girls and adolescent girls, which is associated with an insufficient amount of adipose tissue and a decrease in the synthesis of sex hormones necessary for the normal functioning of the reproductive system of the body.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.