Тактика ведения пациентов с постковидной астенией*
- Аннотация
- Статья
- Ссылки
- English
Цель – изучить на примере амбулаторной группы детей и подростков частоту постковидной астении и сочетание этого состояния с иными проявлениями постковидного синдрома, определить постковидную астению как маркер общесоматического неблагополучия.
Материал и методы. С целью уточнения распространенности инфекции COVID-19 среди детей и подростков определили число заболевших за 2020–2023 гг. Для выяснения частоты постковидной астении в дневном стационаре детской поликлиники обследовали 147 детей, перенесших COVID-19 в амбулаторных условиях. Для сопоставления с частотой постковидной астении у взрослых опросили 105 лиц старше 40 лет, также перенесших COVID-19 амбулаторно. Для установления потенциальных связей между постковидной астенией и иными проявлениями постковидного синдрома обследовали 33 подростка с астенией и 30 – без астении.
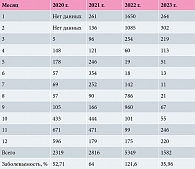
Результаты. При пересчете на все детское население (совместно с подростками) на подведомственной городской поликлинике территории (44 000 детей и подростков) показатель заболеваемости COVID-19 (для острых заболеваний – и показатель распространенности) колебался от 52,71:1000 населения до 121,6:1000 с максимальным числом заболевших в осенне-зимний и ранний весенний периоды. Частота постковидной астении у подростков, перенесших инфекцию амбулаторно, составила 25,2%. Из 105 респондентов старше 40 лет астения выявлена у 42,9%. Высокая частота астении у опрошенных может быть обусловлена возрастом (25,7% опрошенных старше 60 лет), а также наличием у них состояний, не характерных для детей и подростков: избыточной массы тела (12,4%) и артериальной гипертензии (11,4%). Астения у детей сочеталась с многочисленными вегетовисцеральными расстройствами.
Заключение. Астения у детей и подростков – распространенное явление, однако часто недооцениваемое и неэффективно контролируемое. Требуются дальнейшие исследования для уточнения частоты постковидной астении в зависимости от преморбидного фона и особенностей течения вирусного заболевания и совершенствования методов реабилитации.
Цель – изучить на примере амбулаторной группы детей и подростков частоту постковидной астении и сочетание этого состояния с иными проявлениями постковидного синдрома, определить постковидную астению как маркер общесоматического неблагополучия.
Материал и методы. С целью уточнения распространенности инфекции COVID-19 среди детей и подростков определили число заболевших за 2020–2023 гг. Для выяснения частоты постковидной астении в дневном стационаре детской поликлиники обследовали 147 детей, перенесших COVID-19 в амбулаторных условиях. Для сопоставления с частотой постковидной астении у взрослых опросили 105 лиц старше 40 лет, также перенесших COVID-19 амбулаторно. Для установления потенциальных связей между постковидной астенией и иными проявлениями постковидного синдрома обследовали 33 подростка с астенией и 30 – без астении.
Результаты. При пересчете на все детское население (совместно с подростками) на подведомственной городской поликлинике территории (44 000 детей и подростков) показатель заболеваемости COVID-19 (для острых заболеваний – и показатель распространенности) колебался от 52,71:1000 населения до 121,6:1000 с максимальным числом заболевших в осенне-зимний и ранний весенний периоды. Частота постковидной астении у подростков, перенесших инфекцию амбулаторно, составила 25,2%. Из 105 респондентов старше 40 лет астения выявлена у 42,9%. Высокая частота астении у опрошенных может быть обусловлена возрастом (25,7% опрошенных старше 60 лет), а также наличием у них состояний, не характерных для детей и подростков: избыточной массы тела (12,4%) и артериальной гипертензии (11,4%). Астения у детей сочеталась с многочисленными вегетовисцеральными расстройствами.
Заключение. Астения у детей и подростков – распространенное явление, однако часто недооцениваемое и неэффективно контролируемое. Требуются дальнейшие исследования для уточнения частоты постковидной астении в зависимости от преморбидного фона и особенностей течения вирусного заболевания и совершенствования методов реабилитации.

Актуальность
Острая коронавирусная инфекция COVID-19 – полисистемное заболевание. По мере наблюдения за пациентами, перенесшими COVID-19, появлялись сведения о симптомах заболевания, сохранявшихся в течение недель или месяцев после острой фазы болезни: постковидном синдроме, длительном COVID. Единого определения длительного COVID не существует. Среди симптомов, напоминающих острую инфекцию, доминирует усталость. Термин «усталость» имеет различные значения. В частности, под этим термином понимают физиологическую или повседневную усталость. Однако постковидный синдром характеризуется множеством достаточно стабильных признаков не только усталости, слабости, но и сопутствующих неврологических и психологических расстройств таких функций, как восприятие, эмоции и познание в сочетании с мультиформными вегетовисцеральными дисфункциями [1]. Более точным считается термин «постинфекционная, постковидная астения». Постинфекционная астения, нередко трактуемая как усталость, – частый симптом вирусной инфекции. COVID-19 – не исключение. Но тяжесть и продолжительность подобной усталости отличают COVID-19 от обычной простуды или гриппа [2]. Соотношение постковидной астении и иных проявлений постковидного синдрома (long-COVID) изучены недостаточно, особенно в педиатрической популяции.
Цель – изучить в амбулаторной группе детей и подростков частоту постковидной астении и сочетание этого состояния с иными проявлениями постковидного синдрома, а также определить постковидную астению как маркер общесоматического неблагополучия.
Материал и методы
С целью уточнения распространенности инфекции COVID-19 среди детей и подростков определили число заболевших за 2020–2023 гг. Для установления частоты постковидной астении в дневном стационаре детской поликлиники обследовали 147 детей, перенесших COVID-19 в амбулаторных условиях. Для сопоставления с частотой постковидной астении опросили 105 лиц старше 40 лет, также перенесших коронавирусную инфекцию амбулаторно. С целью выявления потенциальных связей между постковидной астенией и иными проявлениями постковидного синдрома обследовали 33 подростка с астенией и 30 – без астении. Результаты обработаны математически.
Результаты
Как и ожидалось, после завершения пандемии заболеваемость COVID-19 среди населения сохранялась (табл. 1). Как видно из табл. 1, максимальная частота случаев зафиксирована в зимний и осенне-весенний периоды. При пересчете на все детское население, включая подростков, на подведомственной городской поликлинике территории показатель заболеваемости (для острых заболеваний – и показатель распространенности) колебался от 52,71:1000 населения до 121,6:1000. Диагноз заболевания наряду с анамнестическими и клиническими сведениями подтвержден результатами лабораторных исследований (табл. 2). Как видно из табл. 2, чаще всего проводили полимеразную цепную реакцию и быстрый тест (выявление антигена – вируса).
Среди 147 детей, поступивших в дневной стационар детской поликлиники по поводу ранее перенесенного COVID-19, астения зарегистрирована у 37 (25,2%). Среди опрошенных нами 105 взрослых старше 40 лет астения выявлена у 45 (42,9%), что чаще, чем у детей и подростков.
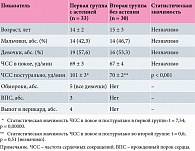
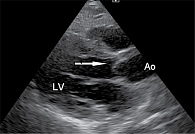
Мы сопоставили состояние подростков с постковидной астенией (первая группа) и без нее (вторая группа). Данные представлены в табл. 3. Как видно из табл. 3, по половозрастным характеристикам группы были сопоставимы. Но постуральная тахикардия в первой группе (с постковидной астенией) была более выражена, чем во второй. Точно так же разница в частоте сердечных сокращений (ЧСС) в покое и после вертикализации в первой группе была статистически значимой. Во второй группе после вертикализации ЧСС несколько увеличивалась, что вполне закономерно, тем не менее изменения были статистически незначимы. Кроме того, в первой группе в качестве постковидных изменений зарегистрированы: цефалгия (n = 3), головокружение (n = 4), боль в животе (7 против 3 во второй группе), миграция водителя ритма (n = 5), смена ритма в области синусового узла в ортостазе на синусовый (n = 1), укорочение интервала PQ (n = 1), лабильная диастолическая артериальная гипертензия, более выраженная в ночное время (n = 1), и врожденные состояния (дисплазия соединительной ткани по типу синдрома суставной гипермобильности (2 против 1) c пролабированием створки бикуспидального клапана аорты) (рисунок).
Таким образом, проведенное исследование выявило достаточно большое число случаев постковидной астении и ее сочетание с разнообразными клиническими изменениями.
Тактика ведения пациентов с постковидной астенией
Независимо от причины развития астении принципы ведения пациентов с такой патологией одинаковы [3]. Рекомендуется участие многопрофильной команды под руководством педиатра, который определяет необходимость обращения к узкому специалисту, время и очередность его вовлечения в лечебный процесс. Несмотря на межпрофессиональный подход, необходимо понимание ключевых принципов управления активностью. Важно создать психологический оптимум в семье, школе, внести изменения в образ жизни, которые позволят оптимизировать уровни энергии и избежать феномена «подъема и спада», когда за перенапряжением следует крайнее истощение. Управление активностью направлено на предотвращение перенапряжения и неоправданного длительного отдыха (пассивности). Цель – поддержать уровень энергии в стабильном диапазоне, чтобы обеспечить последовательное выполнение действий и предотвратить периоды истощения. Важно установить исходный уровень, при котором ребенок (подросток) участвует в деятельности и не испытывает чрезмерной усталости. Если 20-минутная прогулка вызывает усталость и требуется длительный отдых, следует попытаться сократить следующую прогулку до 10–15 минут. Полезно оставаться на достигнутом уровне активности. Физическую нагрузку рекомендуем начинать с ходьбы и вести дневник активности.
При астении часто отмечается сниженный аппетит. Пища воспринимается негативно. В таком случае целесообразно использовать заранее приготовленные закуски или готовить порционно. Лучше питаться небольшими порциями и перекусывать понемногу, чем принимать пищу трижды в день большими порциями. Уложиться в три больших приема пищи в день сложно, если пациент с астенией спит в течение длительного периода времени. При астении рекомендуется пища, содержащая углеводы с низким гликемическим индексом, поскольку они постепенно высвобождают глюкозу в кровоток (например, макароны «аль денте», коричневый рис, каша). Если пациент теряет в весе, следует обратиться к диетологу. Использование высококалорийных добавок или заменителей помогает повысить калорийность без значительного увеличения объема пищи. Важно поддерживать адекватное потребление жидкости, особенно при ортостатической гипотензии. Подростки должны принимать 1,5–2 л пероральной жидкости в день.
Активно обсуждается применение фитотерапии, пробиотиков, кверцитина, полиненасыщенных жирных кислот, витаминно-минеральных комплексов [4, 5].
L-карнитин (3-гидрокси-4-N-триметиламинобутират) играет важную роль в энергетическом обмене и производстве энергии, доставляя длинноцепочечные жирные кислоты в митохондриальный матрикс для бета-окисления. L-карнитин присутствует во всей центральной и периферической нервной системе, синтезируется из аминокислот лизина и метионина в почках, печени и мозге при участии витаминов B6, B3, C, ниацина и железа. Длинноцепочечные жирные кислоты отвечают за выработку аденозинтрифосфата, значительно превосходя средне- и короткоцепочечные жирные кислоты. L-карнитин широко используется при лечении постинфекционной астении (в сочетании с витамином С) и астении у онкологических больных [6]. Имеются данные о положительном эффекте L-карнитина при постковидной астении [7]. В отечественной практике используется L-карнитин (Элькар) в дозе 200–900 мг/сут в зависимости от возраста. На фоне его применения у наших пациентов увеличивается дистанция ходьбы (с 12,3 ± 2,3 до 17,5 ± 2,5 м), снижается оценка общей слабости по шкале MFI-20 (с 15,5 ± 2,9 до 7,9 ± 2,4).
У людей с астенией крайне нестабилен режим сна. Они могут спать в течение длительного периода времени, в неподходящее время и/или испытывать трудности с засыпанием. Сон часто не освежает. Бодрствование или сон в неподходящее время приводят к нарушению циркадных ритмов, что еще больше усугубляет астению. Для оптимизации эффективности практики гигиены сна должны быть последовательными. Препараты мелатонина молодым людям с астенией, испытывающим трудности со сном, могут назначаться только специалистом. Многие из них отдают предпочтение растительным препаратам.
В арсенал технологий, которые были использованы при амбулаторной реабилитации, входят лечебная физкультура, механотерапия, физические методы реабилитации, остеопатическая коррекция, рефлексотерапия и психологическая реабилитация.
Лечебная гимнастика – комплекс физических упражнений, разработанный для пациентов с определенной патологией. В случае реабилитации детей после респираторной вирусной инфекции органом-мишенью будет дыхательная система. Для восстановления ее нормальной функции применяются дыхательная гимнастика, упражнения на крупные группы мышц для восстановления кровотока и повышения толерантности к физической нагрузке после перенесенной вирусной инфекции. У данной категории пациентов продолжительность занятий лечебной физкультурой вначале составляет 12–15 минут. Увеличение нагрузки на одну минуту происходит один раз в два-три дня. Плотность занятий – не более 50% в среднем темпе, количество повторов упражнений – 10–12 раз. Аэробная нагрузка в различных исходных положениях восстанавливает функцию вспомогательной дыхательной мускулатуры и стимулирует работу глобальных мышц, создавая субстрат для восстановления повседневной двигательной активности. Важным аспектом использования механотерапии, в частности циклических тренажеров, является правильность выполнения упражнений, а не только продолжительность занятий.
Использование конкретного физического метода реабилитации в комплексном лечении зависит от возраста пациента, ведущего патологического синдрома, степени нарушений, наличия осложнений основного патологического состояния и сопутствующих заболеваний. Лечение физическими факторами проводят преимущественно в первой половине дня. Оптимальным вариантом является проведение одной процедуры общего воздействия и одной местной процедуры, которая должна предшествовать общей с интервалом один-два часа. Целесообразно дополнять местное нагрузочное физиотерапевтическое воздействие общими процедурами седативного, стимулирующего и общеукрепляющего характера. В дни выполнения сложных диагностических исследований, в частности лучевой диагностики, физиопроцедуры лучше не проводить. Рефлексотерапия направлена на восстановление организма после перенесенных инфекционных заболеваний, стимуляцию саногенеза, лечение соматоформных невротических расстройств.
Медицинский массаж, по нашему мнению, при амбулаторной реабилитации детей с постковидным синдромом наиболее эффективен как рефлекторно-сегментарный, выполняемый в релаксирующей направленности.
Что касается психологической реабилитации, для детей дошкольного возраста рекомендованы методы игровой и сказкотерапии. Сказкотерапия – рассказывание захватывающих историй с волшебством и специфическими персонажами, которые всегда заканчиваются торжеством добра над злом. Сюжет сказки может сочинять ребенок самостоятельно или вместе со взрослым.
Для детей школьного возраста рекомендованы разные методы арттерапии – изотерапия (рисунки, лепка), музыкотерапия (целенаправленное использование музыки для гармонизации психоэмоционального состояния), цветотерапия (влияние цвета на психоэмоциональное состояние пациента), глинотерапия (произвольное создание фигур, сочинение историй о них, проигрывание сюжета). В ходе творческих занятий ребенок выражает свое эмоциональное состояние, совместно с психологом исследует разные чувства, прорабатывает важные вопросы. Комплексный подход к реабилитации детей и подростков с астенией направлен на улучшение их самочувствия.
Обсуждение
Анализ четырехлетней динамики заболеваемости COVID-19 позволяет с уверенностью сказать, что инфекция, проникнув в общество, в нем и осталась. Как и при любой острой респираторной вирусной инфекции, максимальное число заболевших COVID-19 зарегистрировано в осенне-зимний и ранний весенний периоды.
Показатели смертности и неблагоприятных последствий для здоровья после госпитализации из-за сезонного гриппа или COVID-19 высоки. Вместе с тем госпитализация из-за COVID-19 обусловлена более высокими долгосрочными рисками смерти и неблагоприятных последствий для здоровья почти в каждой системе органов (за исключением легочной) и значительным кумулятивным избытком DALY (disability-adjusted life-years – годы жизни с поправкой на инвалидность на 100 человек), чем госпитализация из-за сезонного гриппа [8]. У 20–40% людей, перенесших COVID-19, симптомы заболевания остаются на недели или даже месяцы после острой фазы инфекции. Это рассматривается как продолжающийся симптоматический COVID-19 (от четырех до 12 недель) или пост-COVID-19-синдром (более 12 недель). Данное определение сформулировано на примере взрослых пациентов. Для детей, на наш взгляд, сроки должны быть сдвинуты до 2–12 недель при продолжающемся симптоматическом COVID-19 (при условии персистенции вируса) и четырех и более недель при пост-COVID-19-синдроме (в отсутствие персистенции вируса). К клиническим проявлениям постковидного синдрома относят астению, боль в груди, боль в суставах/мышцах, головокружение, лихорадку (неустойчивую температуру тела), одышку, желудочно-кишечные симптомы, головную боль, боль в горле, нейрокогнитивные расстройства, измененную структуру сна. Причина многих проявлений – повреждение вегетативной нервной системы (ВНС). Дисфункция ВНС приводит к возникновению ортостатической гипотензии, постуральной ортостатической тахикардии, боли в груди, нарушения ритма, включая неадекватную синусовую тахикардию.
Постинфекционная астения (R53.82), или постинфекционная нейромиастения (F48.8), или синдром утомляемости после перенесенной вирусной болезни (G93.3), неврастения (F48.0), острая реакция на стресс (F43.0), органическое эмоционально лабильное (астеническое) расстройство (F06.6), состояние после COVID-19 (U09.9) – неспецифическое состояние (заболевание?), характеризующееся стойкой утомляемостью и многочисленными вегетовисцеральными дисфункциями после очевидных острых инфекций. Симптомы астении обусловлены сложным патогенезом COVID-19. Собственно инфекция, острая или латентная реактивация вируса, окислительный стресс, воспаление, аутоиммунные процессы приводят к митохондриальной недостаточности. Возникает дисфункция ВНС, появляются постоянная усталость, нарушения моторики, раздражительность, головная боль, потеря аппетита, неустойчивость температуры тела, лабильность артериального давления, проблемы с памятью, плохая концентрация и ряд других симптомов. Как показывает собственный опыт, признаки постковидной астении отмечаются у 25,2% обследованных. Чаще о постковидной астении заявляют взрослые (42,9% опрошенных). Более частые жалобы на астению у взрослых скорее всего объясняются более тяжелым течением инфекции, возрастом (25,7% респондентов были старше 60 лет), а также наличием состояний, не характерных для детей и подростков: избыточной массой тела (12,4%) и артериальной гипертензией (у 11,4).
Заключение
При COVID-19 показатель смертности составляет менее 1% (у лиц старше 80 лет он резко возрастает). Однако масштаб пандемии превратил этот относительно небольшой процент в миллион смертей во всем мире. Десятки миллионов выживших после COVID-19 могут столкнуться с отдаленными последствиями болезни.
Астения у детей и подростков – распространенное явление, но часто недооцениваемое и неэффективно контролируемое. Астения – один из основных факторов, способствующих пропуску занятий в школе, ухудшающих состояние психического и физического здоровья. Сочетание астении с многочисленными вегетовисцеральными нарушениями позволяет говорить о постковидной астении как маркере постковидного синдрома, тяжелой дисфункции ВНС с существенными нарушениями сердечно-сосудистой системы и необходимостью диспансерного наблюдения. Школы должны быть осведомлены о диагнозе, чтобы можно было внести соответствующие изменения в режим и программу обучения.
Требуются дальнейшие исследования для уточнения частоты постковидной астении в зависимости от преморбидного фона и особенностей течения вирусного заболевания и совершенствования методов реабилитации.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Отсутствует.
V.M. Delyagin, PhD, Prof., N.S. Aksenova, I.V. Klyuchnikova
Dmitry Rogachev National Medical Research Center of Pediatric Hematology, Oncology and Immunology
N.I. Pirogov Russian National Research Medical University
City Children's Polyclinic № 150, Moscow
Contact person: Vasily M. Delyagin, delyagin-doktor@yandex.ru
Relevance. Acute coronavirus infection COVID-19 is a polysystemic disease. As patients who have had COVID-19 are observed, information has emerged about the symptoms of the disease persisting for weeks or months after the acute illness. Along with other symptoms resembling an acute infection, asthenia is the dominant feature. The ratio of post-COVID asthenia and other manifestations of post-COVID syndrome has not been sufficiently studied, especially in the pediatric group.
Purpose to study the incidence of post-COVID asthenia in children and adolescents using an outpatient group as an example and a combination of this condition with other manifestations of post-COVID syndrome, to define post-COVID asthenia as a marker of general somatic malaise.
Material and methods. In order to clarify the prevalence of COVID-19 infection among children and adolescents, the number of cases in 2020–2023 was determined. To determine the frequency of post-COVID asthenia, 147 children who had recovered from COVID in an outpatient setting were examined in the day hospital of a children's clinic. To compare with the frequency of post-COVID asthenia in adults, 105 people over 40 years old who also had COVID in an outpatient setting were interviewed. In order to determine possible links between post-COVID asthenia and other manifestations of post-COVID syndrome, 33 adolescents with asthenia and 30 without asthenia were examined.
Results. When recalculated for the entire child (including adolescent) population in the area under the jurisdiction of the city polyclinic (44,000 children and adolescents), the incidence rate of COVID-19 infection (for acute diseases – and prevalence) ranged from 52.71:1,000 population to 121.6:1,000 with the maximum number of cases in the autumn-winter and early spring periods. The incidence of post-COVID asthenia in adolescents who had the infection on an outpatient basis was 25.2%. Among the 105 adults over 40 years of age we surveyed, asthenia was detected in 42.9%. The high frequency of asthenia in adults can be explained by the age of the respondents (over 60 years old – 25.7% of respondents), as well as the presence in the surveyed group of adults of conditions that are not typical for children and adolescents: excess body weight (in 12.4%), arterial hypertension (in 11.4%). Asthenia in children was combined with numerous vegetative-visceral disorders.
Conclusion. Asthenia in children and adolescents is a common phenomenon, but often underestimated and ineffectively controlled. Further research is required to clarify the frequency of post-COVID asthenia depending on the premorbid background and the characteristics of the course of the viral disease and to improve rehabilitation methods.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.