Собственный опыт, практическое значение и перспективы биопсии сигнальных лимфатических узлов в РФ
- Аннотация
- Статья
- Ссылки
- English
В исследование были включены пациенты старше 18 лет с меланомой кожи IB, IIA, IIB или IIC клинических стадий (AJCC, 8-е издание), 234 мужчины (31%) и 521 женщина (69%). Метастатически измененный сторожевой лимфоузел (СЛУ) был выявлен в 17,2% случаев (n = 130). Пациенты категории T1a, T1b и T2a составили 7,4% (n = 56), 16,5% (n = 125) и 19,6% (n = 148) соответственно. Метастатически измененный СЛУ обнаруживался в 10% случаев для данных категорий, в 100% случаев это был единственный лимфатический узел с метастазом. Из 755 пациентов согласились принять участие в опросе 585 (77,5%). Все пациенты находятся под динамическим наблюдением по месту жительства. У 55 (9,4%) произошло прогрессирование меланомы кожи: у 27 (4,6%) пациентов – в лимфатические узлы, у 8 (1,3%) – сателлитные и транзитные метастазы, у 20 (3,4%) – отдаленные метастазы (легкие – 7 пациентов, печень – 5, головной мозг – 3, кости и др. – 5). У 5 пациентов зафиксирован летальный исход, причину смерти родственники отказались сообщать.
Увеличение объема накопленной информации позволяют поднять вопрос о деэскалации хирургического лечения и расширении показаний для системного лечения пациентов с меланомой кожи IIB, IIC клинических стадий.
В исследование были включены пациенты старше 18 лет с меланомой кожи IB, IIA, IIB или IIC клинических стадий (AJCC, 8-е издание), 234 мужчины (31%) и 521 женщина (69%). Метастатически измененный сторожевой лимфоузел (СЛУ) был выявлен в 17,2% случаев (n = 130). Пациенты категории T1a, T1b и T2a составили 7,4% (n = 56), 16,5% (n = 125) и 19,6% (n = 148) соответственно. Метастатически измененный СЛУ обнаруживался в 10% случаев для данных категорий, в 100% случаев это был единственный лимфатический узел с метастазом. Из 755 пациентов согласились принять участие в опросе 585 (77,5%). Все пациенты находятся под динамическим наблюдением по месту жительства. У 55 (9,4%) произошло прогрессирование меланомы кожи: у 27 (4,6%) пациентов – в лимфатические узлы, у 8 (1,3%) – сателлитные и транзитные метастазы, у 20 (3,4%) – отдаленные метастазы (легкие – 7 пациентов, печень – 5, головной мозг – 3, кости и др. – 5). У 5 пациентов зафиксирован летальный исход, причину смерти родственники отказались сообщать.
Увеличение объема накопленной информации позволяют поднять вопрос о деэскалации хирургического лечения и расширении показаний для системного лечения пациентов с меланомой кожи IIB, IIC клинических стадий.
Введение
Биопсия сторожевого (сигнального) лимфатического узла (БСЛУ) – стандартный метод стадирования меланомы кожи I и II клинических стадий, определяющий прогноз пациента и тактику дальнейшего лечения [1].
Рандомизированные клинические исследования MSLT-II и DeCOG подтверждают нецелесообразность выполнения лимфодиссекции при метастатически пораженном сторожевом лимфатическом узле (СЛУ) ввиду отсутствия влияния на общую выживаемость (трехлетняя меланома-специфическая выживаемость (МСВ) составила 86 ± 1,3% vs 86 ± 1,2% между группами пациентов, которым соответственно была выполнена лимфодиссекция и которым она не выполнялась; p = 0,42) [2, 3].
При назначении пациентам в адъювантном режиме системной терапии отмечено увеличение безрецидивной выживаемости (БРВ). При назначении дабрафениба и траметиниба пятилетняя БРВ составляла 52% vs 36% при сравнении с плацебо; при назначении пембролизумаба 3,5-летняя БРВ насчитывала 65,3% vs 49,4% при сравнении с плацебо; при назначении ниволумаба четырехлетняя БРВ составляла соответственно 51,7% vs 41,2% при сравнении с ипилимумабом [4–6]. Результаты исследований MSLT-II и DeCOG, а также исследований адъювантной системной терапии (COMBI-AD, KEYNOTE-054, CheckMate 238) сместили парадигму лечения пациентов с меланомой кожи: хирургический подход к лечению меланомы все больше уступает системной терапии [2–6].
Пациенты с меланомой кожи IIB, IIC и IIIB стадий имеют схожие прогностические данные: БРВ и МСВ, но различную тактику ведения [1, 7]. Пациентам с III стадией меланомы кожи назначается адъювантная терапия, в то время как стандартом ведения пациентов с меланомой кожи II стадии является динамическое наблюдение [1]. Несоответствие прогностической информации и назначаемого лечения для пациентов с II и III стадий меланомы кожи создает предпосылки к проведению исследований, эскалирующих системную терапию для пациентов с IIB, IIC стадиями меланомы кожи. Ранние результаты первого рандомизированного клинического исследования III фазы KEYNOTE-716 показывают снижение риска местного рецидива на 37,5% при медиане наблюдения 20,9 месяца для пациентов с меланомой кожи IIB, IIC стадий при лечении пембролизумабом в адъювантном режиме в сравнении с наблюдением [8]. В рекомендациях NCCN версии 2.2023 от 10.03.2023 и рекомендациях RUSSCO [10] уже введена возможность отказа от БСЛУ у пациентов с IIB, IIC клиническими стадиями меланомы кожи и назначения пембролизумаба в адъювантном режиме [9].
Метастатически пораженный СЛУ выявляется в 11,5% случаев при выполнении БСЛУ пациентам с меланомой кожи T1b–T2a категории, причем в 99,5% случаев выявляется от одного до трех метастатически пораженных СЛУ, что соответствует IIIA стадии (T1b–2aN1a–2aM0) [2, 11, 14]. Прогноз для пациентов с меланомой кожи T1b–T2a категории существенно не изменится вне зависимости от наличия или отсутствия метастаза в СЛУ: МСВ пациентов с IB стадией близка к МСВ пациентов с IIIA стадией [7].
Пациентам с IIIA стадией меланомы кожи на сегодняшний день назначается адъювантная системная терапия: пембролизумаб либо дабрафениб + траметиниб. Однако в регистрационном для пембролизумаба рандомизированном контролируемом исследовании KEYNOTE-054 было набрано лишь 16% пациентов с IIIA стадией, а количество событий было статистически незначимым (отношение рисков (ОР) 0,63, доверительный интервал (ДИ) 0,19–2,041, p = 0,881) [5].
В первом проспективном исследовании III фазы COMBI-AD, оценивающем эффективность схемы «дабрафениб + траметиниб» в качестве адъювантного лечения пациентов с полностью резецированной BRAF V600-мутированной меланомой кожи III стадии, участники были стратифицированы по стадии меланомы: IIIA, IIIB и IIIC (согласно 7-му изданию AJCC). БРВ была значимо лучше во всех подгруппах по сравнению с плацебо [4]. Однако апостериорный анализ БРВ, проведенный на основе определенных стадий согласно 8-й редакции AJCC, показал, что результаты для меланомы кожи стадии IIIA были статистически незначимы (ОР 0,63, ДИ 0,26–1,56) [12].
Данные регистра больных со злокачественными заболеваниями, результаты крупных исследований (COMBI-AD, KEYNOTE-054, KEYNOTE-716) требуют переоценки тактики лечения и диагностики пациентов с меланомой кожи IB, IIB, IIC, IIIA стадий.
В текущем исследовании мы изучаем и сравниваем характеристики наших пациентов, а также результаты их лечения, сопоставляем с мировыми данными, чтобы применить новые парадигмы лечения меланомы кожи для нашего центра.
Материал и методы
С 1 июня 2019 г. по 23 декабря 2022 г. в Национальном медицинском исследовательском центре онкологии им. Н.Н. Петрова зарегистрированы 755 пациентов с меланомой, поступивших для оперативного вмешательства с БСЛУ. Объем оперативного вмешательства определяли в соответствии с клинической картиной и анамнезом пациента: реэксцизия послеоперационного рубца с БСЛУ при выполненной эксцизионной биопсии, иссечение меланомы кожи с БСЛУ при клинически диагностируемой меланоме кожи или БСЛУ при выполненном ранее широком иссечении. Сбор данных производился при осмотре и опросе пациентов на амбулаторном этапе и во время их нахождения в отделении. Данные также были получены из медицинской информационной системы.
Пациенты были опрошены по телефону в сроки с 20 марта по 1 апреля 2023 г. Во время опроса выяснялось, жив ли пациент, наблюдается ли он у онколога по поводу меланомы кожи, было ли зарегистрировано у него прогрессирование меланомы кожи, и если да, то каким образом опухоль метастазировала (в лимфатические узлы, кости, головной мозг, легкие, печень, др.). Оценка возникновения послеоперационных осложнений во время нахождения пациентов в стационаре производилась при перевязках, после выписки из стационара и наблюдения по месту жительства – при опросе по телефону (припухлость в зоне операции с необходимостью откачивания жидкости; онемение, болезненность в зоне операции; гематома в зоне операции; покраснение и боль в зоне операции; необходимость приема антибактериальных препаратов).
В исследование были включены данные пациентов в возрасте 18 лет и старше с меланомой кожи IA, IB, IIA, IIB или IIC клинических стадий в соответствии с классификацией AJCC 2017 г. 8-го издания. Статус пациентов по шкале ECOG составил 0 или 1 балл. Первичная опухоль локализовалась на верхней конечности в 146 (19,3%) случаях, на нижней конечности – в 238 (31,5%), на туловище – в 371 (49,2%). БСЛУ выполнялась в течение не более 158 дней после эксцизионной биопсии новообразования кожи.
Ключевые критерии исключения – пациенты с отдаленными и/или регионарными метастазами меланомы кожи (клинически III и IV стадии меланомы кожи).
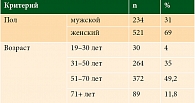
В исследование были включены 234 мужчины (31%) и 521 женщина (69%) в возрасте 19–86 лет (табл. 1). Средний возраст пациентов – 54,5 лет. Большинство пациентов зарегистрированы в Санкт-Петербурге (226 пациентов, 30%), Краснодарском крае (138 пациентов, 18,2%), Ленинградской области (126 пациентов, 16,6%).
Радионуклидная диагностика выполнялась при помощи коллоидных радиофармпрепаратов (РФП), меченных 99mTc, с диаметром частиц от 80–100 до 1000 нм. РФП вводился в кожу в четыре точки вокруг послеоперационного рубца или меланомы кожи (на 3, 6, 9, 12 часов) интрадермально. Через 60–120 минут после введения РФП выполнялась однофотонная эмиссионная компьютерная томография с компьютерной рентгеновской томографией по стандартному протоколу. Данные оценивались радиологом и рентгенологом, выполнялись трехмерные реконструкции с указанием положения СЛУ. Повторное введение РФП не требовалось.
Через 12–18 часов, согласно двухдневному протоколу, выполнялись оперативные вмешательства в объеме БСЛУ, иссечения меланомы кожи с БСЛУ или реэксцизии послеоперационного рубца с БСЛУ.
За 30 минут до оперативного вмешательства всем проводилась профилактика антибиотиками широкого спектра действия пенициллинового ряда.
БСЛУ выполнялась одномоментно с иссечением первичной меланомы кожи 137 (18,1%) пациентам и отсроченно 618 (81,9%). При этом в 261 (42,2%) случае пациентам по месту жительства было выполнено широкое иссечение меланомы кожи, в результате чего в нашем центре была произведена только БСЛУ.
Пациенты находились в стационаре 2–4 дня, после чего были выписаны под наблюдение хирурга по месту жительства.
Результаты
По данным лимфосцинтиграфии, отток лимфы в одну область наблюдался у 609 (80,9%) пациентов, в две области – у 135 (17,8%), в три и более областей – у 9 (1,3%) пациентов. При локализации первичной опухоли на туловище лимфоотток осуществлялся в одну область (подмышечную или паховую) в 62,8% случаев (n = 233), в две – в 34,8% (n = 129), в три и более – в 2,4% (n = 9). При локализации первичной опухоли на верхней конечности лимфоотток в 99,3% случаев (n = 145) происходил в ипсилатеральную подмышечную область и в 0,7% (n = 1) – в ипсилатеральную кубитальную область. От нижней конечности лимфоотток был визуализирован в ипсилатеральной паховой области в 97,4% (n = 232), в подколенной и паховых областях – в 2,6% случаев (n = 6).
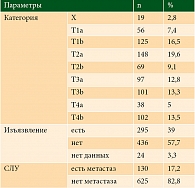
Среди общего числа пациентов метастатически измененный СЛУ был выявлен у 17,2% пациентов (n = 130). Метастатически измененный лимфоузел был обнаружен в 48 (18,4%) случаях после широкого иссечения меланомы кожи и в 68 (19%) случаях при проведении реэксцизии рубца после эксцизионной биопсии. Все пациенты данной категории получили иммунотерапию ингибиторами PD-L1 в стандартных дозировках в течение 7–12 месяцев по месту жительства.
Пациенты с меланомой кожи категории T1a, T1b и T2a составили 7,4% (n = 56), 16,5% (n = 125) и 19,6% (n = 148) соответственно (табл. 2). Метастатически измененный СЛУ обнаружен у 10% этих пациентов. В 100% случаев это был единственный лимфатический узел с метастазом. Стоит отметить, что в четырех случаях меланомы T1a были обнаружены метастатически измененные СЛУ, что привело к рестадированию и позволило назначить иммунотерапию вместо динамического наблюдения.
Доля пациентов с меланомой кожи категории T3b, T4a, T4b составила 31,8% (241 пациент). У этих пациентов метастатически измененный СЛУ обнаруживался в 30,2% случаев.
Среди пациентов, включенных в исследование, обнаружены 13 (10%) случаев экстранодального распространения – выхода метастаза за пределы капсулы лимфатического узла.
При удалении одного – трех СЛУ метастаз в единственном СЛУ был обнаружен у 82,8% пациентов (n = 87), в двух СЛУ – у 15,2% (n = 16). При удалении 4–12 СЛУ метастаз в одном СЛУ был обнаружен у 52% пациентов (n = 13), в двух – четырех СЛУ – у 48% (n = 12).
Из 755 включенных в исследование пациентов на телефонный звонок ответили и согласились принять участие в опросе 585 (77,5%) пациентов. Все пациенты находятся под динамическим наблюдением по месту жительства.
Ни у одного пациента не было обнаружено послеоперационных осложнений во время нахождения в стационаре. У 233 (20,3%) из 585 пациентов возникли послеоперационные осложнения: лимфокиста – у 92 (15,7%), нарушение чувствительности – у 14 (2,3%), раневая инфекция (покраснение, болезненность в послеоперационной области) – у 13 (2,2%). Всем 92 пациентам с лимфокистой послеоперационной области выполнялась пункция с целью эвакуации скопившейся жидкости, причем 25 (27,2%) пациентам пункция потребовалась один-два раза, а 18 (19,5%) – три и более раз.
Среди наблюдающихся пациентов у 55 (9,4%) произошло прогрессирование меланомы кожи: у 27 (4,6%) – в лимфатические узлы, у 8 (1,3%) – сателлитные и транзитные метастазы, у 20 (3,4%) – отдаленные метастазы (легкие – 7 пациентов, печень – 5, головной мозг – 3, кости и др. – 5).
У пяти пациентов зафиксирован летальный исход, причину смерти родственники отказались сообщать.
Обсуждение
БСЛУ стала неотъемлемым элементом диагностики и определения прогноза и тактики лечения меланомы кожи. В большинстве центров, в том числе и в нашем, выполняют БСЛУ пациентам с локализованной меланомой кожи толщиной 0,8 мм и более или имеющим неблагоприятные признаки (изъязвление, высокий митотический индекс, лимфоваскулярная инвазия и молодой возраст). Частота определения метастатически пораженного СЛУ в этой группе больных колеблется от 11,2 до 46,5% [13, 18].
Частота послеоперационных осложнений после БСЛУ, по литературным данным, составляет от 1,8 до 29,9% (в среднем 11,3%). Наиболее частыми осложнениями являются серома (0–38%, в среднем 5,1%), раневая инфекция (0,3–19%, в среднем 2,9%) и лимфедема (0–17%). Другие осложнения включают нарушение иннервации (двигательной и сенсорной), расхождение шва, болезненность в послеоперационной области, образование келоидного рубца, гранулему в области шва, лимфатический свищ. К более редким осложнениям БСЛУ, описываемым в литературе, относятся инфекция мочевыводящих путей, тромбоз глубоких вен, инфаркт миокарда, тромбоэмболия легочной артерии, инсульт. О смертях, вызванных БСЛУ, не сообщалось [15]. Среди наших пациентов тяжелых послеоперационных осложнений 3–5-й степени (согласно CTCAE 5.0) не наблюдалось, так как БСЛУ – это малоинвазивная краткосрочная диагностическая операция с малой операционной раной, небольшим временем наркоза (или выполняемая под местной анестезией), профилактикой венозных тромбоэмболических осложнений.
Таким образом, данные мировой литературы соотносятся с данными, полученными в проведенном нами анализе. Однако в нашей выборке не встречались пациенты с лимфедемой конечностей, частым осложнением БСЛУ, что может быть объяснено ретроспективным характером исследования, а также отсутствием физикального осмотра пациента после выписки из стационара (замеры объемов конечностей не проводились). Низкая частота раневой инфекции у наших пациентов может быть объяснена (помимо вышеперечисленных факторов) тем, что БСЛУ – малое оперативное вмешательство с коротким периодом восстановления, минимальным периодом нахождения в стационаре (может быть выполнено даже амбулаторно) и выполнением предоперационной антибиотико-профилактики.
Хирургическое вмешательство влечет за собой появление послеоперационных рубцов на коже, что может оказывать влияние на качество жизни пациентов. У 19,1% пациентов лимфоотток был отмечен в двух и более областях, что привело к множественным рубцам.
Вероятность метастатически пораженного СЛУ при меланоме кожи IB стадии (T1b, T2a), по литературным данным, составляет 11,2–12,3%, что соответствует полученным нами данным [13, 18]. В 100% случаев этот лимфатический узел был единственным у наших пациентов, что подразумевает стадию IIIA. Возникает вопрос о динамическом наблюдении этих пациентов при отсутствии системного лечения, так как риск прогрессирования заболевания низкий, а прогноз для пациентов с этой категорией меланомы кожи практически идентичен при наличии и отсутствии метастаза в СЛУ.
В то время как пациенты с меланомой кожи IIB, IIC стадий (T3b, T4a, T4b) вне зависимости от статуса СЛУ имеют значимо худший прогноз в сравнении с пациентами с IIIA стадией, они получают современную иммунотерапию в Российской Федерации только в случае обнаружения метастаза в СЛУ, что соответствует 28–44% пациентов с меланомой кожи IIB, IIC стадии [13, 18]. На основании исследования KEYNOTE-716 уже произведена переоценка показаний для назначения системного лечения этим пациентам, и пембролизумаб одобрен для адъювантной терапии меланомы IIB и IIC.
Заключение
В среднем каждый десятый пациент сталкивается с осложнением после БСЛУ, диагностической процедуры, не имеющей лечебного потенциала [2, 15]. Причем при наличии показаний к системной терапии возникшие после БСЛУ осложнения могут привести к отсрочке системного лечения, влияние на безрецидивную выживаемость которой на текущий момент неизвестно. Шрамы на теле пациентов снижают качество жизни [16, 17].
Среди наших пациентов с меланомой кожи IB стадии каждый десятый имеет метастатически пораженный СЛУ, причем в 100% случаев этот СЛУ единственный, что конвертирует стадию меланомы кожи для этих пациентов в IIIA. Доказательная база системной терапии для этих пациентов на текущий момент скудна.
У каждого третьего нашего пациента с меланомой кожи диагностируется опухоль, толщина которой соответствует категориям T3b, T4a, T4b. Все эти пациенты вне зависимости от статуса СЛУ, вероятно, имеют потенциальную возможность улучшить безрецидивную выживаемость при назначении адъювантной системной терапии. Однако только у 30,2% этих пациентов обнаруживается метастаз в СЛУ и, следовательно, они получают системную терапию. Причем у большей части пациентов с прогрессированием заболевания метастаз в СЛУ на момент выполнения БСЛУ не был обнаружен, что ставит под сомнение целесообразность БСЛУ для таких пациентов.
Увеличение объема накопленной информации, появление новых проспективных и ретроспективных исследований, сосредоточенность центров, владеющих технологией БСЛУ, в крупных городах РФ, отсутствие четкой маршрутизации пациента позволяют поднять вопрос о деэскалации хирургического лечения и диагностики и расширении показаний для системного лечения пациентов с меланомой кожи клинической стадии IIB, IIC. Стоит отметить, что все пациенты в данном исследовании с метастатически измененными лимфоузлами, выявленными посредством БСЛУ, получили современную адъювантную иммунотерапию.
М.А. Ebert, G.V. Zinovyev, PhD, I.G. Gafton, PhD, М.S. Sinyachkin, PhD, P.I. Krzhivitsky, PhD, G.I. Gafton, PhD, D.A. Chuglova, A.Yu. Malugin
N.N. Petrov National Medical Research Center of Oncology
Contact person: Mariya A. Ebert, mary.ebert.spb@gmail.com
Sentinel lymph node biopsy (SLNB) is a standard component of I and II clinical stage skin melanoma staging. Patients with IIB, IIC, and IIIB stages have similar prognosis, but different tactic.
The KEYNOTE-716 study shows a 37,5% reduction in the risk of local recurrence in stage IIB, IIC with adjuvant treatment with pembrolizumab compared with observation. The NCCN recommendations version 2.2023 has already introduced the possibility of SLNB refusing in patients with skin melanoma clinical stage IIB, IIC and prescribing pembrolizumab in the adjuvant treatment.
The study included patients over 18 years old with clinical stage IB, IIA, IIB, or IIC skin melanoma – AJCC, 8th edition, 234 males (31%) and 521 females (69%). Metastasis was detected in 17.2% (n = 130). Patients in categories T1a, T1b and T2a were 7.4% (n = 56), 16.5% (n = 125) and 19.6% (n = 148). Metastaticall sentinel lymph node (SLN) was found in 10% of these categories, in 100% it was the only lymph node with metastasis. 585 patients (77.5%) agreed to participate in the survey.
All patients are under observation. In 55 (9.4%) cases skin melanoma progression occurred: 27 (4.6%) in the lymph nodes, 8 (1.3%) – satellite and transit metastases, and 20 (3.4%) – distant metastases (lungs – 7, liver – 5, brain – 3, bones, other – 5). A lethal outcome was recorded in 5 cases, the relatives refused to report the cause of death.
New information raises the potential issue of de-escalation of surgical treatment and expansion of indications for systemic treatment of patients with clinical stage IB, IIB, IIC skin melanoma.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.