Влияние папилломавирусной инфекции на течение беременности
- Аннотация
- Статья
- Ссылки
- English
Актуальность
Заболевания, ассоциированные с вирусом папилломы человека (ВПЧ), остаются одной из важнейших проблем в акушерстве. Однако данные о распространенности среди беременных папилломавирусной инфекции очень неоднородны. Считается, что частота ВПЧ-инфекций в период гестации составляет 30–60%, в том числе 20–30% приходится на ВПЧ высокого онкогенного риска [1, 2]. Известно, что ВПЧ способен поражать клетки трофобласта, приводя к спонтанным абортам, передаваться трансплацентарно от матери к плоду, вызывая папилломатоз гортани и бронхов у ребенка, причем эти заболевания у новорожденных регистрируются все чаще [3–5]. Кроме того, самым распространенным (45%) во время беременности онкозаболеванием является рак шейки матки, который, как известно, в большинстве случаев вызван ВПЧ [1, 6]. Частота возникновения рака шейки матки у беременных составляет 1:2200, при этом распространенность преинвазивной карциномы еще выше – 1:770 [1, 6].
Несмотря на то что методы диагностики и схемы ведения гинекологических больных с различными формами ВПЧ-инфекции хорошо известны, особенности ее течения при беременности изучены недостаточно. В этой связи нами было проведено исследование, в котором мы проанализировали, как ВПЧ-инфекция влияет на течение беременности.
Материал и методы
297 женщин были обследованы на наличие ВПЧ в первом триместре беременности. 104 (35%) женщины с положительным результатом были разделены на две группы. Первую группу составили 54 (51,9%) беременных с клиническими проявлениями ВПЧ, вторую группу – 50 (48,1%) беременных без клинических проявлений. Всем пациенткам было выполнено общеклиническое обследование, ультразвуковое, кольпоскопическое и цитологическое исследование, бактериологическое исследование микрофлоры влагалища и цервикального канала, исследование цервикального содержимого методом полимеразной цепной реакции.
Следует более подробно остановиться на цитологическом исследовании, которое проводилось методом жидкостной цитологии BD SurePath с окрашиванием по Папаниколау с последующим компьютеризированным скринингом посредством автоматического анализатора цитологических препаратов Focal Point и дальнейшим просмотром препарата врачом-цитологом. Результаты выдавались в соответствии с терминологической системой Бетесда (табл. 1) [2, 7].
Метод жидкостной цитологии дает возможность сохранить все забранные клетки и исключить потерю образца. С помощью метода жидкостной цитологии на стекле создается монослойный клеточный препарат, освобожденный от слизи и крови. Оборудование BD SurePath позволяет производить качественные стандартизованные препараты, окрашенные по Папаниколау красителями высокого качества. Автоматический анализатор цитологических препаратов Focal Point отмечает наиболее патологические участки на цитологическом препарате и передает эту информацию на пересмотр и заключение цитологу. Компьютеризированная система скрининга на основе жидкостной цитологии в отличие от рутинного метода характеризуется большей точностью, меньшей трудоемкостью, высокой производительностью, быстротой получения результата, а также стандартизирует процесс.
Результаты исследования
Анализ клинико-анамнестических данных пациенток обеих групп показал, что группы не различались по возрасту, характеру менструальной функции, частоте и характеру экстрагенитальных заболеваний. Первобеременные в первой группе составили 37%, во второй – 46%.
Наличие урогенитальных инфекций отмечалось у всех пациенток с папилломавирусной инфекцией. При этом носителями моноинфекции в первой группе были 24,1% беременных, а во второй группе – 30% (табл. 2).
Обращает на себя внимание тот факт, что один тип ВПЧ встречался в первой группе в 7,4% случаев, во второй группе – в 16%. У всех остальных женщин анализ показал сочетание двух и более типов ВПЧ (табл. 3). Кроме того, у беременных первой группы достоверно чаще были обнаружены высокоонкогенные типы ВПЧ.
При проведении расширенной кольпоскопии в первой группе были выявлены эктопия шейки матки (62,9%), гипертрофия шейки матки (20,3%), рубцовая деформация шейки матки (3,7%), деформация шейки матки послеродовыми разрывами (9,3%). Во второй группе при расширенной кольпоскопии патологических изменений не обнаружено.
В рамках данного исследования определялось содержание в вагинально-цервикальном секрете иммуноглобулинов (Ig) G, M и А. У женщин первой группы уровень иммуноглобулинов класса A (34,2 ± 1,3 мкг/мл) был ниже, чем у пациенток второй группы (51,3 ± 3,5 мкг/мл, р < 0,05), а значения IgM (13,4 ± 1,1 мкг/мл и 7,1 ± 1,4 мкг/мл, р < 0,05) и IgG (1159,3 ± 1,5 мкг/мл и 713,4 ± 11,4 мкг/мл, р < 0,05) соответственно выше. Таким образом, более выраженное нарушение местного иммунитета имело место у беременных с клиническими проявлениями папилломавирусной инфекции.
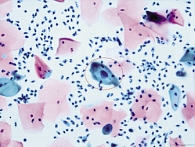
Цитологическое исследование мазков показало, что в большинстве случаев в обеих группах отмечались атипичные клетки плоского эпителия неясного значения (ASC-US, второй тип мазка по Папаниколау): у 29 (53,7%) беременных первой группы и у 32 (64,0%) беременных во второй (рис. 1). ASC-US характеризуются связанным с воспалительным процессом изменением клеточных элементов, которое трудно дифференцировать между реактивными изменениями эпителия и дисплазией. Кроме того, у пациенток первой группы обнаруживались клетки (с дискариозом, укрупненными ядрами, гиперхромными ядрами), трактовка которых затруднена. Отметим, что указанные изменения, а также наличие койлоцитов были характерны в большей степени для беременных с эктопией шейки матки (n = 26, 48,1%) и обнаруживались только у трех (5,5%) беременных без видимой патологии. Всем пациенткам со специфическими морфологическими изменениями было рекомендовано пройти повторное цитологические исследование через 6–12 месяцев после родов.
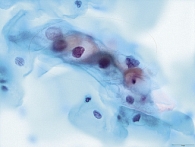
Третий тип мазка по Папаниколау соответствует дисплазии (CIN) различной степени. Он определялся у беременных только первой группы (46,3%), при этом в 12,9% случаев у беременных с эктопией шейки матки. Для третьего типа мазка характерны единичные клетки с изменениями соотношения ядра и цитоплазмы, увеличение размеров ядра, гиперхромия и вакуолизация цитоплазмы, а также наличие дискариоза. В отличие от воспалительных изменений при дисплазии и злокачественном поражении клетки обычно отличаются полиморфизмом, гиперхроматозом, имеют увеличенные ядра неправильной формы (рис. 2).
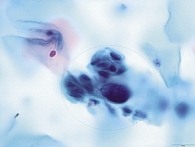
Мазок четвертого типа по Папаниколау соответствует дисплазии тяжелой степени (CIN III), или преинвазивному раку (carcinoma in citu). В нашем исследовании такой тип мазка был выявлен у одной (1,9%) беременной первой группы. Он определялся по наличию многочисленных атипических клеток, характеризующихся различными размерами – от очень мелких до гигантских разнообразной формы. Ядра клеток были неровными, гиперхромными, с грубой зернистостью, также встречались многоядерные клетки, наблюдалась высокая митотическая активность (рис. 3).
У 18 (33,3%) беременных первой группы в первом триместре был обнаружен гиперпаракератоз, в том числе у 12,9% беременных с эктопией и у 20,4% беременных с CIN. Во второй группе гиперпаракератоз выявлялся только во втором и третьем триместрах беременности в 13 и 22% случаев соответственно.
Течение первого триместра беременности у женщин, включенных в исследование, характеризовалось высокой частотой осложнений, при этом в первой группе данные осложнения встречались чаще. Так, угроза невынашивания беременности отмечалась в 31,5% случаев в первой группе и 12% во второй, кольпит – в 40,7 и 36% случаев соответственно, ранний токсикоз – в 18,5 и 16% случаев соответственно.
Во втором триместре угроза невынашивания беременности также диагностировалась в первой группе чаще, чем во второй: 31,5 и 12% соответственно (р < 0,05). Преэклампсия различной степени тяжести в первой группе отмечалась у 9,3% беременных, во второй – у 8,0%.
Следует подчеркнуть: признаки нарушения функции фетоплацентарной системы выявлены при ультразвуковом исследовании у каждой третьей пациентки (n = 18, 33,3%) первой группы: диффузное утолщение плаценты – у восьми (14,8%), маловодие – у двух (3,7%), многоводие – у шести (11,1%), нарушение плодово-плацентарного кровотока и синдром задержки развития плода – у двух (3,7%), что достоверно (р < 0,05) выше аналогичных показателей во второй группе. Так, во второй группе диффузное утолщение плаценты было обнаружено у четырех (8,0%) беременных, нарушение продукции околоплодных вод – у трех (6,0%), признаков синдрома задержки развития плода отмечено не было.
В третьем триместре беременности угроза преждевременных родов у беременных первой группы отмечалась почти в три раза чаще (11,1%), чем во второй группе (4,0%). Нарушение продукции околоплодных вод выявлено у восьми (14,8%) беременных первой группы, во второй лишь у трех (6,0%) (р < 0,05). Фетоплацентарная недостаточность и синдром задержки развития плода у беременных первой группы диагностированы в 11,1 и 3,7% случаев соответственно, во второй группе не отмечались.
Высокая частота гестационных осложнений у пациенток первой группы обусловила большую частоту неблагоприятных исходов беременности: самопроизвольные выкидыши произошли у трех (5,5%) женщин, преждевременные роды – у двух (3,7%) беременных в сроки 30 и 34 недели соответственно. В то же время во второй группе только у одной (2,0%) пациентки произошел самопроизвольный выкидыш в первом триместре.
Заключение
Наличие папилломавирусной инфекции у беременных всегда сочетается с различными видами урогенитальных инфекций и сопровождается изменением местного иммунитета. Частота развития гестационных осложнений и неблагоприятных исходов беременности при папилломавирусной инфекции достоверно выше при наличии клинических проявлений по сравнению с беременными без патологических изменений шейки матки. Следовательно, необходимость дифференцированного подхода к проведению прегравидарной подготовки и ведению беременности у женщин с папилломавирусной инфекцией очевидна.
Influence of human papillomavirus infection on course of pregnancy
Ye.V. Danilova1, M.V. Tsaregorodtseva1, 2, L.V. Sedaya1, 2, O.A. Yefimushkina2, N.V. Shutikova1, 2
1 Federal medical and biophysical center named after A.I. Burnazyan
2 Moscow district perinatal center
Contact person: Yelena Vladimirovna Danilova, 9144711@gmail.com
An influence of diseases associated with human papillomavirus on course of pregnancy was investigated. It was found that incidence of clinically manifested papillomavirus infection and development of gestational complications was increased at multifactorial infectious index that lowers activity of local immune factors. It should be kept in mind during pregravid preparation and pregnancy maintenance in this group of patients.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.