Вторичная профилактика инсультов как неотъемлемая часть общего реабилитационного процесса
- Аннотация
- Статья
- Ссылки
- English


Инсульты как одна ведущих причин смертельных исходов и основная причина глубокой и длительной инвалидизации населения выдвигают перед обществом серьезные медико-социальные задачи. Уровень ежегодной смертности от инсультов в России один из самых высоких в мире – 175 случаев смертельных исходов на 100 тыс. населения. Неуклонно увеличивается уровень смертности при инсультах среди людей трудоспособного возраста. Так, этот показатель за десять лет c 1997 по 2007 г. вырос более чем на 30% и составил 41 на 100 тыс. населения ежегодно [1]. Уровень инвалидизации через год после перенесенного инсульта в России колеблется от 76 до 85%, к трудовой деятельности возвращаются не более 10–12% постинсультных пациентов, а 25–30% – остаются до конца жизни глубокими инвалидами и нуждаются в постоянном постороннем уходе [1, 2]. Приведенные данные свидетельствуют о необходимости поиска путей совершенствования и повышения эффективности профилактики сосудистых заболеваний головного мозга.
Выделяют первичную и вторичную профилактику инсультов. Первичная профилактика осуществляется в рамках стратегии групп высокого риска и массовой стратегии [3]. Стратегия групп высокого риска подразумевает выявление и лечение людей с особенно высоким риском развития инсульта. Безусловно, диагностика, адекватная и своевременная терапия тяжелой артериальной гипертензии, фибрилляции предсердий уменьшают вероятность развития инсультов. Однако значительная часть всех острых нарушений мозгового кровообращения возникает у лиц с умеренным и средним уровнем риска развития инсультов. В этой связи концентрация профилактических усилий только на группах людей с высоким риском не приведет к ожидаемому успеху, поскольку вне поля зрения специалистов окажутся пациенты, например, с умеренным повышением артериального давления. По этой причине необходимо также использовать массовую стратегию первичной профилактики инсультов. Данная стратегия предполагает незначительное снижение среднего артериального давления в популяции, поскольку снижение артериального давления даже на несколько мм рт. ст. может оказать выраженное влияние на уменьшение заболеваемости инсультами в целом [3].
Вторичная профилактика инсульта – одна из важнейших задач клинической ангионеврологии. По данным регистра инсульта Научного центра неврологии, повторные инсульты в течение семи лет возникают у 32,1% пациентов, практически у половины из них – в течение первого года [4]. В России ежегодно регистрируется около 100 тыс. повторных инсультов [4]. Вероятность летального исхода, степень нарушения неврологических функций и, соответственно, уровень инвалидизации при повторном инсульте значительно выше, чем при первом эпизоде.
Безусловно, вторичная профилактика инсультов проводится в рамках комплексной реабилитации пациентов, перенесших острое нарушение мозгового кровообращения. Вторичная медикаментозная профилактика основывается на принципе АБС: антигипертензивная терапия, блокаторы тромбообразования (антиагреганты и антикоагулянты) и статинотерапия (гиполипидемическая терапия). В настоящей статье будут рассмотрены особенности антиагрегантной терапии.
Одним из наиболее изученных и зарекомендовавших себя антиагрегантов является дипиридамол. Снижение агрегационных свойств тромбоцитов под воздействием дипиридамола связано с подавлением тромбоцитарной фосфодиэстеразы и ингибированием аденозиндезаминазы, что приводит к повышению внутриклеточного циклического аденозинмонофосфата в тромбоцитах [5].
Будучи конкурентным антагонистом аденозина, дипиридамол препятствует его захвату форменными элементами крови и прежде всего эритроцитами, в результате чего увеличивается концентрация аденозина в плазме крови и стимулируется активность тромбоцитарной аденилатциклазы [4]. Кроме того, дипиридамол повышает пластичность эритроцитов, они лучше меняют форму, приспосабливаясь к микроциркуляторному руслу [6].
Дипиридамол оказывает благоприятное влияние не только на клетки крови, но и на сосудистую стенку, способствуя подавлению пролиферации гладкомышечных клеток стенки сосудов, что в свою очередь тормозит процесс образования атеросклеротических бляшек.
Кроме того, дипиридамол оказывает антиоксидантное и ангионейропротективное действие [7]. Так, дипиридамол, будучи окислительным агентом, передающим электроны от гидрофильных и гидрофобных молекул, устраняет продукты свободнорадикального окисления, обеспечивая вазо- и нейропротекцию. Протективный эффект дипиридамола особенно проявляется в отношении перекисного окисления мембран и митохондриальных липидов клеток крови [8]. Кроме того, дипиридамол подавляет образование свободных радикалов в тромбоцитах и эндотелии, что в свою очередь способствует активации окислительно-восстановительных клеточных реакций. В течение нескольких десятилетий был выполнен ряд исследований, результаты которых подтверждают антиоксидантные свойства дипиридамола. На экспериментальных моделях сахарного диабета было показано, что дипиридамол эффективно предотвращал индуцированную ангиопатию и нефропатию за счет снижения вазоренального окислительного стресса [9].
Дипиридамол обладает рядом существенных преимуществ перед другими антиагрегантами, например ацетилсалициловой кислотой. Ввиду иного механизма действия, не связанного с ингибированием циклооксигеназы и простагландинов, дипиридамол не повреждает слизистые оболочки, не гастротоксичен и, соответственно, вероятность развития кровотечений на фоне его приема минимальна. Кроме того, антиагрегантным эффектом дипиридамола можно управлять посредством изменения и подбора оптимальных доз препарата [7, 10].
Цели и задачи исследования
В настоящей публикации будут рассмотрены результаты широкомасштабного исследования эффективности препарата Курантил® N 75 (дипиридамол) при ведении пациентов, перенесших инсульт. Исследование проводилось в два этапа.
Цель первого этапа исследования – повышение эффективности и совершенствование вторичной профилактики инсультов. Задача первого этапа – оценка эффективности препарата Курантил® N 75 при проведении данной профилактики.
Комплексный подход к ведению пациентов после инсульта предусматривает физическую, эрготерапевтическую, нейропсихологическую, психотерапевтическую, социально-бытовую и медикаментозную реабилитацию, а также вторичную профилактику инсульта.
Известно, что на степень восстановления тех или иных функций пациентов большое влияние оказывают реабилитационные мероприятия с использованием методов физической реабилитации, организация правильного ухода за больными с целью предупреждения возможных осложнений, реализация мультидисциплинарного принципа ведения пациентов.
В то же время не вызывает сомнений значимость своевременной и адекватной медикаментозной терапии [11–13]. Влиянию различных препаратов на восстановление пациентов после инсульта посвящено достаточно большое количество исследований. Так, показана эффективность препаратов общего действия, направленных на метаболическую защиту головного мозга, к которым относятся ноотропы, антиоксиданты, антигипоксанты, витамины, препараты, повышающие устойчивость к гипоксии и нормализующие обмен в мозговой ткани [11, 12], а также средств патогенетического действия, использующихся дифференцированно при инфаркте головного мозга [11]. В то же время влияние антиагрегантов и антикоагулянтов на восстановление пациентов после инсульта в литературе изучалось крайне редко, что вполне объяснимо. Данные препараты в первую очередь показаны для первичной и вторичной профилактики сосудистых нарушений и не предназначены для повышения эффективности реабилитации больных, перенесших инсульт.
Проводя исследование эффективности различных методов реабилитации пациентов после инсульта, мы обнаружили отличия в степени восстановления больных, получавших разные антиагреганты и антикоагулянты. Возник вопрос, было ли это случайностью или закономерностью. Если дипиридамол действительно повышает эффективность реабилитации пациентов после инсульта, то это могло бы объясняться нейроцитопротективным действием дипиридамола, о чем было сказано выше. Для того чтобы ответить на этот вопрос и оценить эффективность препаратов антитромботического действия в отношении улучшения функционального состояния больных после инсульта, был проведен второй этап исследования. Цель исследования на втором этапе – возможное повышение эффективности реабилитации пациентов, перенесших инсульт, а задача – оценка эффективности препарата Курантил® N 75 при проведении реабилитации.
Первый этап исследования
Материал и методы
Первый этап проводился с 20.01.2010 по 25.12.2016 в центре медицинской реабилитации СПб ГБУЗ «Городская больница № 38 им. Н.А. Семашко». Исследование было проспективным, сравнительным и открытым.
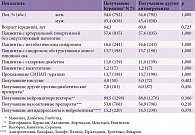
В рамках первого этапа анализу были подвергнуты результаты лечения 2900 пациентов (1584 женщины и 1316 мужчин) в возрасте от 28 до 83 лет (средний возраст 62,4 года), перенесших инсульт и имевших различные заболевания, которые могут рассматриваться в качестве патоморфологических причин сосудистых заболеваний головного мозга за исключением фибрилляции предсердий.
Пациенты составили две группы по 1450 человек. В основной группе пациенты получали Курантил® N 75 (дипиридамол) по 75 мг три раза в сутки, а в контрольной – другие антиагреганты:
- Ацекардол (ацетилсалициловая кислота) по 150 мг в сутки;
- Аспирин Кардио (ацетилсалициловая кислота) по 150 мг в сутки;
- Плавикс (клопидогрел) по 75 мг в сутки;
- Зилт (клопидогрел) по 75 мг в сутки.
Группы были стандартизированы по различным показателям, таким как возраст, пол, наличие сопутствующих заболеваний, а также применение препаратов различных групп, не относящихся к антиагрегантам (принцип matched-controlled) (табл. 1).
Оценка эффективности терапии основывалась на отсутствии повторных ишемических инсультов в течение пяти лет терапии. Для проведения анализа эффективности вторичной профилактики все пациенты были разделены на пять групп:
- пациенты с артериальной гипертензией без сопутствующей патологии (n = 1670);
- пациенты с метаболическим синдромом (n = 482);
- пациенты с синдромом обструктивного апноэ/гипопноэ сна (n = 396);
- пациенты с сахарным диабетом (n = 318);
- пациенты с васкулитами (n = 34): гигантоклеточным артериитом, синдромом антифосфолипидных антител.
Критерии включения пациентов в исследование:
- диагноз – инфаркт головного мозга, подтвержденный при проведении компьютерной или магнитно-резонансной томографии;
- для группы пациентов с артериальной гипертензией:
- мягкая (артериальное давление не превышает 160/100 мм рт. ст.), умеренная (артериальное давление достигает 180/110 мм рт. ст.) или тяжелая артериальная гипертензия (артериальное давление до 220/120 мм рт. ст.) [14];
- артериальная гипертензия I, II или III стадии;
- для группы пациентов с метаболическим синдромом наличие трех или более из следующих критериев метаболического синдрома [15]:
- объем талии: у женщин – более 80 см, у мужчин – более 94 см;
- отношение объема талии к объему бедер: у женщин – свыше 0,8, у мужчин – свыше 1,0;
- уровень триглицеридов в крови – более 1,69 ммоль/л;
- уровень липопротеинов высокой плотности: у женщин – менее 1,29 ммоль/л, у мужчин – менее 1,04 ммоль/л;
- систолическое артериальное давление – выше 135 мм рт. ст. и/или диастолическое артериальное давление – выше 85 мм рт. ст.;
- уровень глюкозы в крови натощак – более 6,1 ммоль/л;
- для группы пациентов с синдромом обструктивного апноэ/гипопноэ сна – индекс апноэ/гипопноэ ≥ 5, который сочетается с соответствующей клинической картиной [16];
- для группы пациентов с сахарным диабетом: наличие сахарного диабета 1 типа (инсулинозависимый сахарный диабет) или сахарного диабета 2 типа (инсулиннезависимый сахарный диабет);
- для группы пациентов с васкулитами:
- подтверждение гигантоклеточного артериита при проведении биопсии пораженных артерий с обнаружением гигантских клеток и инфильтрации сосудистой стенки мононуклеарными клетками;
- верификация синдрома антифосфолипидных антител на основании неоднократного повышения в сыворотке крови титра кардиолипиновых антител.
В ряде случаев пациенты имели несколько из перечисленных патоморфологических причин инсультов. Распределение подобных пациентов по экспериментальным группам осуществлялось следующим образом:
- сочетание васкулита и любого другого заболевания (n = 22) – пациент включался в группу больных васкулитом;
- сочетание сахарного диабета и любого другого заболевания, кроме васкулита (n = 266) – пациент включался в группу больных сахарным диабетом;
- сочетание синдрома обструктивного апноэ/гипопноэ сна и метаболического синдрома (n = 278) – пациент включался в группу больных с синдромом обструктивного апноэ/гипопноэ сна;
- сочетание метаболического синдрома и артериальной гипертензии (n = 408) – пациент включался в группу больных с метаболическим синдромом;
- сочетание синдрома обструктивного апноэ/гипопноэ сна и артериальной гипертензии (n = 166) – пациент включался в группу больных с синдромом обструктивного апноэ/гипопноэ сна.
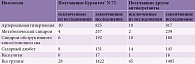
Настоящее исследование отвечало требованиям Хельсинкской декларации Всемирной медицинской ассоциации и одобрено этическим комитетом СПб ГБУЗ «Городская больница № 38 им. Н.А. Семашко», протокол № 1 от 15.01.2010. Согласно положениям Хельсинкской декларации [17], пациенты имели возможность выйти из программы исследования в любое время. Исключенными из исследования считались больные, преждевременно окончившие участие в исследовании в связи с нежелательными явлениями или смертельным исходом, не связанным с повторным инсультом, а также пациенты, завершившие участие по своему желанию. Исследование не закончили 73 человека (28 из основной группы и 45 из контрольной группы) (табл. 2).
Анализ результатов исследования проводился с использованием пакетов программы SPSS 16.0. Сравнение качественных признаков и процентных соотношений проводилось с помощью критерия независимости качественных (категориальных) признаков χ², точного критерия Фишера, а также коэффициента неопределенности (J). Наличие зависимости между изучаемыми признаками признавалось при р < 0,05 (сравнение между числом пациентов, перенесших транзиторную ишемическую атаку или инсульт на фоне терапии, и числом пациентов, их не перенесших). При частоте изучаемого события менее пяти наблюдений в одной из ячеек таблицы использование критерия χ2 признавалось некорректным и требовало применения точного критерия Фишера.
Результаты и их обсуждение
Использование препарата Курантил® N 75 статистически значимо повышало эффективность вторичной профилактики инсультов. Так, рассматривая все группы пациентов с различными сопутствующими патоморфологическими причинами сосудистых заболеваний головного мозга, можно констатировать, что повторный ишемический инсульт в течение пяти лет терапии отмечался у 9,9% пациентов, принимавших Курантил® N 75, и у 17,8% пациентов, получавших другие антиагреганты (р < 0,001) (табл. 3). Следует отметить, что не выявлено связи возникновения инсультов в течение пяти лет с применением препарата Курантил® N 75.
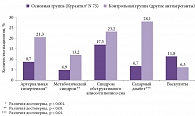
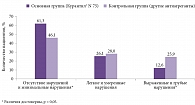
Рассмотрим эффективность антиагрегантов относительно вторичной профилактики инсультов для пациентов с различными сопутствующими заболеваниями, рассматриваемыми в качестве патоморфологических причин сосудистых заболеваний головного мозга (рис. 1).
Согласно результатам исследования, применение препарата Курантил® N 75 при вторичной профилактике инсультов оказалось наиболее эффективным у пациентов с артериальной гипертензией и сахарным диабетом. Так, повторный инфаркт головного мозга в течение пяти лет терапии развился у 8,7% пациентов с артериальной гипертензией, получавших Курантил® N 75, и у 21,3% больных, в рамках вторичной профилактики которых использовались другие антиагреганты (р < 0,001). В группе пациентов с сахарным диабетом повторный инсульт в течение пяти лет был зафиксирован у 6,7% больных, принимавших Курантил® N 75, среди пациентов, получавших другие антиагреганты, аналогичный показатель составил 28,1% (р < 0,01).
Менее значимые статистические различия отмечались между основной и контрольной группами пациентов с метаболическим синдромом. В группе пациентов, получавших Курантил® N 75, повторный инсульт в течение пяти лет терапии наблюдался в 4,9% случаев. Для пациентов, принимавших другие антиагреганты, аналогичный показатель составил 13,2% (р < 0,05).
В группах пациентов с сопутствующими синдромом обструктивного апноэ/гипопноэ сна и васкулитами (гигантоклеточным артериитом и синдромом антифосфолипидных антител) статистически значимых различий на фоне приема препарата Курантил® N 75 и других антиагрегантов не наблюдалось.
Второй этап исследования
Материал и методы
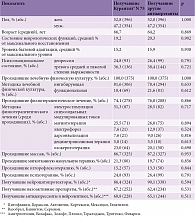
Второй этап исследования проводился с 15.01.2014 по 01.02.2017 в центре медицинской реабилитации СПб ГБУЗ «Городская больница № 38 им. Н.А. Семашко». Были включены 750 пациентов (396 женщин и 354 мужчины), перенесших инфаркт головного мозга. Средний возраст участников – 65,6 года (от 34 до 87 лет).
Пациенты составили две группы по 375 человек: основную (получали Курантил® N 75) и контрольную (получали другие антиагреганты). Используемые в рамках второго этапа исследования антиагреганты и их дозы соответствовали таковым первого этапа исследования. Группы были стандартизированы по различным показателям, таким как возраст, пол, степень выраженности неврологических и психоэмоциональных нарушений, уровень бытовой адаптации, качество жизни, а также проводимые виды и методы физической, физиотерапевтической, нейропсихологической и психотерапевтической реабилитации (принцип matched-controlled) (табл. 4).
Наблюдаемые пациенты дважды находились на стационарном лечении в центре медицинской реабилитации СПб ГУЗ «Городская больница № 38 им. Н.А. Семашко»: в течение первого-второго месяцев инсульта и через шесть месяцев от начала терапии. Во время первой госпитализации пациентам назначались антиагрегантные препараты, во время второй – проводилась оценка функционального состояния больных.
Анализ результатов лечения производился по следующим параметрам: восстановление неврологических функций, уровень социально-бытовой адаптации, качество жизни пациентов.
Нарушение и степень восстановления неврологических функций определялись при помощи индекса Бартел [18], шкалы Линдмарка [19] и Скандинавской шкалы [20]. По индексу Бартел оценивались двигательные функции и бытовая адаптация, по шкале Линдмарка – функции движения и чувствительности, по Скандинавской шкале – двигательные, речевые функции, ориентация во времени, пространстве и собственной личности. Было определено среднее арифметическое количество баллов, набранное по всем трем перечисленным шкалам. Степень восстановления определялась следующим образом: отсутствие восстановления – менее 30% баллов от их максимального количества, минимальное – 30–49%, удовлетворительное – 50–74%, достаточное – 75–94%, полное – более 94%.
Уровень бытовой и социальной адаптации определялся по шкале самооценки бытовых возможностей повседневной жизни Мертон и Саттон [21]: отсутствие бытовой адаптации – 0 баллов, минимальная адаптация – 1–29 баллов, удовлетворительная – 30–45 баллов, достаточная – 46–58 баллов, полная адаптация – 59 баллов.
Качество жизни пациентов определялось с помощью Профиля влияния болезни [22, 23]: отсутствие нарушений качества жизни – 0 баллов, минимальные нарушения – 1–10 баллов, легкие нарушения – 11–25 баллов, умеренные нарушения – 26–40 баллов, выраженные нарушения – 41–55 баллов, грубые нарушения – более 55 баллов.
Критерии включения пациентов в настоящее исследование:
- диагноз – инфаркт головного мозга, подтвержденный при проведении компьютерной или магнитно-резонансной томографии;
- степень нарушения неврологических функций (количество баллов по индексу Бартел, шкале Линдмарка и Скандинавской шкале – не более 24% от максимального количества баллов);
- степень социально-бытовой дезадаптации (количество баллов по шкале Мертон и Саттон – не более 24% от максимального количества баллов);
- качество жизни (количество баллов по Профилю влияния болезни – более 55 баллов).
Настоящее исследование отвечало требованиям Хельсинкской декларации Всемирной медицинской ассоциации и было одобрено этическим комитетом СПб ГБУЗ «Городская больница № 38 им. Н.А. Семашко», протокол № 10 от 18.12.2013.
Статистический анализ результатов второго этапа исследования был аналогичен таковому, используемому в рамках проведения первого этапа исследования.
Результаты и их обсуждение
Согласно результатам исследования, применение препарата Курантил® N 75 статистически значимо повышало эффективность реабилитации пациентов после инсульта.
У пациентов, которым назначался Курантил® N 75, чаще, чем в контрольной группе, отмечалась достаточная и полная степень восстановления неврологических функций (59,2 и 45,3% соответственно, р < 0,05) и бытовой адаптации (62,7 и 47,7% соответственно, р < 0,05) (табл. 5). Полученные результаты статистически значимы.
Согласно результатам исследования, уровень качества жизни пациентов, получавших Курантил® N 75, был статистически значимо выше, нежели аналогичный показатель больных, получавших другие антиагреганты (динамика отслеживалась по Профилю влияния болезни). Так, в группе пациентов, получавших Курантил® N 75, отсутствие нарушений качества жизни и их минимальная выраженность наблюдались у 61,3%, в контрольной группе – у 46,1% (р < 0,05). Напротив, выраженные и грубые нарушения качества жизни отмечали только 12,6% пациентов в группе Курантил® N 75 и 25,9% – в контрольной группе (р < 0,05) (рис. 2).
Выводы
Использование препарата Курантил® N 75 эффективно и оправданно для осуществления вторичной профилактики инсультов.
Курантил® N 75 по сравнению с другими антиагрегантами способствовал уменьшению частоты повторных инсультов у пациентов с различными сопутствующими патоморфологическими причинами сосудистых заболеваний головного мозга, и особенно у пациентов с артериальной гипертензией, сахарным диабетом и метаболическим синдромом (результаты статистически значимы).
Применение препарата Курантил® N 75 статистически значимо повышало эффективность реабилитации пациентов, перенесших инсульт, улучшая степень восстановления двигательных, чувствительных и других неврологических функций пациентов, а также уровень их социально-бытовой адаптации и качества жизни.
V.V. Kovalchuk
City Hospital No 38 named after N.A. Semashko, Saint Petersburg
Contact person: Vitaly Vladimirovich Kovalchuk, vikoval67@mail.ru
The results are provided of two-stage studies of the antiplatelet therapy effectiveness in secondary prevention and rehabilitation of patients after stroke. In the first stage there were analyzed the results of treatment of 2900 patients divided into two groups: primary (with Curantyl® N 75 application) and control (other antiplatelet agents). In turn, the patients of each group were divided into five subgroups depending on the presence of a sort of a disease, considered as a pathological cause of vascular diseases of the brain: patients with arterial hypertension, metabolic syndrome, obstructive sleep apnea/hypopnea, diabetes and vasculitis. Evaluation of the effectiveness of secondary prevention was based on the lack of stroke within five years of therapy. Curantyl® N 75 contributed to the reduction in the frequency of strokes in patients with arterial hypertension, diabetes mellitus and metabolic syndrome (statistically significant results). In the second phase of the study rehabilitation the results of 750 patients with stroke were analyzed, who were divided into two groups: primary (application of Curantyl® N 75) and control (other antiplatelet agents). Analysis of treatment results was made on the following criteria: recovery of neurological functions, the level of social adaptation, quality of patients’ life. The use of the drug Curantyl® N 75 statistically significantly increased the efficiency of patients’ rehabilitation, improving the degree of recovery of patients’ neurological functions and contributing to the growth of social adaptation and quality of life level.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.