Самой распространенной причиной деменции у людей в возрасте 65 лет и старше является болезнь Альцгеймера. К основным факторам риска возникновения болезни Альцгеймера профессор И.В. Дамулин отнес возраст, наследственную отягощенность, наличие аполипопротеина C4. Дополнительным фактором риска, который достоверно повышает вероятность развития деменции, является наличие синдрома Дауна у родственников. Роль других дополнительных факторов (черепно-мозговая травма в анамнезе, гипотиреоз, депрессия, дефицит витамина B12, низкий уровень образования, женский пол и инфаркт миокарда в анамнезе) окончательно не доказана.
Исследования показывают, что вероятность развития, сроки и темпы прогрессирования болезни Альцгеймера зависят от многих факторов, в том числе от наличия или отсутствия у конкретного пациента так называемого церебрального резерва. При деменции сначала происходят изменения головного мозга инволюционного или патологического характера, потом начинается клиническая реализация этих изменений. Церебральный резерв является барьером между прогрессирующим патологическим процессом и его клинической реализацией, поскольку обеспечивает пассивную и активную защиту мозга от повреждающих факторов.
К пассивной защите относятся чисто биологические особенности организма – большие размеры головного мозга, большое количество нейронов или синапсов. Например, риск возникновения болезни Альцгеймера у лиц пожилого и старческого возраста выше при меньшем размере головного мозга. Активная защита (компенсация повреждений за счет альтернативных путей передачи сигнала – так называемый когнитивный резерв) подразумевает наличие высшего образования и профессиональную активность, которая позволяет снизить риск развития умеренных когнитивных расстройств и болезни Альцгеймера и замедляет прогрессирование когнитивного дефекта.
Существует несколько клинических вариантов болезни Альцгеймера. Если в патологический процесс преимущественно вовлечено левое полушарие, то в клинической картине доминируют речевые расстройства. Если патологический процесс развивается в основном в правом полушарии, то в клинической картине доминируют зрительно-пространственные нарушения. При преимущественной атрофии задних отделов головного мозга наблюдается сочетание мнестических расстройств с корковыми нарушениями зрения.
Болезнь Альцгеймера взаимосвязана со многими другими заболеваниями. Сосудистые факторы риска увеличивают как вероятность возникновения, так и темп прогрессирования болезни Альцгеймера. Так, у 30–60% пациентов с болезнью Альцгеймера встречаются цереброваскулярные нарушения, у 40–50% – сочетанная (сосудистая и несосудистая) патология. Наличие сопутствующей сосудистой патологии при болезни Альцгеймера приводит к более выраженным клиническим и первично-дегенеративным изменениям (в частности, к более значительному накоплению гиперфосфорилированного тау-белка в CA1-области гиппокампа). Фибрилляция предсердий, повышение систолического артериального давления и ишемическая болезнь сердца также повышают темп прогрессирования болезни Альцгеймера. В 3 раза риск возникновения болезни Альцгеймера увеличивается в постинсультный период.
Профессор И.В. Дамулин отметил, что ранняя диагностика и своевременное начало лечения когнитивных нарушений, в том числе болезни Альцгеймера, позволяют значительно улучшить прогноз. Терапия болезни Альцгеймера направлена на замедление процессов структурной и функциональной дегенерации. Большой вклад в сохранение функционирующей нейрональной сети вносит защита от накопления внутри и вне клетки патологических белковых агрегатов, а также подавление апоптотических процессов. В этой связи профессор И.В. Дамулин рекомендовал к использованию препарат Церебролизин, который обладает доказанной эффективностью. В клинических исследованиях применение Церебролизина сопровождалось улучшением когнитивных функций, общей оценки состояния и повседневной активности.
Церебролизин достоверно улучшает функциональные свойства нервной ткани. Вероятнее всего, Церебролизин поддерживает нормальную структуру клеток, предотвращая образование бляшек бета-амилоида и нейрофибриллярных клубков тау-белка (характерные признаки болезни Альцгеймера), а также подавляя патологический апоптоз, который запускается при данных протеопатиях. Кроме того, препарат может вызывать и другие эффекты, которые, возможно, опосредуются подавлением протеолитических ферментов, ответственных за деградацию цитоскелета нейронов и других белковых структур в пораженной нервной ткани. Профессор И.В. Дамулин подчеркнул, что если 2-недельный курс дает только временный эффект, то стойкое улучшение возникает после применения Церебролизина в течение 4 недель.
Таким образом, на сегодняшний день деменция считается неизлечимым заболеванием. Все усилия медикаментозной терапии направлены на сохранение и улучшение когнитивных функций, а также на замедление прогрессирования заболевания. Грамотное и современное лечение деменции способно на длительное время стабилизировать состояние больного, улучшить когнитивные показатели, уменьшить выраженность нарушений поведения и, таким образом, отсрочить тот момент, когда пациент по своему состоянию будет вынужден находиться в специализированных учреждениях.
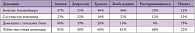
В связи с этим, по мнению д.м.н., профессора кафедры неврологии РМАПО О.С. ЛЕВИНА, три наиболее существенных заболевания – 3D – в неврологии и психиатрии у пациентов пожилого возраста – это депрессия, деменция и делирий (табл. 1).
Как отметил профессор О.С. Левин, у пожилых людей аффективные и когнитивные процессы неразрывно связаны (табл. 2). При депрессии с ранним началом (в возрасте до 60 лет) повышенный риск развития деменции (в 1,5–3 раза) прослеживается на протяжении всей последующей жизни. Существует зависимость между количеством эпизодов депрессии и вероятностью развития деменции: после 4 эпизодов депрессии риск деменции возрастает примерно в 2 раза, тогда как после 5 и более эпизодов – более чем в 3 раза. При наличии депрессии умеренные когнитивные расстройства быстрее и чаще переходят в деменцию.
В клинической практике ошибочная диагностика депрессии у пациента с развивающейся деменцией наблюдается чаще, чем ошибочная диагностика деменции у пациента с депрессией. Нередко выраженное снижение умственной работоспособности при депрессиях ошибочно принимается за деменцию (так называемая псевдодеменция). Для депрессивной псевдодеменции характерны острое (или подострое) развитие, быстрое прогрессирование симптомов, настойчивые жалобы на снижение интеллектуальных способностей, отсутствие усилий при выполнении тестов. Больные не могут выполнить тесты, требующие скорости реакции, концентрации и устойчивости внимания, планирования, мотивации и волевого усилия. Однако на фоне антидепрессивной терапии когнитивные функции нормализуются.
Однако симптомы у больных депрессией все же отличаются от наблюдаемых при болезни Альцгеймера или сосудистой деменции. При болезни Альцгеймера в наибольшей степени нарушается семантическая речевая активность (в меньшей степени – фонетическая), при сосудистой деменции – фонетическая (меньше – семантическая), а при депрессии наблюдаются только некоторые нарушения фонетики. Болезнь Альцгеймера в одинаковой степени ослабляет два вида памяти – отсроченное воспроизведение и узнавание/семантические подсказки. Сосудистая деменция столь же отрицательно действует на отсроченное воспроизведение, но в гораздо меньшей степени ослабляет узнавание. При депрессии несколько ухудшается только отсроченное воспроизведение. При обоих видах деменции (сосудистой и альцгеймеровской) больной испытывает трудности, пытаясь нарисовать циферблат часов, показывающий определенное время.
У пациентов с депрессией таких трудностей не возникает. Несмотря на частые когнитивные жалобы, при объективном нейропсихологическом исследовании у большинства больных с депрессией либо не отмечается существенных отклонений, либо обнаруживается флуктуирующее нарушение выполнения тестов, требующих усилия и мотивации. Лишь у части пациентов с депрессией встречаются стойкие когнитивные нарушения, преимущественно лобно-височного типа, которые указывают на параллельно развивающееся сопутствующее когнитивное расстройство, которое может быть обусловлено тем же органическим поражением мозга.
При депрессии отмечается резкое снижение уровня нейротрофических факторов в спинномозговой жидкости. Эти факторы наряду с нервными импульсами обеспечивают межнейронное взаимодействие и формирование нейронной сети, работа которой нарушается в условиях депрессии. Блокада выделения нейротрофических факторов приводит к нарушению нейропластичности, что является очень важным элементом в процессе снижения когнитивных способностей. «Каждый депрессивный эпизод – это удар по когнитивному резерву», – подчеркнул профессор О.С. Левин. Для пациентов с депрессией характерно также уменьшение объема гиппокампа, стойкая избыточная продукция кортизола и низкая приверженность терапии.
Дефицит собственных нейротрофических факторов организма обосновывает возможность применения Церебролизина – единственного ноотропного препарата с доказанной нейротрофической активностью. Он также повышает выживаемость и структурную целостность нейронов и активирует клетки-предшественники нейронов. Именно поэтому Церебролизин относят к числу немногих средств, которые стимулируют нейрогенез, способствуя механизмам самовосстановления после инсульта или травмы. Активация нейрогенеза с помощью Церебролизина доказана в опытах на взрослых здоровых крысах. Церебролизин защищает нейроны от повреждающего действия лактацидоза, предотвращает образование свободных радикалов, повышает выживаемость и предотвращает гибель нейронов в условиях гипоксии и ишемии, уменьшает повреждающее нейротоксическое действие возбуждающих аминокислот (глутамата).
Эффективность Церебролизина при депрессивных расстройствах подтверждается результатами клинических исследований. Так, клиническое исследование под руководством проф. Г.П. Пантелеевой (ФГБУ «Научный центр психического здоровья» РАМН) продемонстрировало высокую эффективность Церебролизина в сочетании с антидепрессантами в терапии первичной депрессии. Церебролизин проявил активирующее влияние, что может быть полезным при апато-адинамических и астенических депрессиях. Сочетание Церебролизина и антидепрессантов позволяло улучшить переносимость антидепрессивной терапии и корригировать ряд нежелательных побочных эффектов.
Профессор О.С. Левин рекомендовал назначать Церебролизин в комбинации с антидепрессантами при депрессии с умеренным когнитивным дефицитом и в комплексе с ингибитором холинэстеразы у пациентов с деменцией.
Своевременная терапия деменции и депрессии не дает прогрессировать когнитивным и аффективным нарушениям и не позволяет развиться более серьезному психическому расстройству – делирию. При делирии наблюдается острая спутанность сознания, сопровождающаяся флуктуирующим нарушением внимания, вегетативной активацией, часто – речевым или психомоторным возбуждением, реже – торможением, которые обычно возникают на фоне прогрессирующего органического заболевания головного мозга под действием широкого спектра провоцирующих факторов.
Таким образом, заключил профессор О.С. Левин, в настоящее время в распоряжении врачей имеются как способы своевременной диагностики, так и препараты для оптимальной терапии серьезных неврологических и психических расстройств.
Эффект 3D в неврологии: аффективные расстройства
Для к.м.н., доцента кафедры неврологии факультета усовершенствования врачей РГМУ им. Н.И. Пирогова А.В. ФЕДОТОВОЙ 3D в неврологии – это три аффективных расстройства – астения, депрессия и тревога, которые в комплексе и по отдельности приводят к эмоционально-личностным, мотивационным, вегетативным, когнитивным нарушениям. Основной причиной развития этих часто встречающихся психопатологических синдромов является стресс – неспецифический ответ организма на любое требование, которое к нему предъявляется.
Стресс сопровождается гиперсекрецией кортикотропин-рилизинг-фактора гипоталамусом, в результате чего происходит выброс адренокортикотропного гормона, стимулирующего высвобождение кортизола и норадреналина. Это приводит к уменьшению активности и снижению синтеза BDNF (brain-derived neurotrophic factor – мозговой нейротрофический фактор), усилению цитотоксического действия глутамата на нейроны, изменению метаболизма фосфолипидов и субстанции P. Нарушается взаимодействие глютамат- и моноаминергических систем, что становится причиной атрофических изменений в мозге, ведет к нарушению нейропластичности. При стрессе у здоровых людей выделяющаяся в синаптическую щель ГАМК (наиболее мощный тормозной медиатор) связывается с ГАМК-бензодиазепиновым рецептором, что приводит к открытию хлорных каналов. Поступление отрицательных ионов хлора в цитоплазму нейрона вызывает его торможение – утрату чувствительности к раздражителям. При хроническом стрессе чувствительность рецепторов к ГАМК снижается, что приводит к гипервозбудимости нейрона. Если стрессорные факторы действуют в течение достаточно длительного времени, реакция организма может сопровождаться функциональными изменениями в вегетативной и эндокринной системах.
Сегодня огромное количество людей находится в состоянии сильного хронического стресса, это связано с большим числом трудностей и неприятностей в повседневной жизни и вдобавок еще с мощным потоком негативных сообщений в СМИ. Наиболее стрессогенными факторами россияне, согласно по опросу ВЦИОМ, считают рост цен и дороговизну товаров (35%), безработицу или ее угрозу (24%), преступность (24%), жилищную проблему (18%) и проблемы со здоровьем (16%).
Хронический стресс проявляется разнообразными психоэмоциональными нарушениями (тревожность, депрессия, эмоциональная неустойчивость, нарушения памяти, бессонница, повышенная утомляемость и др.). Психопатологическое состояние, характеризующееся повышенной утомляемостью, раздражительной слабостью, эмоциональными колебаниями, преимущественно в сторону понижения настроения, головными болями напряжения, нарушениями сна, разнообразными вегетативно-соматическими проявлениями, называют астенией (астенический синдром, синдром хронической усталости).
Клинические проявления астенического синдрома полиморфны и неспецифичны. Пациенты жалуются на постоянное ощущение общей слабости, повышенной утомляемости (при любом виде нагрузки), снижение работоспособности, которые в основном и вызывают жалобы больных. С уверенностью об астеническом синдроме можно говорить, если такое состояние длится 6 месяцев или дольше. К основным жалобам добавляется целый ряд перечисленных ниже симптомов:
- когнитивные – нарушение внимания, рассеянность, снижение памяти;
- болевые – миалгии, головные боли напряжения, кардиалгии, боли в животе, боли в спине;
- вегетативная дисфункция – головокружение, диспепсия, тахикардия, гипервентиляция, гипергидроз;
- эмоциональные – внутреннее напряжение, тревога, лабильность или снижение настроения, раздражительность, страхи;
- мотивационные и обменно-эндокринные – диссомнии, снижение либидо, изменения аппетита, похудание, отеки, дисменорея;
- гиперестезии – повышенная чувствительность к свету и звуку.
А.В. Федотова напомнила, что различают первичную (ядерную, функциональную) и вторичную (симптоматическую, органическую, соматогенную) астению. Первичная астения не связана с конкретными органическими заболеваниями. В рамках первичной астении отдельно выделяют реактивную астению – астенический синдром, возникающий у исходно здоровых людей при воздействии различных факторов. Причины реактивной астении могут быть физиологическими (беременность, лактация, сезонный авитаминоз) и психо-физиологическими (астения при десинхронозе, синдром эмоционального выгорания), но часто этот вид астении наступает в реабилитационном периоде после операций, инфекций, травм, инфарктов, инсультов, кровотечений. Вторичная астения возникает как следствие различных соматических заболеваний и является проявлением этих заболеваний (инфекций, эндокринных и метаболических расстройств, гипоксии, анемии и др.).
Попытки больных самостоятельно излечиться от астении терпят неудачу, «народные» средства вроде витаминов или растительных адаптогенов не улучшают состояние больных. Терапия астении должна быть комплексной и включать этиопатогенетические, общеукрепляющие, иммунокорригирующие и симптоматические средства, оказывающие антистрессовое, адаптогенное, антиоксидантное действие, улучшающие энергетические процессы.
Из лекарственных средств, регулирующих энергетический метаболизм мозга, А.В. Федотова рекомендовала Церебролизин – нейротрофический препарат, стимулирующий естественные восстановительные процессы мозга. Если стресс и депрессия ведут к некрозу и апоптозу нейронов, то нейротрофические факторы способствуют их выживанию и росту. Эндорфин/энкефалиноподобные пептиды, входящие в состав Церебролизина, обладают непосредственным антидепрессивным действием, галаниноподобный пептид модулирует секрецию серотонина и норадреналина, что также обусловливает эффективность Церебролизина при депрессиях.
В состав Церебролизина входят три аминокислоты (тирозин, глицин, бета-аланин), которые уменьшают астенические проявления. Тирозин – предшественник норадреналина и дофамина – снижает уровень гормонов стресса. Глицин – ингибирующий нейротрансмиттер, имеющий ГАМК-подобную активность. Бета-аланин повышает энергетический обмен, является необходимым соединением для поддержания тонуса мышц и адекватной половой функции. Близкий к аминокислотам по химическому составу таурин регулирует проведение нервного импульса, улучшает энергетический обмен, уменьшает тревогу и нормализует сон.
Таким образом, Церебролизин является функциональным нейромодулятором, оказывает положительное влияние при нарушениях когнитивных функций, улучшает процессы запоминания и воспроизведения информации, активирует процесс умственной деятельности, улучшает настроение, способствует формированию положительных эмоций, оказывая, таким образом, моделирующее влияние на поведение.
Заключение
В ходе симпозиума были рассмотрены наиболее распространенные психоневрологические и невропсихиатрические заболевания (депрессия, деменция, астения). Было отмечено, что терапия тяжелых когнитивных нарушений должна быть направлена на замедление процессов структурной и функциональной дегенерации. В этой связи для профилактики и лечения деменции можно рекомендовать к использованию препарат Церебролизин, применение которого в клинических исследованиях сопровождалось улучшением когнитивных функций, общей оценки состояния и повседневной активности. Когнитивные расстройства часто сопровождаются депрессией, в комплексной терапии которых Церебролизин также показал высокую эффективность. Кроме того, Церебролизин регулирует энергетический метаболизм мозга, что позволяет применять его в лечении астении, вызванной хроническим стрессом. Следует отметить, что все докладчики соблюдали главный принцип 3D – объемное и всестороннее рассмотрение проблемы, учитывая морфологию, функции и клинику каждого заболевания.