Применение инсулина в лечении сахарного диабета на современном этапе
- Аннотация
- Статья
- Ссылки



Если за последние годы благодаря профилактическим и лечебным мероприятиям статистически достоверно снизились риски летальности от этих сердечно-сосудистых заболеваний, включая риск летальности при повышенном артериальном давлении, повышенном уровне холестерина в сыворотке крови и курении, то риск летальности от сердечно-сосудистых заболеваний при сахарном диабете не только не стабилизировался, а имеет четкую и стабильную тенденцию к его повышению.
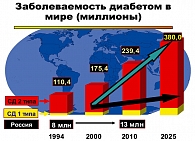
Распространенность и заболеваемость сахарным диабетом продолжает увеличиваться. По данным экспертов ВОЗ (1999), предполагалось, что к 2010 г. в мире будет насчитываться более чем 230 млн, а к 2025 г. – 300 млн больных сахарным диабетом, из которых более 90% будет приходиться на больных диабетом типа 2. Однако реальность заболеваемости сахарным диабетом намного опередила эти прогнозы. Как указывает Z.T. Bloomgarden (1), в США в 2003 г. уже зарегистрировано 13,8 млн больных, страдающих сахарным диабетом; 5 млн человек имеют недиагностированные формы диабета, а 41 млн жителей США имеют предиабет. Пересмотренные на основании реальной заболеваемости сахарным диабетом данные Международной федерации диабета (2) по ситуации с эпидемией сахарного диабета были следующими: к 2010 году число лиц, заболевших диабетом, достигнет 230 млн человек, а к 2025г. – 334 млн. Тем не менее уже через 3 года после этого скорректированного прогноза Международная федерация диабета (3) была вынуждена провести коррекцию по заболеваемости сахарным диабетом, которая представлена на рисунке 1.
Как видно из данных, представленных на рисунке 1, практически аналогичная ситуация по распространенности и заболеваемости сахарным диабетом наблюдается и в Российской Федерации.
Несмотря на эволюцию лечебных мероприятий по лечению сахарного диабета и его сосудистых осложнений, имеющиеся результаты все еще остаются неудовлетворительными. Сохраняется четкая тенденция к увеличению как количества больных, страдающих сахарным диабетом, так и количества больных диабетом, имеющих сосудистые осложнения.
Сахарный диабет (СД) вообще и в частности СД типа 1 все еще остается неизлечимым заболеванием, и для сохранения жизни и трудоспособности больной должен постоянно получать инсулинотерапию, которая является не патогенетической, а лишь заместительной терапией. Поэтому инсулинотерапия остается пожизненной, что естественно создает определенные трудности как для больного, так и для врача, не только в связи с парентеральным введением препаратов инсулина, но и в связи с необходимостью поддержания на протяжении длительного времени компенсирования состояния углеводного обмена, т. е. такое содержание глюкозы в крови, которое имеется у практически здорового человека.
Патогенез сосудистых осложнений сахарного диабета сложный, но инициирующей и основной причиной их развития является гипергликемии. Справедливости ради следует указать, что не собственно высокое содержание глюкозы в крови непосредственно влияет на развитие сосудистых осложнений диабета, а гипергликемия опосредованно через повышение окислительного стресса, гликирования практически всех белков в организме и повышение концентрации конечных продуктов гликозилирования, нарушение функции эндотелия и других факторов. Гипергликемия участвует в сложном многоступенчатом процессе патогенеза сосудистых осложнений диабета. В этой связи поиск новых медикаментозных препаратов и схем лечения сахарного диабета направлен на восстановление нарушенного углеводного обмена, т. е. на компенсацию сахарного диабета и возможность его сохранения в течение длительного времени.
Проспективное исследование DCCT (Контроль сахарного диабета и его взаимосвязь с поздними осложнениями (4)) показало, что как частота сосудистых осложнений диабета, так и время их манифестации четко коррелирует со степенью компенсации сахарного диабета. Строгой компенсацией диабета, т. е. поддержанием нормальной (или близкой к нормальной) концентрации глюкозы в крови в течение длительного времени удается задержать или отсрочить время появления поздних осложнений сахарного диабета.
Если в исследовании DCCT были изучены вопросы взаимосвязи частоты сосудистых осложнений с компенсацией углеводного обмена у больных сахарным диабетом тип а 1, то исследование UKPDS (5, 6) было посвящено изучению частоты сосудистых осложнений в зависимости от применения различных медикаментозных средств (диета, инсулинотерапия, сульфонилмочевинные препараты и метформин) и степени компенсации сахарного диабета.
Результаты как DCCT (4), так и UKPDS (5, 6) четко показали, что более строгая компенсация сахарного диабета и поддержание состояния углеводного обмена по показателям гликемии натощак и уровню гликозилированного гемоглобина в крови, близким к нормальным их значениям, сочетается со статистически значимым снижением как частоты сосудистых осложнений, так и с замедлением их прогрессирования.
Понимание значимости гипергликемии в механизмах развития сосудистых осложнений находит практическое отражение и в изменении критериев компенсации углеводного обмена при сахарном диабете, которые ужесточаются и приближаются к показателям гликемии и содержания гликогемоглобина в крови, наблюдаемым у практически здоровых лиц.
Исходя из этого основной задачей лечения сахарного диабета является достижение компенсации сахарного диабета, и современные критерии компенсации сахарного диабета типа 1, предложенные Европейской группой по политике сахарного диабета типа 1 в 1998 г., представлены в таблице 1.
Лечение сахарного диабета комплексное и включает в себя: 1) диету; 2) дозированную физическую нагрузку; 3) обучение больного, контроль и самоконтроль состояния углеводного обмена; 4) применение сахароснижающих лекарственных средств; 5) профилактику и лечение поздних осложнений сахарного диабета.
Необходимо остановиться на основных моментах лечения сахарного диабета, без выполнения которых трудно добиться основной задачи лечения-снижения частоты сосудистых осложнений, стабилизации и профилактики их развития.
Диета при сахарном диабете должна быть физиологической по составу продуктов; низкокалорийной при диабете типа 2 и изокалорийной – при сахарном диабете типа 1; с многократным (4-5-кратный) приемом пищи в течение суток при исключении легкоусвояемых (рафинированных) углеводов; с достаточным содержанием клетчатки (волокон); из общего количества жиров, содержащихся в продуктах, около 40-50% должны быть жирами растительного происхождения.
Соотношение основных ингредиентов в суточном рационе больного не отличается от такового для здорового человека, т. е. около 60% от суточной калорийности пищи покрывается за счет углеводов, 24% – за счет жиров и 16% – за счет белков.
Многократный (4-5-кратный) прием пищи в течение суток позволяет более адекватно смоделировать взаимоотношения между уровнем инсулина и содержанием глюкозы в крови, приближаясь к тем показателями, которые имеют место у здорового человека.
Физические нагрузки и лечебная физкультура являются обязательным компонентом терапии больных сахарным диабетом. Объем физической нагрузки должен быть определен с учетом возраста больного, состояния сердечно-сосудистой системы и компенсации углеводного обмена. Любая физическая нагрузка сопровождается снижением уровня глюкозы в крови, и интенсивность его снижения определяется двумя факторами: повышением скорости поглощения глюкозы из крови работающей мышцей и ускорением всасывания инсулина из места его введения (инъекции) благодаря усилению кровообращения при повышенной физической активности. Эти два фактора могут способствовать развитию гипогликемической комы, поэтому в день занятия физкультурой инъекцию инсулина необходимо сделать в область живота, а непосредственно перед физической нагрузкой принять дополнительно небольшое количество углеводов.
Ежедневные физические нагрузки должны быть неотъемлемой и составной частью комплексной терапии сахарного диабета. Они положительно влияют на течение диабета и способствуют поддержанию его стойкой компенсации при заметном снижении потребности в инсулине. Регулярные тренировки способствуют нормализации липидного обмена, улучшают микроциркуляцию, активируют фибринолиз, нормализуют повышенную секрецию катехоламинов в ответ на стрессовую ситуацию, что в итоге предотвращает развитие сосудистых осложнений (ангиопатий). У больных диабетом, регулярно занимающихся физкультурой, отмечены стабилизация и даже регресс сосудистых осложнений сахарного диабета.
Обязательным компонентом лечения должно быть обучение больных принципам контроля и самоконтроля углеводного обмена. Многолетние исследования показывают, что только обучение больного и выполнение им всех рекомендаций, которые он получил в период обучения в школе больного диабетом, способствуют снижению уровня гликированного гемоглобина в крови на 0,9-1,5%.
В процессе обучения больной должен получить знания и четкое представление об ежедневном режиме и проведении различных манипуляций, необходимых для поддержания стабильного течения диабета (выполнение рекомендаций по диете, умение самому определять содержание глюкозы в крови, глюкозы и ацетона в моче, рассчитывать количество хлебных единиц в продуктах питания, принимаемых в конкретное время дня и рассчитывать при этом необходимую дозу инсулина и т. п.). Кроме этого ему необходимо научиться поддерживать нормальный образ жизни (отказ от курения, сокращение до минимума приема алкоголя, соблюдение времени сна, отдыха и рабочей активности и т. д.).
Инсулинотерапия назначается всем больным сахарным диабетом типа 1, которые составляют до 7-10% от общего количества больных диабетом, а также части больных сахарным диабетом типа 2 (так называемый инсулинопотребный подтип сахарного диабета типа 2). На долю этой категории приходится до 40% пациентов от общего количества больных, страдающих сахарным диабетом типа 2.
В соответствиями с рекомендациями ВОЗ и Международной диабетической федерацией и требованиями Фармакологического комитета Минздрава РФ рекомендуется использование для лечения детей, подростков и беременных женщин, страдающих сахарным диабетом, генно-инженерный (рекомбинантный, или биосинтетический) инсулин человека, для терапии взрослых больных сахарным диабетом типа 1 – инсулин человека, а также для инсулинопотребных больных диабетом типа 2 – инсулин человека и, возможно, для этой категории больных использовать монокомпонентный свиной инсулин. Говоря о рейтинге препаратов инсулина, следует отметить, что, несомненно, препаратом выбора инсулинов является генно-инженерный (биосинтетический, или рекомбинантный) инсулин человека и все лекарственные формы, полученные на основе субстанции генно-инженерного инсулина (таблица 2). По данным Международной Федерации диабета на конец 2004 г. более чем в 65% странах мира для лечения больных сахарным диабетом применяются только генно-инженерные инсулины человека.
Исследования, проведенные с помощью биостатора, показали, что у здорового человека секреция инсулина имеет дискретный характер на протяжении суток. Такая дискретная секреция инсулина в ответ на повышение гликемии крови осуществляется на фоне базального высвобождения инсулина из поджелудочной железы со скоростью 1-2 ЕД в час в течение суток. Современные режимы и схемы инсулинотерапии разработаны на основе этих данных.
Можно выделить следующие режимы инсулинотерапии:
- традиционный (инсулин короткого действия перед завтраком и ужином; инсулин средней продолжительности – перед завтраком и ужином); применение этой схемы в настоящее время используется редко;
- интенсивная инсулинотерапия или режим многократных инъекций:
- инсулин короткого действия (Актрапид НМ, Биосулин Р, Хумулин-регуляр, Инсуман-нормаль, Инсуран Р, Ринсулин Р и инсулины других фирм) перед завтраком, обедом, ужином; а перед сном – препарат средней продолжительности действия – Биосулин Н, Протафан НМ, Хумулин Н, Инсуман Базаль, инсуран НПХ, ринсулин НПХ и инсулины др.фирм;
- инсулин короткого действия (Актрапид НМ, Биосулин Р, Хумулин-регуляр, Инсуман-нормаль, инсуран Р, ринсулин Р и инсулины других фирм) – перед завтраком, обедом, ужином; Биосулин Н Протафан НМ, Хумулин Н, Инсуман Базаль, Инсуран НПХ, Ринсулин НПХ и инсулины других фирм перед завтраком и ужином;
- инсулин короткого действия (Актрапид НМ, Биосулин Р, Хумулин-регуляр, Инсуман-нормаль, Инсуран Р, Ринсулин и инсулины других фирм) – перед завтраком, обедом и ужином, Биосулин Н, Протафан НМ, Хумулин Н, Инсуман Базаль, Инсуран НПХ и инсулины других фирм перед завтраком, обедом, ужином и на ночь.
Многочисленные препараты инсулина, имеющиеся на рынке и зарегистрированные Фармакологическим комитетом Минздравсоцразвития РФ, различаются по действию: препараты короткого и ультракороткого действия; препараты средней продолжительности и препараты длительного действия. К препаратам инсулина короткого действия (начало действия – через 30 минут после введения; максимум действия между 2-3 (4) ч. после введения и продолжительность до 6-8 часов) относятся: Биосулин Р («Фармстандарт»), Актрапид НМ («Ново-Нордиск»), Хумулин-регуляр («Эли-Лилли»), Инсуман-нормаль («Санофи-Авентис»), Инсуран Р (Институт биоорганической химии им. М.М. Шемякина и Ю.А. Овчинникова), ринсулин (ООО «Национальные биотехнологии»).
Аналоги инсулина человека, или инсулины ультракороткого действия: НовоРапид («Ново-Нордиск»), Хумалог («Эли-Лилли») и Апидра («Санофи-Авентис») отличаются от препаратов инсулина короткого действия более быстрым началом (через 10-20 мин. после введения) и более короткой общей продолжительностью действия (3-5 ч.) по сравнению с инсулином короткого действия.
Длительность действия у аналогов инсулина или препаратов инсулина ультракороткого действия (НовоРапид, Хумалог и Апидра) короче, чем у препаратов инсулина человека короткого действия, а максимальный эффект их действия совпадает с постпрандиальной гипергликемией. Чем же обусловлено различие в скорости начала действия инсулина короткого действия и аналога инсулина ультракороткого действия? Известно, что естественный инсулин как в β-клетках островка поджелудочной железы, так и в растворе инсулина короткого действия присутствует в виде гексамеров. При парентеральном введении препаратов инсулина происходит вначале диссоциация гексамеров до димеров и мономеров, в виде которых инсулин всасывается в межклеточную жидкость и кровь, достигая клеток мишеней, где он и оказывает свое биологическое действие. Быстродействующие аналоги инсулина человека или препараты ультракороткого действия имеют сниженную способность к образованию димеров и гексамеров, т. е. большая часть молекул аналогов инсулина начинают всасываться в виде мономеров из подкожной клетчатки сразу после инъекции, создавая в течение короткого времени концентрации, достаточные для оказания биологического действия.
Как правило, препараты инсулина короткого действия (их называют также растворимыми) вводят подкожно, но в случае необходимости внутримышечно или внутривенно. Время начала и пика действия растворимого инсулина (короткого действия) зависит от способа его введения. Так, пик действия инсулина при внутривенном введении наступает через минуту, при интраперитонеальном – через 15 минут, при внутримышечном – через 60 минут, при подкожном – через 90 минут, а при интраназальном – через 10 минут. При подкожном применении инсулина индивидуальный коэффициент вариации начала и максимального действия составляет от 25 до 35%, а по некоторым данным – даже до 50%. Это различие связано со скоростью абсорбции инсулина из места его инъекции, а скорость зависит от многочисленных факторов (времени суток и состояния микроциркуляции, введенной дозы, количества подкожно-жировой клетчатки и т.д.).
До последнего времени в нашей стране применялись генно-инженерные препараты инсулина в основном трех фирм производителей: «Ново-Нордиск», «Эли-Лилли» и «Санофи-Авентис». В настоящее время к этим зарубежным производителям присоединились и отечественные производители, такие как «Фармстандарт», ООО «Национальные биотехнологии» и Институт биоорганической химии им. М.М. Шемякина и Ю.А. Овчинникова, которые производят рекомбинантный, или генно-инженерный инсулин человека во флаконах и картриджах с концентрацией
100 ЕД/мл.
Генно-инженерные инсулины человека производства фирмы ООО «Национальные биотехнологии» использовались нами для лечения 25 больных (9 женщин и 16 мужчин) в возрасте от 25 до 58 лет (в среднем 46,24±8,42 лет; медиана 47 лет), страдающих сахарным диабетом типа 1. Длительность заболевания сахарным диабетом колебалась от 5 до 15 лет, в том числе у 14 больных длительность заболевания была до 10 лет, у 4 – 10-15 лет, у 7 – 15-20 лет (в среднем – 9,7±2,78). До применения инсулинов производства ООО «Национальные биотехнологии» больные находились на инсулинотерапии и получали инсулины человека фирмы «Ново-Нордиск» (Актрамид НМ, Моноторад НМ, Протафан НМ) или инсулины фирмы «Эли-Лилли» (Хумулин Р и Хумулин НПХ-N) в суточной дозе 43,72±10,8 ЕД (медиана 42 ЕД) или 0,6±0,12 ЕД/кг массы тела. Эффективность и безопасность применяемых инсулинов оценивали по гликемии натощак, содержанию гликозилированного гемоглобина в крови и уровню антител к инсулину в сыворотке крови, определяемому до и через 90 дней применения указанных инсулинов человека. Содержание гликемии натощак до применения инсулинов фирмы ООО «Национальные биотехнологии» составило 8,74±1,73 ммоль/л, а через 3 месяца – 8,83±0,02 ммоль/л. Уровень гликозилированного гемоглобина (HbA1) c в крови снизился c 8,88±1,56 до 7,11±0,5%, уровень антител к инсулину в сыворотке крови снизился с 9,72±3,12% до 9,22±2,23 % (разница статистически недостоверна).
Таким образом, применение генно-инженерных инсулинов ООО «Национальные биотехнологии» у больных сахарным диабетом типа 1 показало, что основные показатели эффективности действия инсулина – уровень гликемии и гликозилированного гемоглобина, а также титр антител к инсулину после длительного применения указанных инсулинов практически не изменился. Это свидетельствует о хорошем сахаропонижающем действии и отсутствии повышенной антигенной активности у указанных препаратов.
Суточная потребность указанных препаратов практически не отличалась от количества инсулина, получаемого больными до проведения настоящего исследования. При этом уровень антител к инсулину в сыворотке крови обследованных больных также практически не изменился. Не отмечено случаев кетоацидоза, аллергических реакций или гипогликемий, требующих применения лечебных мероприятий.
В связи с наличием на отечественном рынке препаратов инсулина различных производителей (фирм) одновременно использовать препараты короткого действия и средней продолжительности можно только одной и той же фирмы. Это связано с тем, что фирмы используют в препаратах инсулина в качестве консервантов и других обязательных компонентов разные добавки, которые могут интерферировать друг с другом и оказывать нежелательное воздействие на организм.
В настоящее время в РФ, как и в других странах мира, используются препараты инсулина человека в концентрациях 100 ЕД/мл. Отечественные производители шприцев для введения инсулина в указанных концентрациях освоили выпуск шприцев для введения препаратов инсулина в концентрации 100 ЕД/мл.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.