Применение метформина у пожилых пациентов, перенесших инфаркт миокарда
- Аннотация
- Статья
- Ссылки



Уже к середине XX столетия стало понятно, что ОИМ является основной причиной смертности у пациентов с сердечно-сосудистыми заболеваниями. Метформин – единственный препарат класса бигуанидов, который применяется в клинической практике в течение длительного времени и достоверно снижает частоту сердечно-сосудистых событий у пациентов высокого риска. Кардиопротективные свойства метформина не связаны с его антигипергликемическим эффектом. Отмечено, что он может уменьшать размер инфаркта миокарда у пациентов с впервые выявленным сахарным диабетом (СД) 2 типа, а также оказывает положительное влияние на факторы риска сердечно-сосудистых заболеваний путем улучшения липидного профиля, снижения проявлений окислительного стресса и усиления устойчивости сосудов к повреждению. Выявлено, что при длительном применении метформин снижает частоту миокардиальной ишемии, замедляет прогрессирование толщины интимы-медии сонной артерии и улучшает периферический артериальный кровоток. Все эти факторы способствуют замедлению развития атеросклероза и, как следствие, предупреждают развитие инфаркта миокарда у пациентов высокого риска.
Эпидемиологические данные
Известно, что гипергликемия у пациентов с ишемической болезнью сердца (ИБС), в том числе с острым инфарктом миокарда (ОИМ), ассоциирована с высоким риском ранних и отдаленных сердечно-сосудистых событий у пациентов с известным СД 2 типа.
В настоящее время можно говорить о многократном улучшении кардиологической помощи с выделением нескольких основополагающих этапов, таких как появление отделений неотложной терапии для пациентов с острым коронарным синдромом (ОКС) (эра отделений неотложной терапии, 1962-1984 гг.), активное применение тромболитических препаратов (тромболитическая эра, 1984-2000 гг.), чрескожной коронарной ангиопластики (эра коронарных вмешательств, с 2000 г. по настоящее время) (1). Однако независимо от этапа наличие СД у пациентов с ОИМ приводит к удвоению риска смерти в раннем постинфарктном периоде по сравнению с общей популяцией (рисунок 1). Проведение последних обладает рядом преимуществ в сравнении с тромболитической терапией у пациентов с ОИМ и сопутствующим СД 2 типа, а также одинаково эффективно у пациентов с/без СД. Несмотря на современные методы лечения, пациенты с СД характеризуются более высокой частотой поражения левой коронарной и/или 3 коронарных артерий, а также достоверно более высокими показателями смертности и развития острого/повторного ИМ на фоне острого коронарного синдрома независимо от проведения чрескожных коронарных вмешательств (исследование FRISC II). По данным многофакторного анализа, проведенного в группе инвазивной терапии, включающего информацию о факторах риска, количестве пораженных артерий и др., СД остается независимым предиктором смерти у пациентов с ОКС (2) (рисунок 2).
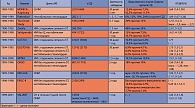
Высокая частота внутрибольничной смертности у пациентов с известным СД, госпитализированных с ОКС, отмечена во многих исследованиях (таблица 1) (3) и составляет 7-18% в первые 30 дней, 15-34% в течение 1 года и около 43% в течение 5 лет. Относительный риск общей смерти, стандартизованный по исходным характеристикам, сопутствующим заболеваниям и терапии СД, варьирует от 1,3 до 5,4 с более высокими показателями у женщин. Частота повторного ИМ, инсульта и смертности в течение 1 года после ОИМ одинакова в группах пациентов с впервые выявленным, а также известным СД (4).
Патофизиологические механизмы
Вопрос о роли гипергликемии в развитии сердечно-сосудистых осложнений у пациентов с ОКС остается открытым. Пока трудно сказать, является ли гипергликемия фактором риска или прямым медиатором постинфарктных осложнений.
Широко обсуждаются в литературе две точки зрения, одна из которых заключается в том, что гипергликемия у пациентов с ОКС является следствием выраженного адренергического стресса, другая же рассматривает гипергликемию как наличие ранних недиагностированных нарушений углеводного обмена у пациентов без известного СД 2 типа.
Основными патофизиологическими механизмами, играющими важную роль в развитии ранних и отдаленных клинических исходов у пациентов с СД 2 типа, являются:
- нарушения функции сосудов, в частности эндотелиальная дисфункция, сосудистое воспаление и окислительный стресс;
- инсулинорезистентность и дисфункция β-клеток поджелудочной железы;
- липидные нарушения;
- нарушение свертывания крови и функции тромбоцитов.
Гипергликемия увеличивает продукцию факторов воспаления моноцитами и связывание воспалительных клеток эндотелием, что может не только способствовать атерогенезу, но и приводить к нестабильности атеросклеротической бляшки. Наличие хронической гипергликемии приводит к необратимому неферментативному гликолизу циркулирующих протеинов, называемых «конечными продуктами гликолиза». Последние способствуют ряду неблагоприятных эффектов в отношении эндотелиальных и воспалительных клеток, в частности продукции цитокинов и прокоагулянтов, которые играют роль в развитии атеротромботических изменений. Помимо того, гипергликемия усиливает нежелательное влияние атерогенных субстратов, таких как липопротеины низкой плотности (ЛПНП) и окисленных ЛПНП. In vitro выявлено, что гипергликемия и С-реактивный белок (СРБ) совместно увеличивают продукцию сосудистой стенкой молекул адгезии и хемотаксического фактора моноцитов (МСР-1). Это приводит к отложению клеток воспаления по ходу сосудов, способствуя нестабильности атеросклеротической бляшки. Помимо этого, гипергликемия ассоциирована с нарушенным протромботическим статусом и повышенной активацией тромбоцитов у пациентов со стабильным течением заболевания. Дисфункция эндотелия и гладкомышечных клеток сосудов сопровождается снижением биологической активности оксида азота и повышенным высвобождением эндотелина, что приводит к микрососудистому спазму и снижению перфузии миокарда у пациентов с СД 2 типа и чрескожной коронарной ангиопластикой. Таким образом, наличие хронической гипергликемии может индуцировать выраженное сосудистое воспаление (5), способствовать нарушению перфузии миокарда (6) у пациентов с ОКС и, как следствие, увеличивать риск сердечно-сосудистых осложнений.
При изучении вклада острой и хронической гипергликемии в развитие окислительного стресса у пациентов с СД 2 типа оказалось, что основным пусковым моментом является не длительно существующая хроническая гипергликемия (или небольшие колебания глюкозы в постпрандиальном периоде), а остро возникшие колебания гликемии с широким размахом значений (7). Острое повышение гликемии оказывает множественное влияние на органы и системы. Гипергликемия у пациентов с ОИМ независимо от степени повышения глюкозы приводит к изменению энергетического метаболизма в тканях, нарушению перфузии миокарда, способствует изменению функции левого желудочка, повышению протромботических факторов, развитию воспалительных и инфекционных осложнений (таблица 2).
Терапевтические возможности метформина
Как перед врачами общей практики, так и перед другими специалистами стоят одинаковые задачи – назначить клинически обоснованное, экономически выгодное лечение, которое в то же время будет соответствовать рекомендованным стандартам, обеспечивать адекватный гликемический контроль и достоверно снижать риск осложнений.
Не вызывает сомнения факт, что подбор оптимального антигликемического режима пациенту с СД 2 типа с наличием сердечно-сосудистых заболеваний является своеобразным вызовом. Ишемическая болезнь сердца занимает лидирующие позиции в структуре смертности пациентов с СД 2 типа, что частично можно объяснить наличием инсулинорезистентности. Метформин, который является бигуанидом и относится к инсулиновым сензитайзерам, может уменьшать размер инфаркта миокарда у пациентов с впервые выявленным СД 2 типа. Это единственный препарат данного класса, который применяется в клинической практике в течение длительного времени. Вследствие того, что он приводит к достоверному снижению гипергликемии, и его эффективность подтверждена во многих клинических исследованиях, метформин является препаратом первого выбора у большинства пациентов с СД 2 типа вместе с рекомендациями по изменению образа жизни, по данным Американской диабетической ассоциации и Европейского общества по изучению СД (8).
Механизм действия пока точно неясен, однако наблюдаемое достоверное снижение гипергликемии натощак вследствие уменьшения гликонеогенеза в печени и улучшения чувствительности скелетной мускулатуры может быть обусловлено снижением уровня циркулирующих свободных жирных кислот (9, 10). Предполагают, что подобное влияние медиируется путем активации аденозинмонофосфат (АМФ) протеинкиназы (11). Одним из основных преимуществ метформина перед другими классами является улучшение гликемии в сочетании с сохранением или снижением веса по причине подавления аппетита пациента (12).
Положительное влияние метформина на другие сердечно-сосудистые факторы риска можно объяснить способностью усиливать действие инсулина (12). Выявлено улучшение суррогатных маркеров сердечно-сосудистых заболеваний на фоне приема метформина, которое сопровождалось снижением частоты событий (12, 13). Несмотря на то что метформин является препаратом первого выбора у большинства пациентов с СД 2 типа, к сегодняшнему дню единственные проспективные данные о его влиянии на сердечно-сосудистые точки были получены в исследовании United Kingdom Prospective Diabetes Study (UKPDS) (применялся оригинальный метформин Глюкофаж), пациенты которого составляли группу по первичной профилактике (14). В относительно небольшой подгруппе пациентов с избыточным весом, рандомизированных в группу монотерапии метформином, частота ИМ и смерти от ИБС снизилась на 39% (р = 0,01) и 50% (р = 0,02) соответственно в сравнении с пациентами, находящимися на диете. Частота инсультов в группе метформина также была ниже в сравнении с группой, получающей препараты сульфонилмочевины или инсулин.
При анализе ретроспективных данных 8872 пациентов пожилого возраста с СД, госпитализированных с ОИМ, не было выявлено достоверного влияния на смертность в течение 1 года ни в группе метформина (относительный риск (ОР) 0,92; 95% ДИ 0,81-1,06), ни в группе тиазолидиндиона (ОР 0,92; 95% ДИ 0,80-1,05) в сравнении c препаратами сульфонилмочевины или инсулином (15). В небольшой подгруппе пациентов (n = 139), получающих лечение метформином и тиазодидиндионами, было отмечено достоверное снижение смертности через 1 год наблюдения (согласованный ОР 0,52; 95% ДИ 0,34-0,82). Однако вышеуказанные результаты требуют подтверждения в рандомизированных клинических исследованиях.
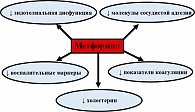
С первого взгляда может показаться, что метформин снижает сердечно-сосудистый риск путем эффективного контроля уровня гликемии. Однако при ближайшем рассмотрении результатов исследования UKPDS в группе метформина снижение гликозилированного гемоглобина не отличалось от показателей, полученных в других группах лечения. Поэтому предполагают, что кардиопротективные свойства данного препарата не связаны с его антигипергликемическими эффектами (16, 17). Данное мнение подтвердилось наблюдением о том, что метформин не влияет на показатели глюкозы у грызунов, не страдающих сахарным диабетом (18), а улучшает функцию сердца после ишемии in vitro (19). Отмечено, что однократное введение препарата мышам с/без СД приводит к уменьшению размеров инфаркта миокарда без снижения показателей гликемии, даже при однократном приеме субтерапевтической дозы. Полученные данные являются клинически значимыми, так как показывают, что метформин теоретически можно назначать во время реперфузии коронарной артерии у пациентов с ишемией миокарда. Кардиопротективные свойства метформина не ограничены только возможностью снижения размера инфаркта миокарда. Он уменьшает факторы риска сердечно-сосудистых заболеваний у пациентов с СД 2 типа при длительном использовании (14): улучшает липидный профиль, снижает проявления окислительного стресса и усиливает устойчивость сосудов (рисунок 3) (17). Все это способствует замедлению развития атеросклероза и, как следствие, предупреждает развитие инфаркта миокарда.
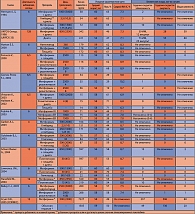
При проведении мета-анализа по сравнительной оценке пероральных антидиабетических препаратов в отношении длительного кардиоваскулярного риска в 40 клинических исследованиях было выявлено несомненное преимущество метформина в отношении сердечно-сосудистой смертности (ОШ 0,74, 95%ДИ 0,62-0,89), что косвенно подтверждает его протективные свойства. Достоверных различий по сердечно-сосудистой заболеваемости и общей смертности между препаратами выявлено не было (см. таблицу 3) (20). Общее число пациентов и количество исследований, вошедших в анализ, представлено в таблице 4.
В исследовании DIGAMI-2, 1181 пациент с СД 2 типа, перенесшие ИМ, наблюдались в течение 2 лет. Не выявлено достоверных различий в отношении сердечно-сосудистой заболеваемости между группами, получающими инсулин, препараты сульфонилмочевины или метформин. Риск развития повторного ИМ достоверно увеличивался на фоне терапии инсулином, тогда как метформин производил протективный эффект (21).
S. Sgambato оценил влияние метформина на частоту повторного ИМ, стенокардии напряжения и других коронарных событий у 310 пациентов с ишемической кардиопатией в течение 3 лет. Не все пациенты, включенные в анализ, имели подтвержденный СД 2 типа, хотя большинство характеризовались наличием дисгликемии, 34% имели СД 2 типа, 52% – нарушение толерантности к глюкозе и только 14% имели нормальные показатели гликемии. Частота всех изучаемых исходов была достоверно ниже в группе, получающей лечение метформином, в сравнении с контрольной. Наибольшее влияние было выявлено на показатели повторного ИМ, так, в группе контроля частота составляла 8,9%, в группе метформина – 1,6%, различия были статистически достоверны (р = 0,003). Снижение частоты стенокардии напряжения на фоне лечения метформином также достигло статистической значимости (р = 0,051) (22).
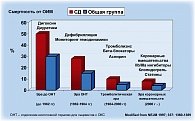
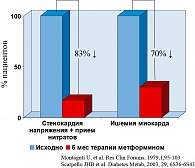
Пациенты с ОКС находятся в группе риска развития повторного ИМ. Влияние метформина на ишемию миокарда оценивалось у 254 пациентов с гиперлипидемией в рамках сердечно-сосудистых заболеваний и различным гипергликемическим статусом (от гипергликемии до нормогликемии). Из общей группы была выявлена подгруппа из 42 пациентов, регулярно получающих глицерилтринитрат по поводу стенокардии напряжения. Через 6 месяцев приема метформина 33 пациента отказались от приема нитратов. Было выявлено снижение частоты миокардиальной ишемии по данным ЭКГ у 2/3 пациентов (рисунок 4) (22).
Как известно, пациенты с СД 2 типа, особенно с ИМ в анамнезе, характеризуются частым сосудистым поражением из-за распространенного атеросклероза и, как следствие, ранней сердечно-сосудистой заболеваемостью, требующей срочного вмешательства. Толщина интимы-медии сонной артерии является одним из факторов риска коронарной смерти у пациентов с заболеваниями сосудов. При исследовании толщины интимы-медии сонной артерии у пациентов с исходно повышенным значением данного показателя через 3 года наблюдения было выявлено достоверное замедление прогрессирования у пациентов, получающих метформин (0,007 ± 0,068 мм/год) в сравнении с гликлазидом (0,037 ± 0,048 мм/год) и глибенкламидом (0,056 ± 0,056 мм/год). Достоверно меньший показатель толщины интимы-медии в группе метформина наблюдался несмотря на то, что исходно пациенты этой группы характеризовались старшим возрастом и более длительным СД 2 типа (22).
Метформин улучшает периферический артериальный кровоток у пациентов с заболеваниями периферических артерий. Улучшение периферического кровотока на 17% в группе метформина наблюдалось через 3 месяца его применения, через 6 месяцев данный показатель увеличивался до 40% (р < 0,05 и < 0,01 по сравнению с исходными показателями соответственно) в отличие от группы плацебо (22).
В исследование HOME (Hyperinsulinemia: the Outcome of the Metabolic Effects) было включено 390 пациентов с СД 2 типа, получающих в дополнение к терапии инсулином метформин или плацебо. В исследование включались пациенты независимо от индекса массы тела. Пациенты в группе метформина в комбинации с инсулином были несколько старше, характеризовались большим числом сердечно-сосудистых заболеваний и меньшим числом курильщиков. Первичными конечными точками для оценки были общее число микрососудистых заболеваний, сердечно-сосудистых заболеваний и смертности. Вторичными конечными точками были фатальные и нефатальные сердечно-сосудистые заболевания и микрососудистые заболевания по отдельности. Период наблюдения составлял 4,3 года. В конце исследования не было выявлено достоверного снижения риска первичных исходов. Однако терапия метформином достоверно снизила риск вторичных сердечно-сосудистых исходов, таких как ИМ, инсульт, восстановление периферических артерий, на 39% (р = 0,02). Снижение, наблюдаемое в отношении вторичных микрососудистых исходов, было недостоверно (р = 0,43). Комбинация инсулина и метформина способствовала уменьшению потребности в инсулине и улучшению гликемического контроля в сравнении с группой инсулин + плацебо. Частота гипогликемии была сопоставима между группами (23).
На основании существующих данных, полученных в доказательной медицине, до тех пор, пока у пациента нет противопоказаний, таких как почечная недостаточность, метформин остается препаратом первого выбора у пациентов с СД и ИБС. Сердечная недостаточность не является в настоящее время противопоказанием для назначения метформина. Поэтому его можно с осторожностью назначать пациентам с компенсированной сердечной недостаточностью, однако при наличии острой или декомпенсированной форм его лучше не назначать. Необходимо учитывать алгоритм титрации метформина (8). Начинать лечение следует с низкой дозы метформина (500 мг) однократно или 2 раза в день во время еды (завтрак и/или ужин) или 850 мг однократно. Через 5-7 дней при отсутствии побочных явлений поддерживающая доза составляет 850 мг/сут. или 500 мг 2 раза в день (до завтрака и/или ужина). При возникновении нежелательных явлений на фоне поддерживающей терапии рекомендовано снижение дозы с попыткой вернуться к поддерживающим дозам позже. Максимальная доза метформина составляет 1000 мг 2 раза в день, но чаще всего это 850 мг 2 раза в день. Несколько более эффективной является доза 2500 мг/день. Однако развитие гастроинтестинальных побочных явлений могут ограничивать использование более высоких доз препарата.
Наиболее частыми побочными эффектами препарата являются изменения со стороны желудочно-кишечного тракта различной степени тяжести, такие как тошнота, боль в животе и диарея, выявленные у 30% пациентов (12). Выявлена зависимость частоты нежелательные явлений от дозы получаемого препарата, в связи с чем рекомендовано принимать метформин во время еды. Тошнота связана со скоростью титрации дозы (12), поэтому не следует увеличивать дозу метформина более чем на 500 мг в сутки (12). Большинство пациентов достаточно хорошо переносят его прием. Другим возможным нежелательным явлением является лактоацидоз. Однако в сравнении фенформином, который был снят с производства 30 лет назад, частота последнего наблюдается в 10-20 раз реже. Одним из предрасполагающих факторов к его развитию является наличие у пациентов почечной дисфункции и других состояний, таких как хронические заболевания легких и застойная сердечная недостаточность (12, 24). Не следует назначать метформин пациентам с креатинином ≥ 1,5 мг/дл у мужчин или ≥ 1,4 мг/дл у женщин. По причине высокой эффективности и длительного применения в клинической практике метформин остается на данный момент основным препаратом для лечения СД 2 типа и доступен не только в качестве дженериков, но и в оригинальной версии. В скором времени в России мы ожидаем метформин с длительным периодом высвобождения.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.