Сахарный диабет 2 типа: от сахароснижающей терапии к предотвращению развития осложнений
- Аннотация
- Статья
- Ссылки
- English

Распространенность сахарного диабета (СД) 2 типа является серьезной проблемой здравоохранения [1, 2]. Хроническая гипергликемия сопровождается повреждением разных органов и систем, главным образом почек, сердечно-сосудистой и нервной систем. Осложнения СД приводят к значительному ухудшению качества жизни, ранней инвалидизации и преждевременной смерти [3–5], основной причиной которой у больных СД 2 типа являются сердечно-сосудистые заболевания (ССЗ) [6, 7].
Острота проблемы обусловлена также поздней диагностикой СД 2 типа (50% случаев) [8]: длительное время нарушение углеводного обмена клинически никак не проявляется. Так, по данным исследования Euro Heart Survey on Diabetes and the Heart, среди экстренно госпитализированных больных с острым коронарным синдромом, ранее не имевших нарушений углеводного обмена, у 36% был выявлен предиабет (нарушение гликемии натощак, толерантности к глюкозе), у 22% – СД 2 типа [9]. Показано, что уже на стадии нарушения толерантности к глюкозе частота поражения коронарных и мозговых артерий атеросклерозом существенно выше, чем при нормогликемии [10, 11].
Сахарный диабет 2 типа и риск развития сердечно-сосудистых заболеваний
Роль СД 2 типа в развитии атеросклероза, который при этом заболевании начинается раньше и протекает тяжелее, не подлежит сомнению. СД считается основным независимым фактором риска острого инфаркта миокарда (ОИМ), инсульта, сердечной недостаточности, поражения периферических артерий [12–14]. Так, среди больных СД 2 типа распространенность ишемической болезни сердца выше в 2–4 раза, риск развития ОИМ – в 6–10 раз, инсульта – в 4–7 раз [2, 5].
При этом ишемическая болезнь сердца имеет свои особенности. У больных СД 2 типа часто отмечаются множественное диффузное поражение коронарных артерий (включая дистальные участки коронарного русла) и диабетическая кардиомиопатия. Признаки стенокардии появляются уже при выраженном поражении коронарной системы. Часто встречается немая ишемия, вплоть до безболевого ОИМ, как следствие автономной кардиальной нейропатии [6, 7, 11, 15].
Механизмы влияния гипергликемии на сосудистую систему
Связь между повышением концентрации глюкозы в крови и увеличением сердечно-сосудистой заболеваемости и смертности была установлена в ряде крупных исследований [16–18].
Гипергликемия – пусковой механизм каскада патологических изменений. Избыток глюкозы способствует образованию реактивных форм кислорода в плазме крови, мембранах и цитоплазме клеток и, как следствие, формированию окислительного стресса с развитием относительной или абсолютной недостаточности антиоксидантной системы. Уже на ранних стадиях нарушения углеводного обмена снижается биодоступность оксида азота и повышается образование супероксидного аниона. В ответ на повышенную продукцию супероксидного аниона запускаются патологические метаболические пути обмена глюкозы, в том числе путь образования конечных продуктов гликирования (КПГ) и путь активации внутриклеточных сигнальных молекул – протеинкиназы C и ядерного фактора каппа-В. КПГ взаимодействуют с рецепторами на поверхности эндотелиоцитов и макрофагов, как следствие, происходит активная продукция ростовых факторов, молекул адгезии, интерлейкинов и т.д. [19]. Внутриклеточная продукция КПГ, изменяя транскрипцию генов, структуру белков внеклеточного матрикса и циркулирующих белков крови, приводит к нарушению функции клеток, воспалению и повреждению сосудов. Последствия активации протеинкиназы C и ядерного фактора каппа-В – снижение продукции оксида азота, повышение уровня эндотелина 1, ингибитора активатора плазминогена 1. Это приводит к нарушению кровотока и окклюзии капилляров [4].
Частью сигнального пути, относящегося к индуцированному гипергликемией сосудистому повреждению, является сигнальный белок p66Shc, который усугубляет окислительный стресс [14].
Основные факторы риска сердечно-сосудистых осложнений при сахарном диабете 2 типа
Основной фактор риска микрососудистых осложнений при СД – гипергликемия [20]. Макроангиопатии, как правило, развиваются у больных, имеющих и другие весомые факторы риска (висцеральное ожирение, инсулинорезистентность, артериальную гипертонию, дислипидемию), которые в сочетании с гипергликемией значительно ухудшают сердечно-сосудистый прогноз и требуют своевременного вмешательства [2, 15, 21].
Кроме того, высокому риску развития ССЗ способствует гипогликемия, которая приводит к активации системы контринсулярной защиты [21–23].
Оптимальная стратегия сахароснижающей терапии
От эффективности сахароснижающей терапии – снижения уровня гликированного гемоглобина (HbA1c) зависит прогноз СД [6, 7, 9, 24]. Снижение гипергликемии достигается назначением препаратов, влияющих на основные ее патогенетические механизмы. Среди неинсулиновых препаратов выраженным сахароснижающим действием обладают метформин и препараты сульфонилмочевины (ПСМ) (уровень HbA1c уменьшается на 1,5–2%), глитазоны, агонисты глюкагоноподобного пептида 1 (на 1,0–1,5% и 1,0–1,8% соответственно), ингибиторы дипептидилпептидазы 4 (на 0,5–1,4%).
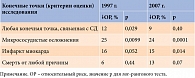
Результаты исследования UKPDS, оценивавшего отдаленный период наблюдения пациентов (более 65 тысяч человеко-лет), показали, что эффекты интенсивной стратегии сохраняются в течение 10 лет по окончании вмешательств в рамках рандомизированных исследований (табл. 1) [25].
Значимыми для определения эффективной стратегии сахароснижающей терапии в отношении отдаленного прогноза СД 2 типа могут оказаться результаты исследования ADVANCE, в котором участвовали больные СД 2 типа с высоким сердечно-сосудистым риском из разных стран мира. Средняя продолжительность заболевания – более восьми лет. В группе интенсивного контроля (препарат Диабетон МВ) уровень HbA1c снижался постепенно и в среднем составил 6,5% (цель терапии была достигнута). В группе стандартного лечения – в среднем 7,3%. При этом прием Диабетона МВ был ассоциирован с большим количеством пациентов, достигших целевых значений HbA1c [26] (табл. 2).
Применяющиеся в клинической практике сахароснижающие препараты эффективно снижают уровень гликемии, но в отношении безопасности между препаратами существуют различия [16, 27]. Например, высокая эффективность глибенкламида в отношении уменьшения глюкозы в крови обусловлена низкой обратимостью связи с рецептором сульфонилмочевины и пролонгированной секретогенной активностью. Это в свою очередь может сопровождаться гиперинсулинемией, повышением риска развития гипогликемий и, как следствие, сердечно-сосудистых событий.
Стратегия достижения гликемического контроля, предложенная в исследовании ADVANCE, продемонстрировала низкий риск развития гипогликемии, учитывая, что 70% пациентов получали препарат в дозе 120 мг/сут. Кроме того, количество эпизодов гипогликемии при более низком уровне HbA1c было в 4 раза меньше по сравнению с аналогичным показателем в исследовании UKPDS [18, 26]. Сравнительные исследования показывают, что частота эпизодов гипогликемии на фоне приема гликлазида ниже, чем на фоне приема других ПСМ (глибенкламида, глимепирида), и такая же, как при приеме ингибитора дипептидилпептидазы 4 – ситаглиптина [22, 28].
Терапия Диабетоном МВ также улучшает отдаленные исходы СД 2 типа [26]. В результате приема препарата риск развития микро- и макрососудистых осложнений снизился на 10% (р < 0,013), сердечно-сосудистой смертности – на 12% (р < 0,12), общей смертности – на 7% (р < 0,28), микрососудистых осложнений, нефропатии – на 21% (р < 0,006), макроальбуминурии – на 30% (р < 0,001).
В целом механизм действия класса ПСМ одинаков [27, 29], однако разница в химической структуре препаратов предопределяет разные терапевтические свойства отдельных его представителей. Так, наличие в молекуле Диабетона МВ азобициклооктановой группы наделяет препарат специфическими антиоксидантными и вазопротекторными свойствами, а значит, потенциальными преимуществами при ведении больных СД 2 типа с ССЗ. Следует также отметить антиатерогенный эффект Диабетона МВ: в терапевтических концентрациях препарат значительно увеличивает время между воздействием на липопротеины низкой плотности прооксидантов и началом окисления [30]. Этот эффект, как показало исследование, не воспроизводится при приеме других ПСМ.
Ранее в сравнительном исследовании было показано, что гликлазид по сравнению с глибенкламидом достоверно и независимо замедляет увеличение толщины комплекса интима медиа коронарных артерий [31].
Микроальбуминурия (ранняя стадия диабетической нефропатии) является не только предиктором почечной патологии, но и признаком генерализованного повреждения сосудов. У 30–40% больных СД 2 типа это осложнение выявляется уже при постановке диагноза СД. Наличие микроальбуминурии при скорости клубочковой фильтрации (СКФ) более 60 мл/мин/1,73 м² обусловливает не только быстрое снижение СКФ, но и высокий риск сердечно-сосудистой смерти [4, 20].
Исследование ADVANCE продемонстрировало ренопротективный эффект Диабетона МВ. В группе интенсивного контроля регресс нефропатии как минимум на одну стадию (то есть от макро- к микро- или нормоальбуминурии либо от микро- к нормоальбуминурии) отмечался у 62% пациентов. Ренопротекция была доказана только для больных СД 2 типа с уровнем HbA1c менее 7%, при более высоком показателе положительные эффекты препарата исчезали.
Результаты, полученные в исследовании ADVANCE, дали возможность Диабетону MВ стать первым и единственным сахароснижающим препаратом, для которого зарегистрировано показание «предупреждение осложнений СД 2 типа: уменьшение риска развития макро- и микрососудистых осложнений, в частности новых случаев или прогрессирования нефропатии у пациентов с СД 2 типа».
Эволюция СД и нарушений углеводного обмена свидетельствует, что макрососудистые осложнения формируются в течение длительного периода. Риск сердечно-сосудистых осложнений появляется уже на стадии инсулинорезистентности, когда концентрация глюкозы в крови повышена незначительно. Это позволяет предположить, что и в отношении частоты осложнений лечебный эффект будет отсрочен. Для получения достоверных данных по снижению риска макрососудистых осложнений на фоне терапии необходим более продолжительный период наблюдения. Так, исследование STENO-2 показало достоверное снижение частоты развития ССЗ у пациентов с СД 2 типа на 46% спустя 13 лет после начала работы.
Исследование ADVANCE продемонстрировало, что интенсивный гликемический контроль с достижением целевых значений гликемии может быть высокоэффективным для профилактики микрососудистых осложнений. Интенсивная терапия Диабетоном МВ также положительно отразилась на прогнозе пациентов: снижение сердечно-сосудистой смертности на 12%. Это позволило предположить, что стратегия достижения гликемического контроля, основанная на применении Диабетона МВ, значимо уменьшит и риск макрососудистых осложнений при продолжении наблюдения за пациентами, включенными в исследование ADVANCE. Так было инициировано исследование ADVANCE ON, результаты которого ожидаются в ближайшее время.
Важно отметить, что Диабетон МВ показал высокую эффективность и безопасность не только в условиях рандомизированных исследований, но и в клинической практике – наблюдательная программа DIAMOND [32]. В ней приняли участие 394 пациента с неудовлетворительным контролем СД 2 типа на фоне диеты или приема одного перорального сахароснижающего препарата (метформина, глитазона, ингибитора дипептидилпептидазы 4, акарбозы, глинида или ПСМ (исключая Диабетон МВ)). Средний возраст пациентов – 59,0 ± 9,2 года, уровень HbA1c – 8,4 ± 0,9%, гликемии натощак – 9,0 ± 1,9 ммоль/л. Все пациенты были переведены на Диабетон МВ. Предшествующая терапия либо продолжалась, либо отменялась (если пациент ранее принимал препарат из группы секретагогов). В последнем случае Диабетон МВ назначали в дозе, эквивалентной дозе ранее принимавшегося препарата (например, две таблетки Манинила 3,5 мг соответствовали двум таблеткам Диабетона МВ, 1 или 2 мг Амарила – 30 или 60 мг Диабетона МВ).
Через шесть месяцев лечения Диабетоном МВ (в монотерапии у 30% и в составе комбинированной терапии у 70% пациентов) целевой уровень HbA1c менее 7% достигнут у 64,7% пациентов, у каждого третьего этот показатель был ниже 6,5%. Применение Диабетона МВ сопровождалось уменьшением числа пациентов с микроальбуминурией (с 29,19 до 22,59%) и с протеинурией (с 5,08 до 3,30%). Низкая частота эпизодов гипогликемии отмечалась при хорошей эффективности: значимом снижении уровня HbA1c на 1,6% и незначительном снижении массы тела.
Следовательно, Диабетон МВ – один из эффективных и безопасных препаратов для сахароснижающей терапии. Возможность его использования для профилактики развития диабетических осложнений повышает его практическую востребованность.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.