Современные подходы к диагностике патологии слюнных желез после терапии радиоактивным йодом при комбинированном лечении заболеваний щитовидной железы
- Аннотация
- Статья
- Ссылки
- English
Введение
На дифференцированный рак щитовидной железы (ДРЩЖ) приходится более 95% всех видов рака щитовидной железы. Данная патология берет начало из фолликулярных клеток ЩЖ.
Первым этапом лечения ДРЩЖ является хирургическое вмешательство, после которого может следовать радиойодтерапия (РЙТ).
При ДРЩЖ послеоперационная терапия радиоактивным йодом осуществляется в соответствии со стратификацией риска рецидива, который может быть низким, промежуточным и высоким [1]. Решение о послеоперационной РЙТ принимается на основании исходных прогностических показателей смертности и рецидива заболевания, в частности на основании хирургического и патологоанатомического заключений, а также на основании уровня тиреоглобулина (ТГ) в сыворотке крови и результатов ультразвукового исследования (УЗИ) шеи, полученных через несколько месяцев после операции [2].
Воздействие натрия йодида (I-131) на слюнные железы (СЖ) рассматривается как пусковой механизм развития дисфункции и хронического воспалительного процесса. Ткани слюнных желез способны захватывать примерно 2% введенного I-131. Максимальная концентрация натрия йодида в СЖ фиксируется через два – четыре часа после введения радиофармацевтического лекарственного препарата (РФЛП) [3]. На концентрацию в тканях СЖ и период полувыведения I-131 не влияют стадия ДРЩЖ, масса слюнных желез и уровень тиреотропного гормона (ТТГ) [4]. При этом отмечаются гендерные различия. Так, максимальная концентрация вещества у женщин выше, чем у мужчин, – 15,1 ± 7,3 против 11,3 ± 5,9%/кг [5]. Околоушные слюнные железы (ОУСЖ) поражаются чаще поднижнечелюстных слюнных желез (ПНЧСЖ) [6, 7]. Большую восприимчивость ОУСЖ к I-131 связывают с серозным характером секрета и отсутствием протективных свойств муцина [8], а также с более низкой скоростью слюноотделения. Известно, что ПНЧСЖ выделяют 69% слюны от общего суточного объема, а накопление I-131 обратно пропорционально скорости слюноотделения [9]. Суммарная активность I-131 всех проведенных РЙТ остается основным предиктором развития как острого, так и хронического сиаладенита [10, 11].
После частичной или полной тиреоидэктомии с первого дня послеоперационного периода назначается заместительная гормональная терапия. При раннем ее старте удается избежать развития классической симптоматики гипотиреоза и его осложнений [12, 13]. Доза препарата для заместительной гормональной терапии зависит от исходных показателей ТТГ и тиреоидных гормонов.
Согласно анализу литературы, у пациентов, получавших рекомбинантный человеческий тиреотропный гормон (рчТТГ) при подготовке к РЙТ, побочные эффекты со стороны СЖ развивались реже, чем у тех, у кого прием тиреоидных гормонов был отменен. Введение рчТТГ позволяло снизить отек, в том числе слюнных желез, улучшить секрецию слюны и снизить лучевую нагрузку [14].
Установлено также, что в отсутствие предшествующей РЙТ возникновение воспалительных и реактивно-дистрофических процессов в СЖ ассоциировано с различными заболеваниями ЩЖ, в частности с гипо- и гипертиреозом [15–18]. Клинически выраженный гипотиреоз, субклинический гипотиреоз, узловые образования, узловой зоб, субтотальная резекция ЩЖ, аутоиммунный тиреоидит на фоне гормональной заместительной терапии рассматриваются в качестве фоновых заболеваний, приводящих к патологии СЖ.
У пациентов как с гипотиреозом, так и с гипертиреозом наблюдаются дистрофические изменения слюнных желез по типу интерстициального сиаладеноза [15]. Гипо- и гипертиреоз признаны патогенетическими факторами выраженных нарушений секреторной активности слюнных желез [18].
Таким образом, постлучевая сиалопатия является одним из частых осложнений РЙТ. Для обозначения данного состояния используются термины «хронический сиаладенит», «осложнение РЙТ» и «постлучевой сиаладенит». Патогенез и разнообразие постлучевых повреждений РЙТ остаются малоизученными. В отечественной классификации заболеваний СЖ не определено место данного вида сиаладенита/сиаладеноза. Кроме того, не разработаны четкий алгоритм ранней диагностики и протокол ведения пациентов с радиойод-ассоциированным поражением слюнных желез.
Цель исследования
Целью настоящего исследования стали оценка структурно-функционального состояния слюнных желез и прогнозирование риска развития радиойод-ассоциированного сиаладенита у пациентов, получавших комбинированное лечение заболеваний щитовидной железы с использованием натрия йодида.
Материал и методы
На базе городской клинической больницы им. С.П. Боткина проведены анкетирование и осмотр 25 пациентов, из них 21 женщина и четыре мужчины, в возрасте от 25 до 76 лет по поводу папиллярной карциномы ЩЖ через 72 часа после РЙТ в дозе 2,0–4,0 ГБк натрия йодида с признаками раннего (острого) сиаладенита.
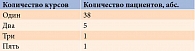
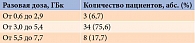
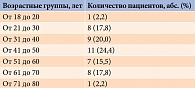
На базе Клинического центра стоматологии Российского университета медицины на кафедре хирургической стоматологии обследованы 45 пациентов по поводу папиллярной карциномы ЩЖ (43 пациента) и диффузного токсического зоба (два пациента) после РЙТ от одного до пяти курсов (табл. 1) с разовой дозой от 0,6 до 7,5 ГБк (табл. 2). Возраст пациентов варьировался от 18 до 80 лет (табл. 3). Из 45 больных было 40 женщин и пять мужчин.
Пациенты обследовались при обращении по поводу жалоб со стороны СЖ. Обследование включало сбор анамнеза, оценку жалоб, анализ медицинской документации, и на его основании делали вывод о характере проводимого эндокринологического лечения, течении постлучевого периода, возникших осложнениях и побочных эффектах, общесоматическом состоянии и особенностях гормональной заместительной терапии. Проводился также физикальный осмотр СЖ с определением степени их увеличения, болезненности, наличия/отсутствия уплотнений, характера выделяемой слюны.
Структурное и функциональное состояние больших СЖ оценивали с помощью частных и специальных методов:
- смешанной и протоковой сиалометрии с использованием капсулы Лешле – Ющенко – Красногорского;
- сиалографии с использованием контрастного вещества Омнипак 350 мг йода/мл после консультации эндокринолога;
- УЗИ слюнных желез;
- сиалосцинтиграфии с 99mTc-пертехнетатом.
Все пациенты после тотальной тиреоидэктомии (n = 43) и РЙТ получали назначенный эндокринологом левотироксин в дозе 75–150 мкг. Кроме того, им были даны следующие рекомендации:
- каждые шесть месяцев определение уровня ТТГ, свободного тироксина (св. Т4), ТГ и антител к ТГ (АТ-ТГ);
- один раз в год проведение компьютерной томографии органов грудной клетки с контрастированием для исключения возможных метастатических поражений легких или костей грудной клетки;
- через месяц после выписки, далее по протоколу РЩЖ ультразвуковое исследование лимфоузлов в области шеи;
- через три – шесть месяцев после РЙТ по показаниям проведение диагностической сцинтиграфии натрия йодидом всего тела.
Согласно клиническому протоколу, через пять-шесть дней после РЙТ проводилась диагностическая сцинтиграфия всего тела с введением 100–150 МБк натрия йодида для исключения метастазов в регионарных лимфатических узлах шеи, а также в отдаленных областях.
У 100% пациентов на сцинтиграммах определялась физиологическая фиксация индикатора в области кишечника, мочевого пузыря, пищевода, желудка и больших СЖ.
На базе Национального медицинского исследовательского центра эндокринологии проводили посттерапевтическую сцинтиграфию всего тела, оценивали индекс текущего накопления I-131 через 72 часа после введения.
Подготовку пациентов с ДРЩЖ к РЙТ осуществляли путем назначения рчТТГ либо отмены тиреоидных гормонов.
Результаты
Анкетирование и обследование 25 пациентов с ранним (острым) (в первые 24–72 часа) сиаладенитом после РЙТ показало, что повышение и снижение функции СЖ было кратковременным и носило обратимый характер. Нарушение не требовало применения нестероидных противовоспалительных препаратов или глюкокортикостероидов и купировалось самостоятельно, спонтанно в течение нескольких часов или дней. При обследовании через 6–12 месяцев после РЙТ у большинства больных отсутствовали субъективные признаки нарушения секреции СЖ.
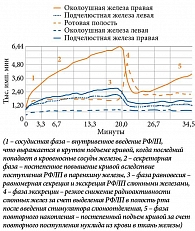
Посттерапевтическая сцинтиграфия всего тела позволяет оценить степень накопления I-131 в слюнных железах, что потенциально можно использовать для прогнозирования функциональных изменений. Степень накопления I-131 коррелирует с развитием клинической картины транзиторного сиаладенита.
Оценка поглощенных доз как характеристика воздействия излучения на СЖ при проведении РЙТ, основанная на динамическом исследовании концентрации натрия йодида в СЖ и экстраполяции данных на удаленные временные точки, ассоциирована с довольно большими погрешностями. Именно поэтому специалисты Национального медицинского исследовательского центра эндокринологии для оценки дифференциальной характеристики воздействия излучения на СЖ предложили использовать мощность поглощенной дозы на 72-й час после введения натрия йодида. Индекс накопления I-131 определяется как соотношение количества зарегистрированных γ-частиц в СЖ (окружность диаметром 30 мм) к количеству зарегистрированных γ-частиц во всем теле.
При проведении сцинтиграфии всего тела установлено влияние рчТТГ на снижение индекса накопления I-131 в ПНЧСЖ.
Предложена количественная шкала оценки степени накопления I-131 в СЖ: до 0,18% – низкое накопление, от 0,18 до 0,3% – среднее, от 0,3% и более – высокое накопление.
В позднем постлучевом периоде первые клинические проявления со стороны слюнных желез чаще фиксировались через 6–12 месяцев после РЙТ (55,5%), реже – в период до шести месяцев (20,0%) и от года до двух лет (15,6%), еще реже – более чем через два года (8,9%).
Клинические проявления поздних осложнений РЙТ сопровождались периодическим увеличением (91,1%) одной (n = 27, 60,0%), двух (n = 14, 28,9%) или всех больших слюнных желез (n = 1, 2,2%), болью (40,0%), сухостью в полости рта (24,4%), чувством распирания в области слюнных желез (6,7%), изменением вкуса слюны, при присоединении бактериальной инфекции – выделением гнойного вязкого секрета из протока железы (4,4%).
Определялись различные варианты клинических проявлений дисфункции СЖ: периодическая припухлость (n = 12, 34,3%), припухлость в сочетании с болью (n = 10, 28,6%), припухлость в сочетании с сухостью в полости рта и болью (n = 6, 17,1%), только с сухостью в полости рта (n = 4, 11,4%). На сухость во рту жаловались 10 (28,6%) пациентов.
Жалобы и клинические проявления чаще (85,0%) возникали в ОУСЖ. На таковые со стороны ПНЧСЖ приходилось 15%. У 53,3% пациентов отмечалось поражение с одной стороны, у 37,8% – с двух сторон, у 8,9% больных одновременно вовлекались околоушные и поднижнечелюстные слюнные железы.
При внешнем осмотре у 35 из 45 обратившихся в Клинический центр стоматологии Российского университета медицины конфигурация лица в основном была сохранной. У четырех больных наблюдалось увеличение одной ОУСЖ, у троих – обеих ОУСЖ. Одна ПНЧСЖ была увеличена у одного пациента, две – у двух.
У 32 больных при визуальном осмотре, массаже и стимуляции выявлено нарушение секреции. В частности, отсутствовало выделение секрета из одной или двух ОУСЖ. У 13 пациентов определялось нормальное слюноотделение.
Результаты, полученные при проведении сиалометрии, в основном соответствовали норме. Так, при смешанной сиалометрии без стимуляции средние значения составили 3,85 ± 0,64 мл, со стимуляцией – 10,6 ± 1,08 мл (по методу М.М. Пожарицкой норма без стимуляции – 2,5 мл, со стимуляцией – 7,8 мл за 10 минут), в том числе у пациентов с двумя или одной нефункционирующей ОУСЖ. Изолированная капсульная сиалометрия проводилась из околоушных слюнных желез пациентам с жалобами на сухость в полости рта (n = 11). В десяти случаях выявлена гипосаливация второй степени – 1,7 ± 0,21 мл.
Выполнялось сиалографическое исследование (n = 35) только тех желез, на которые жаловались пациенты (припухлость, боль). В основном это были ОУСЖ.
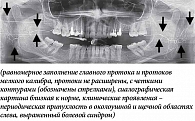
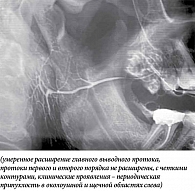
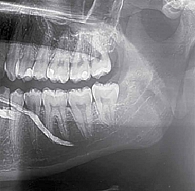
У пяти (14,7%) пациентов сиалографическая картина была близкой к норме, протоки хорошо заполнялись рентгеноконтрастным веществом, имели четкие контуры, не были прерывисты и расширены (рис. 1).
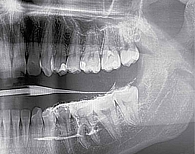
В 16 (45,7%) случаях обнаружены неравномерные расширения различной степени внутрижелезистой части главного выводного протока, а также протоков первого и второго порядка (рис. 2). В двух (5,7%) случаях имело место незначительное сужение протоков на разных уровнях разветвления.
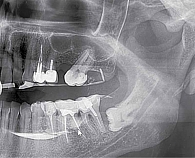
В 12 (34,2%) случаях контрастное вещество во внутрижелезистые протоки не поступило (рис. 3 и 4), главный проток контрастировал частично или полностью не контрастировал (рис. 5). В трех случаях из 12 визуализировалась дополнительная долька околоушной слюнной железы. При этом при контрастировании противоположной железы в 72,7% случаев определялась сохранная структура с незначительным расширением внутрижелезистой части главного протока, в 27,3% – контраст не поступал и в контралатеральную железу, что указывало на отключение обеих желез.
При УЗИ слюнных желез (n = 40) отмечена неоднотипная эхокартина с различной степенью вовлечения стромы, паренхимы и протоков. Выраженные диффузные и атрофические изменения в строме железы при однородной паренхиме обычной эхогенности определены у 15 пациентов. Выраженный фиброз стромы с неравномерным расширением протоков, стенозом и стриктурой устья протока выявлен у 12 пациентов. Неоднородность паренхимы железы с зонами сниженной эхогенности обнаружена в шести случаях, c гиперэхогенными включениями – в двух случаях. Выраженное расширение внутрижелезистой части протоков наблюдалось у шести пациентов. Эхопризнаки атрофии (отключения) установлены у двух обследованных, картина, соответствующая норме, без особенностей – у трех.
При сравнении сиалографической и сонографической картин выявлено несоответствие в количестве нефункционирующих (отключенных) желез. Согласно результатам сиалограммы (отсутствие заполнения протоков контрастным веществом), таковых насчитывалось 12 (десять околоушных, две поднижнечелюстные), согласно данным УЗИ – две.
Для уточнения функциональных нарушений всех больших слюнных желез, а также из-за неоднозначных результатов сиалометрии, УЗИ и сиалографии у десяти пациентов проведено сцинтиграфическое исследование слюнных желез после внутривенного введения 99mТс-пертехнетата. Данное исследование позволяет одновременно получить изображение всех слюнных желез и объективно оценить их секреторную активность. Функциональное состояние слюнных желез определяется по степени накопления и падения в них радиоактивности после дачи стимулятора слюноотделения. Метод апробирован в диагностике различных заболеваний слюнных желез.
На динамических сцинтиграммах околоушных слюнных желез пониженное накопление РФЛП в двух слюнных железах выявлено у четырех пациентов, в одной – у двух, нормальное накопление – у двух, повышенное накопление – у одного, отсутствие накопления – у одного обследованного. При оценке выделительной функции в шести случаях отсутствовало выделение РФЛП из двух околоушных слюнных желез, в трех случаях выведение РФЛП из двух желез было значительно замедленным. В одном случае выделительная функция была сохранена.
На динамических сцинтиграммах подчелюстных слюнных желез нормальное накопление РФЛП в двух железах обнаружено у шести пациентов, отсутствие накопления в обеих железах – у одного, нормальное накопление в одной железе и сниженное в другой железе – у двух, замедленное накопление в двух железах – у одного обследованного. При оценке выделительной функции нормальное выведение РФЛП из обеих подчелюстных слюнных желез определялось в четырех случаях, замедленное с двух сторон – в четырех, отсутствие выделения – в одном, значительно замедленное выделение из одной и отсутствующее из другой – в одном случае.
При анализе гормонального статуса пациентов установлено следующее.
У шести пациентов из 32 уровень ТТГ соответствовал норме – референсный интервал от 0,4–4,0 мЕд/л, у 19 – был повышен, что соответствует гипотиреозу, у семи – понижен, что соответствует гипертиреозу.
Уровень св. Т4 (референсный интервал от 9,00 до 19,05 пмоль/л) у восьми из десяти обследованных находился в пределах нормы, у двух из них концентрация ТТГ была в пределах нормы, что соответствует эутиреозу, у трех – снижена, что соответствует субклиническому гипертиреозу, у двух – повышена, что расценивается как субклинический гипотиреоз.
Снижение уровня св. Т4 на фоне нормальных значений ТТГ соответствует гипотиреозу. Повышение уровня св. Т4 на фоне сниженного уровня ТТГ соответствует гипертиреозу.
Уровень TГ (референсный интервал менее 55 нг/мл) у 25 пациентов из 29 был в пределах нормы, у четырех – повышен.
Концентрация АТ-ТГ (референсный интервал от 0 до 4,11 Ед/мл) в восьми случаях из 29 была в пределах нормы, в 21 – повышена.
Ниже рассмотрен клинический случай.
Пациентка Б. 46 лет 28 декабря 2023 г. обратилась на кафедру хирургической стоматологии Российского университета медицины с жалобами на периодическую припухлость в щечной и околоушной областях слева во время приема пищи. Впервые наличие припухлости отмечено в сентябре 2023 г. Из анамнеза: папиллярный рак щитовидной железы (T1bN0M0). Полтора года назад (24 июня 2022 г.) выполнена тиреоидэктомия по поводу папиллярного рака щитовидной железы (T1bN0M0). При гистологическом исследовании обнаружен узел в нижнем полюсе левой доли щитовидной железы, представлен неинкапсулированной папиллярной карциномой фолликулярного строения с очаговым фиброзом и гиалинозом стромы опухоли. Опухолевая эмболия кровеносных сосудов. Опухоль врастает в капсулу доли ЩЖ. Примерно за год и два месяца до обращения к хирургу-стоматологу и через четыре месяца после операции (31 октября 2022 г.) пациентке Б. была введена терапевтическая доза I-131 активностью 3,1 ГБк, после чего в течение двух – четырех дней отмечались выраженные болезненность и отечность в околоушных и поднижнечелюстных областях. Симптомы купировались нестероидными противовоспалительными препаратами. Полное их исчезновение зафиксировано через две недели. Однако через год появилась припухлость в околоушной области слева.
Через 12 месяцев после РЙТ эндокринологом-радиологом проведена контрольная сцинтиграфия всего тела с I-131 с целью выявления признаков патологического накопления РФЛП. Отмечена физиологическая фиксация индикатора в правых ОУСЖ и ПНЧСЖ, желудке, кишечнике и мочевом пузыре. В левой ОУСЖ накопление РФЛП не определялось.
Согласно данным посттерапевтической сцинтиграфии, на 72-й час после введения I-131 индекс накопления составил 0,32% (высокое накопление) и 0% (низкое накопление) для правой и левой ОУСЖ соответственно.
Больная получала L-тироксин в дозе 100 мкг/сут. С сентября 2023 г. – в дозе 112 мкг/сут. В динамике уровень ТТГ – 0,70–2,25 (норма – 0,4–4,0) мЕд/л, ТГ – 0,04–0,30 (норма – менее 55) нг/мл, АТ-ТГ – 18,35–49,00 (норма – 0–115) МЕ/мл, св. Т4 – 13,3 (норма – 10–22) пмоль/л.
При внешнем осмотре: конфигурация лица не изменена, открывание рта свободное. Поднижнечелюстные лимфатические узлы (единичные) увеличены до 0,8 см, подвижные, безболезненные. Слизистая оболочка полости рта бледно-розового цвета, равномерно увлажнена. При массировании и стимуляции из протоков правой ОУСЖ и ПНЧСЖ выделяется прозрачный секрет в умеренном количестве. Из протока левой ОУСЖ секрет не выделяется. При проведении сиалометрии смешанной слюны за 10 минут без стимуляции получен 1,0 мл слюны, со стимуляцией жевательной резинкой – 11,0 мл. При проведении сиалометрии с помощью капсулы Лешле – Ющенко – Красногорского из протока правой ОУСЖ получено 5,5 мл прозрачного чистого секрета. Стимулированную слюну из протока левой ОУСЖ получить не удалось.
На сиалограммах правой ОУСЖ картина близка к норме (см. рис. 2): незначительное расширение главного выводного протока, протоки первого и второго порядка не расширены, с четкими контурами. На сиалограмме левой ОУСЖ отсутствует контрастирование главного и внутрижелезистых протоков. Контрастное вещество в железу не поступило (см. рис. 3).
Согласно данным УЗИ левой ОУСЖ, эхогенность паренхимы неоднородно снижена, строма диффузно уплотнена. Внутрижелезистая часть околоушного протока неравномерно расширена до 1,5 мм, проток на всем протяжении не визуализируется, функция железы сохранена (рис. 6). Правые ОУСЖ и ПНЧСЖ обычных размеров и эхогенности, строма не уплотнена, протоки не расширены.
Таким образом, согласно результатам клинического осмотра (секрет из левой ОУСЖ не выделяется при массаже и стимуляции), сиалографического (контрастное вещество не поступает в протоки левой ОУСЖ при нормальном заполнении правой) и ультразвукового (при неоднородно пониженной эхогенности паренхимы, неравномерном расширении внутрижелезистой порции околоушного протока и отсутствии визуализации протока на протяжении) исследований, функция железы сохранна. На сохранную функцию железы также могла указывать периодическая припухлость.
Для определения функционального состояния больших слюнных желез проведена сцинтиграфия после внутривенного введения 99mTc-пертехнетата активностью 200 МБк. Динамическая и статическая сцинтиграфия слюнных желез проводилась в течение 35 минут.
На полученных сцинтиграммах визуализировались правые ОУСЖ и ПНЧСЖ, левая ОУСЖ не визуализировалась. Форма желез была сохранена, с четкими ровными контурами, функциональные размеры правых ОУСЖ и ПНЧСЖ не изменены (рис. 7). На протяжении всего исследования отмечалось фоновое накопление РФЛП в левой ОУСЖ – нефункционирующая железа. Накопление РФЛП в правых ОУСЖ и ПНЧСЖ было достаточным. После стимулирующего завтрака (сахар на 20-й минуте) выделение РФЛП нарушено не было (рис. 8).
Заключение: сцинтиграфические признаки нарушения накопительно-выделительной функции ОУСЖ (отключенная железа), накопительно-выделительная функция правых ОУСЖ и ПНЧСЖ не нарушена.
Таким образом, подтверждено выключение левой околоушной слюнной железы из функции. Пациентка Б. оставлена под динамическим наблюдением с рекомендациями проведения повторных осмотров один раз в полгода и использования слабых стимуляторов слюноотделения (кислые леденцы, кислое питье).
К особенностям случая можно отнести отсутствие жалоб на сухость в полости рта при полном выключении левой ОУСЖ, низком уровне нестимулированного слюноотделения (1 мл за 10 минут) и нормальном уровне стимулированного слюноотделения (11 мл за 10 минут).
В отсутствие функционирования левой ОУСЖ после перенесенной РЙТ и на фоне компенсированного гипотиреоза пациентка не предъявляла жалоб на сухость в полости рта.
Обсуждение результатов
У 33 (73,3%) пациентов при обследовании (сиалографические, сиалометрические, сонографические и сцинтиграфическиме данные) определена структурно-функциональная состоятельность больших слюнных желез.
К наиболее тяжелым осложнениям радиойодтерапии отнесены 12 (26,7%) случаев полного отключения больших слюнных желез из функции. Выявлено нефункционирование двух ОУСЖ и двух ПНЧСЖ у одного пациента (3,7 ГБк), двух ОУСЖ и одной ПНЧСЖ у трех пациентов (3,0, 5,5 и 13,2 ГБк), то есть функционировала одна поднижнечелюстная слюнная железа, двух ОУСЖ у двух пациентов (3,7 и 12,8 ГБк), одной ОУСЖ у пяти пациентов (0,9, 3,1, 3,7, 3,9 и 5,9 ГБк), одной ПНЧСЖ у одного пациента (3,9 ГБк) при нормальном функционировании трех других больших слюнных желез. У этих пациентов отсутствовало выделение секрета из протоков указанных желез (при обязательном массировании и стимулировании жевательной резинкой), при сиалографическом исследовании – контрастирование внутрижелезистых протоков, что, вероятно, было связано с необратимым поражением (рубцеванием) главного и/или внутрижелезистых протоков. Указанные I-131-индуцированные изменения развивались при различной суммарно введенной активности, не всегда четко прослеживался дозозависимый эффект.
Среди основных симптомов и объективных признаков постлучевой сиалопатии отмечались периодическая припухлость слюнных желез (91,1%), в основном околоушных (85,0%), с двух (53,5%) сторон и одной (37,8%) стороны. Эти данные согласуются с данными, полученными ранее. Сообщалось о периодическом припухании желез у 66,5% пациентов, которое обычно было связано с приемом пищи и, как правило, самопроизвольно купировалось в сроки от нескольких часов до двух-трех дней [7], и у 90% пациентов в постлучевом периоде, однако не указывалось, был ли этот симптом постоянным или периодическим [19]. Боль в области слюнных желез также была частым симптомом – 46% обследованных. Она отмечалась в области как увеличенных, так и не увеличенных слюнных желез. Ранее сообщалось о болезненности в области слюнных желез у 13,3 и 57,1% пациентов [7, 19].
Ранее также указывалось на ощущение дискомфорта в области околоушных и поднижнечелюстных слюнных желез у 86,6% пациентов [7].
В нашем исследовании визуально увеличенные слюнные железы имели место у 10 (22,2%) пациентов: у семи (15,6%) – околоушные (у четырех (8,9%) – одна железа, у трех (6,7%) – две железы), у трех (6,7%) – поднижнечелюстные (у одного (2,2%) – одна железа, у двух (4,4%) – две железы). Ранее сообщалось о 26,6% случаев [19].
Был также высоким процент предъявлявших жалобы на сухость в полости рта – 24,4. Ранее сообщалось о 33,3 и 4,8% больных [7, 19]. Средние значения сиалометрии смешанной слюны без стимуляции и со стимуляцией (n = 34) составили 3,85 ± 0,64 и 10,6 ± 1,08 мл соответственно. Они также находились в пределах нормы, в том числе у пациентов с нефункционирующими двумя или одной ОУСЖ. Таким образом, сиалометрия смешанной слюны не всегда объективно отражает функцию всех больших слюнных желез, как было принято считать ранее.
В 16 случаях на сиалограммах выявлено умеренное расширение внутрижелезистой части главного выводного протока, а также протоков первого и второго порядка (см. рис. 2). У двух больных наблюдалось незначительное сужение протоков на разных уровнях разветвления, что позволяет заподозрить наличие одной из форм хронического сиаладенита – хронического сиалодохита, основными клиническими симптомами которого являются припухлость слюнных желез во время еды с одновременным возникновением боли по типу «слюнной колики», выделение из протоков в полость рта солоноватого секрета [20].
Основным сиалографическим признаком хронического сиалодохита считаются различные варианты расширения протока слюнной железы, при этом расширенные участки могут чередоваться с нормальными или суженными, в результате чего околоушной проток приобретает четкообразную форму. В нашем исследовании степень расширения и сужения протоков в основном находилась в начальной стадии.
Сиалографическое исследование слюнных желез по-прежнему остается доступным, простым и высокоинформативным методом диагностики хронических неопухолевых поражений слюнных желез. Отсутствие заполнения контрастным веществом внутрижелезистых протоков в сочетании с отсутствием выделения секрета из протока позволило выявить отключенную железу (железы) в 12 случаях. При наличии симптома периодического припухания слюнной железы на сиалограмме выявлялись как отсутствие контрастирования протоков, так и картина, близкая к норме.
Субклинический гипотиреоз довольно распространенное состояние. Однако в клинической практике он редко диагностируется, так как скрытые, доклинические формы дисфункции ЩЖ выявляются по динамике лабораторных показателей крови [21–23]. Согласно данным разных авторов, ведущей жалобой у таких пациентов была сухость в полости рта – 58%. Наблюдались симптомы гипосаливации, множественный пришеечный кариес. Согласно результатам капсульной сиалометрии, сниженное слюноотделение в околоушных слюнных железах соответствовало ксеростомии второй степени [18]. Периодическая безболезненная припухлость ОУСЖ в анамнезе отмечалась у 31% пациентов с субклиническим гипотиреозом [18] и у 71,7% с гипотиреозом [15]. При гипо- и гипертиреозе ОУСЖ были увеличены у 22% пациентов [15]. Сиалографическая картина характеризовалась нарастанием явлений сужения главного и протоков первого – третьего порядка, неравномерным расширением околоушного протока (81%), незначительными колбовидными утолщениями в местах деления протоков [15] или мелкими шаровидными скоплениями (полостями) контрастного вещества в концевых отделах мелких протоков [18]. У всех обследованных уровень св. Т4 оказался в пределах референсных значений – 14,21 ± 0,34 (норма – 9,0–19,1) пмоль/л. Средние значения ТТГ также находились в пределах нормальных значений – 3,72 ± 0,24 (норма – 0,4–4,0) мМЕ/л. Однако у 21% пациентов, находившихся на гормональной заместительной терапии, ТТГ был повышен [18]. Отмечалось также повышение концентрации св. Т4 в слюне и сыворотке крови при одновременном изменении показателей ТТГ [15].
Уровень аутоантител, характерных для болезни Шегрена: анти-Lа/SS-B, анти-Ro/SS-А, антинуклеарный фактор, так же как уровень антител к тиреопероксидазе, С-реактивного белка, во всех случаях находился в пределах нормы [18].
Субклинический гипотиреоз определен у 43% пациентов со слюннокаменной болезнью ПНЧСЖ (уровень св. Т4. в норме, ТТГ выше нормы). У них также отмечалось уменьшение секреции кальцитонина (на 50%) и маркера костеобразования остеокальцина (на 117%), что указывало на снижение фазы костеобразования. При этом маркер костной резорбции (Cross laps) оставался в пределах нормы. Пациентам со слюннокаменной болезнью рекомендовалось оценивать тиреоидный статус (св. Т4 (пмоль/л) и ТТГ (мкМЕ/мл)), а также уровень кальцийрегулирующих гормонов, маркеров костной резорбции и костеобразования, общего и ионизированного Са2+ [17].
Выявленные в нашем исследовании изменения также можно связать с субклиническим гипотиреозом, но они были выражены в меньшей степени, чем у описанных ранее другими авторами пациентов с субклиническим гипотиреозом без предшествующей РЙТ. Только у трех пациентов с нефункционирующими тремя большими слюнными железами мы наблюдали тяжелую ксеростомию и гипосаливацию, которые сопровождались чувством слипания губ, языка и щек, необходимостью запивать пищу водой и смачивать рот во время разговора, отсутствием свободной слюны и слизистой оболочкой рта ярко-красного цвета. Множественный пришеечный кариес не наблюдался.
Выводы
Проведенное нами исследование позволяет сделать следующие выводы.
- Согласно результатам анкетирования, радиойодтерапия не всегда приводит к функциональным и структурным изменениям слюнных желез в позднем постлучевом периоде.
- При клинико-рентгенологическом исследовании у 26,7% больных в позднем постлучевом периоде выявляется различное сочетание необратимых повреждений слюнных желез: одной, двух, трех, четырех околоушных и/или поднижнечелюстных, однако чаще (41,7%) поражается одна околоушная слюнная железа, что, вероятно, связано с особенностью кровоснабжения.
- Нефункционирование (отключение) больших слюнных желез обусловлено повреждающим воздействием радиойодтерапии.
- Гипотиреоз является фактором риска развития нарушений функциональной активности слюнных желез.
- Накопление I-131 в слюнных железах больных гипотиреозом увеличивает вероятность повреждений паренхимы и системы протоков с развитием острого и хронического сиаладенита, реже сухости в полости рта, в некоторых случаях приводя к необратимым изменениям, что влияет на качество жизни пациентов.
- Выраженность клинических проявлений поражения слюнных желез не всегда зависит от суммарной введенной активности I-131.
- Пациентов из группы риска необходимо ставить на диспансерный учет с целью динамического наблюдения.
E.I. Dubrovina, I.V. Gaiduk, PhD, A.M. Mkrtumyan, MD, PhD, Prof., A.M. Panin, MD, PhD, Prof., M.S. Sheremeta, PhD, A.A. Trukhin, PhD
Russian University of Medicine
National Medical Research Center for Endocrinology
Contact person: Elena I. Dubrovina, alena.igorevna.vasilyeva@gmail.com
The article presents the features of structural and functional lesions of the salivary glands and modern approaches to the diagnosis of post-radiation sialadenopathy after radioiodine therapy in patients with thyroid diseases. Complications arise from the ability of parenchymal and ductal salivary gland cells to store sodium iodide. Patients of different age groups, mainly female, are affected by the pathological change. Changes in the salivary glands can be quite pronounced, the use of several methods of examination in the late post-radiation period allows us to determine a different combination of damage to the salivary glands from a decrease in functional reserves to a complete shutdown of the salivary gland, which is not always reversible. Hypothyroidism increases the likelihood of sialadenitis. Today, this topic does not lose its relevance due to the increase in the number of oncological diseases of the thyroid gland, as well as the variety of clinical signs of radioiodine-associated sialoadenitis, which requires the development of an algorithm for managing this group of patients.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.