Современные возможности управления сахарным диабетом
- Аннотация
- Статья
- Ссылки
- English




Согласно данным Международной диабетической федерации, в 2021 г. в мире насчитывалось 537 млн больных сахарным диабетом (СД), а к 2045 г. их количество составит 784 млн (рис. 1) [1]. Рост заболеваемости обусловлен различными факторами, наиболее значимыми из которых считаются повышение встречаемости предиабета (541 млн взрослых), общее старение населения развитых стран, тенденция к малоподвижному образу жизни, увеличение распространенности ожирения как в развитых, так и в развивающихся странах.
Несмотря на современные возможности как в диагностике, так и в фармакотерапии СД, пока не удается предотвратить и замедлить развитие поздних его осложнений, ассоциирующихся с ранней инвалидизацией и смертью пациентов. Как следствие, в последние годы были пересмотрены алгоритмы и клинические рекомендации по ведению таких больных [2, 3]. Они сфокусированы на снижении кардиоренального риска, управлении массой тела и безопасном контроле гликемии. Качественный и безопасный контроль гликемии необходим с момента установления диагноза и на протяжении всей жизни пациентов с СД.
Установлено, что уровень гликированного гемоглобина (HbA1c), по которому принято судить о степени компенсации СД, отражает средние значения глюкозы за предыдущие два-три месяца и, следовательно, дает представление об исторических, а не о моментальных ее показателях. Именно поэтому у пациентов с удовлетворительным уровнем HbA1c могут отмечаться выраженные колебания гликемии относительно средних значений. Так, согласно результатам исследования E. Bonora, даже при уровне HbA1c менее 7% примерно у 80% пациентов с СД 2 типа постпрандиальная гликемия (уровень глюкозы через два часа после одного из приемов пищи) составляла 8,9 ммоль/л.
Поскольку HbA1c остается важным критерием оценки индивидуальных целевых параметров гликемии, а также темпов интенсификации фармакотерапии, необходимо учитывать, что он [4]:
- не отражает краткосрочных колебаний гликемии в виде гипо- и гипергликемии;
- не позволяет определить величину и частоту вариабельности уровня глюкозы в течение одного дня и ежедневно;
- на точность измерения влияет наличие таких состояний, как анемия, гемоглобинопатия, дефицит железа и беременность.
На рисунке 2 показаны разные профили гликемии у четырех пациентов с уровнем HbA1c ~7,7% [5]. Соответственно, пути коррекции фармакотерапии у них будут различаться.
Таким образом, на современном этапе в управлении СД наряду с уровнем HbA1c, глюкозы натощак, постпрандиальной глюкозы особое внимание должно уделяться новым целям:
- времени в целевом диапазоне;
- времени выше целевого диапазона;
- времени ниже целевого диапазона.
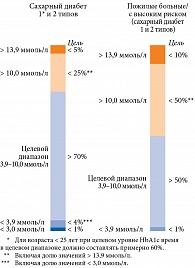
Согласно консенсусу 2019 г. о целевых диапазонах глюкозы в крови, в зависимости от особенностей течения СД, коморбидности и возраста пациентов рекомендованы различные варианты новых целей гликемического контроля (рис. 3) [4]. С помощью этих конкретных целей можно осуществлять персонализированный подход к больным СД 1 и 2 типов.
Согласно российским и международным рекомендациям, показатель «время в целевом диапазоне» коррелирует с риском развития микрососудистых осложнений и важен для оценки гликемического контроля [2, 6]. Показатели «время ниже целевого диапазона» (3,9 и 3,0 ммоль/л) и «время выше целевого диапазона» (10,0 ммоль/л) могут применяться для коррекции режимов терапии [4].
На сегодняшний день у больных СД есть все возможности для достижения оптимального и безопасного уровня глюкозы в крови. Для этого им надо овладеть необходимыми знаниями, быть под наблюдением врача-эндокринолога и использовать современные технологии, такие как системы непрерывного мониторирования глюкозы и глюкометры.
Важно также грамотно подойти к выбору систем мониторирования и глюкометров, учитывая точность получаемых показателей глюкозы, а также их ценовой диапазон и технологические преимущества [7–9].
Первоочередным требованием к системам мониторирования и глюкометрам является точность измерения, что обеспечивает надежность результатов и, как следствие, эффект лечения диабета. DIN EN ISO 15197:200314 – признанный международный стандарт, в котором приводятся требования к техническим характеристикам глюкометров в отношении точности. Точность глюкометра – это близость его результата к истинной концентрации глюкозы в крови. Под истинной концентрацией глюкозы понимается концентрация, измеренная эталонным лабораторным методом. Согласно стандарту точности для глюкометров ISO 2003 г., если истинная концентрация глюкозы в крови (измеренная эталонным методом) составляет менее 4,16 ммоль/л, то концентрация глюкозы в крови, измеренная глюкометром, не должна отклоняться от истинной более чем на 0,83 ммоль/л. Если истинная гликемия по эталону более или равна 4,16 ммоль/л, то гликемия, измеренная с помощью глюкометра, не должна отклоняться более чем на 20%. В стандарте ISO 2012 г. указаны более жесткие критерии минимальной точности для глюкометров [7–9]. В текущем проекте стандарта ISO 15197 указывается на то, что ≥ 95% результатов измерений глюкометра должны находиться в пределах ±0,83 ммоль/л результатов, соответствующих процедуре измерения производителя, при концентрациях глюкозы < 5,55 ммоль/л и в пределах ±15% при концентрациях глюкозы ≥ 5,55 ммоль/л. Чтобы получить знак соответствия стандартам качества и безопасности Европейского союза (CE), производители приборов для измерения уровня глюкозы в крови в Европе должны предоставить доказательства соответствия своей продукции стандарту ISO. Тем не менее результаты качественного исследования, опубликованные в 2010 г., показали, что более 40% исследованных систем не соответствуют критериям минимальной точности.
Одним из факторов, определяющих точность глюкометра, является качество тест-полосок. Технология изготовления полосок, при которой не требуется отдельного кодирования каждой новой партии, доказала свои преимущества.
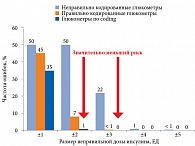
При расчете дозы инсулина, основанной на неточных результатах гликемии, полученных с помощью неправильно кодированного глюкометра, вероятна ошибка в расчете дозы до 5 ЕД. При использовании неправильно кодированного прибора риск ошибки в расчете дозы на 1, 2 и 3 ЕД составляет 50, 50 и 22% соответственно. При использовании технологии No Coding риск ошибки в расчете дозы инсулина на 1 и 2 ЕД составляет 35 и 1% (рис. 4). При применении данной технологии риск ошибки в расчете дозы инсулина более чем на 2 ЕД отсутствует [10].
На сегодняшний день пациентам с СД доступны современные как международные, так и российские глюкометры.
Российская серия глюкометров Diacont представлена тремя глюкометрами – Diacont, Diacont Voice и Diacont Compact (рис. 5). Тест-полоски Diacont подходят ко всем трем глюкометрам и не требуют кодирования.
У всех глюкометров данной серии есть ряд преимуществ:
- высокая точность измерения (погрешность ±3%);
- универсальные бюджетные тест-полоски;
- небольшой объем забираемой крови – 0,7 мкл (подходит для детей);
- не требуют калибровки;
- наличие системы индикации разряда;
- понятная визуализация показателя (веселые или грустные изображения рядом с результатом);
- современный эргономичный дизайн;
- большой дисплей с крупными символами;
- высокая скорость получения результата – шесть секунд.
В 2015 г. в Эндокринологическом научном центре были проведены испытания, которые показали, что тест-полоски Diacont, произведенные российской компанией «Диаконт», соответствуют заявленным техническим характеристикам и требованиям ГОСТ ISO 15197-2015. Разница между значениями уровня гликемии на глюкометрах Diacont при использовании тест-полосок Diacont не превышала 0,16 ммоль/л (r = 0,996), что подтверждает их высокую совместимость. Из 15 измерений глюкозы, выполненных с помощью глюкометра Diacont, 95% результатов не отклонялись от референтных значений более чем на 15% в диапазоне концентраций глюкозы ≥ 5,55 ммоль/л и не более чем на 0,67 ммоль/л в диапазоне < 5,55 ммоль/л, что свидетельствует о высокой точности.
Достижение безопасного и качественного гликемического контроля невозможно без применения инновационных технологий. Помимо современных глюкометров компания «Диаконт» разработала систему непрерывного мониторирования глюкозы. Биосенсор Diacont, трансмиттер и Персональный Помощник по Диабету (ППД) являются взаимосвязанными компонентами системы мониторинга глюкозы (рис. 6). Для получения и интерпретации результатов необходима совместная работа биосенсора, трансмиттера и ППД. Одноразовый биосенсор устанавливается на теле пациента. В корпусе биосенсора находится электрохимический сенсор для измерения уровня глюкозы. К биосенсору прикрепляется многоразовый трансмиттер. В трансмиттере находятся электронные компоненты для передачи сигнала, который появляется на биосенсоре, в ППД. Биосенсор с трансмиттером можно использовать с мобильным приложением Diacont в качестве альтернативы ППД. Система непрерывного мониторирования глюкозы Diacont имеет функцию калибровки. Рекомендуется один-два раза в день измерять уровень глюкозы в крови с помощью глюкометра и калибровать систему Diacont.
Высокая корреляция результатов измерения уровня глюкозы в интерстициальной жидкости, полученных с помощью системы непрерывного мониторирования Diacon, с результатами измерений уровня глюкозы в капиллярной крови была подтверждена при сравнении 15 тыс. измерений при использовании трех лотов сенсоров. Так, 90% результатов находились в клинически точной зоне А согласованной сети ошибок, 99,7% – в зонах А и В. Среднее абсолютное относительное отклонение составило 10,5% при анализе 87% результатов в диапазоне ±0,83 ммоль/л или 20,0% при сравнении с показателями капиллярной крови. Общий коэффициент вариации – 8,5%.
Биосенсор Diacont можно носить в течение 14 дней для мониторинга уровня глюкозы в крови в целях оптимизации лечения диабета.
Таким образом, с появлением российской системы непрерывного мониторирования глюкозы возможности управления СД расширяются и становятся более доступными.
Еще одна отечественная инновационная разработка – инсулиновая помпа Diacont с системой постоянного мониторинга глюкозы и пультом дистанционного управления (рис. 7).
N.A. Chernikova, PhD
Russian Medical Academy of Continuous Professional Education
Contact person: Natalya A. Chernikova, nachendoc@yandex.ru
Today there are 537 million patients in the world with an established diagnosis of diabetes mellitus (DM). The clinical consequences of the disease leading to early disability and high mortality of patients are well known – these are late vascular complications of diabetes. High-quality and safe control of glycemia allows patients with DM to reduce the risk of micro and macrovascular complications. For these purposes, they need to acquire the necessary knowledge, be under the supervision of an endocrinologist and use modern technologies, such as: continuous glucose monitoring systems and glucose meters. It is necessary to competently approach the choice of monitoring systems and glucose meters, taking into account the accuracy of the obtained glucose indicators, as well as their price range and technological advantages.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.