Цереброваскулярная патология: от инсульта до астении, или Один день врача-невролога. I Всероссийский открытый неврологический дискуссионный форум PATIENT CASES
- Аннотация
- Статья
- Ссылки




Постковидная астения
Симпозиум открыл профессор, д.м.н., заведующий кафедрой неврологии и мануальной медицины Первого Санкт-Петербургского государственного медицинского университета им. академика И.П. Павлова, главный внештатный специалист-невролог Северо-Западного федерального округа Евгений Робертович БАРАНЦЕВИЧ. Его доклад был посвящен диагностике и лечению астенических нарушений у пациентов, перенесших COVID-19.
Перенесенная коронавирусная инфекция приводит к разнообразным эмоциональным, когнитивным и вегетативным расстройствам, на длительное время снижающим качество жизни пациента. Постковидный синдром представляет собой патологическое состояние, проявления которого сохраняются свыше 12 недель после перенесенного заболевания и объяснить которое альтернативным диагнозом нельзя. Большинство пациентов отмечают наличие четырех и более симптомов, таких как повышенная утомляемость, мышечная/суставная или головная боль, одышка. Наиболее распространенным проявлением постковидного синдрома считается астения, характеризующаяся слабостью, повышенной утомляемостью, которые не уменьшаются после полноценного отдыха, что отличает ее от обычного переутомления. Астения нередко сохраняется в течение длительного периода (до года и более) после перенесенной коронавирусной инфекции. Возможно развитие разных вариантов этого патологического состояния: цереброгенная, соматогенная, соматоцереброгенная, адаптационная, ятрогенная и психогенная. Цереброгенная астения отмечается на фоне нарушения метаболизма нейронов головного мозга вследствие травмы, инфекции, интоксикации. Соматогенная астения развивается в самом начале или дебюте заболеваний внутренних органов, может наблюдаться на протяжении болезни или возникать после острого периода заболевания. В свою очередь соматоцереброгенная (смешанная) астения наблюдается при одновременном воздействии физико-химических факторов или инфекционно-токсических патогенных агентов, а адаптационная астения обусловлена воздействием экстремальных факторов внешней среды. Ятрогенная астения может быть вызвана длительным, не всегда обоснованным применением антибиотиков и гидроксихлорохина. Психогенная астения, сопровождаемая тревожно-депрессивными расстройствами, является частой составляющей постковидного синдрома.
Большинство пациентов, перенесших коронавирусную инфекцию, жалуются на астению, усталость, сонливость, а также одышку, разнообразные болевые синдромы, ухудшающие общее состояние и негативно влияющие на качество жизни. Значимую роль при этом играет именно постковидная астения.
Безусловно, пандемия считается мощным стрессорным фактором, поскольку связана с потенциальной угрозой жизни, а также с карантинными мерами, существенно влияющими на жизнь любого человека (самоизоляция, ограничение доступа к медицинским услугам). В группе лиц, наиболее подверженных риску развития астенических стрессорных расстройств, находятся медицинские работники, в большей степени врачи, оказывающие помощь больным с инфекцией COVID-19 в условиях повышенной нагрузки, неоднократно переболевшие COVID-19, особенно при тяжелом течении болезни и госпитализации в стационар, и люди, утратившие близких и родственников.
Различают гиперстеническую и гипостеническую астению. Чаще у пациентов, перенесших инфекцию COVID-19, развивается именно второй вариант астенических расстройств, характеризующийся снижением порога возбудимости и восприимчивости к внешним стимулам, вялостью, повышенной слабостью и дневной сонливостью. При этом жалобы, связанные с повышенной истощаемостью психических функций, нарушениями в эмоциональной сфере, нарушениями со стороны вегетативной системы и когнитивными нарушениями, расцениваются как неспецифические.
В настоящее время для выраженности астенических расстройств используются скрининговые шкалы. Наиболее широкое распространение в реальной клинической практике получили госпитальная шкала тревоги и депрессии, шкала субъективной оценки астении (MFI-20), преимуществом которых является оценка состояния пациента по его собственным ответам, что позволяет оценивать в динамике происходящие изменения состояния на протяжении разных периодов.
Биологические процессы, обусловливающие защиту ткани мозга, хорошо изучены. Доказано, что эти биологические процессы могут быть фармакологически активированными1.
Разработаны фармакологические препараты, которые оказывают мультимодальное влияние, таргетно воздействуя на несколько молекулярных мишеней и защищая нейрональные системы головного мозга. Одним из лекарственных средств с уникальным нейропротективным действием является Брейнмакс. Входящие в его состав компоненты обеспечивают синергический фармакодинамический эффект, повышая нейропротективную активность препарата.
При астенических состояниях суточная доза препарата Брейнмакс для взрослых составляет две капсулы (500 + 500 мг), ее принимают однократно или в два приема. Курс лечения составляет 10–14 дней.
В заключение профессор Е.Р. Баранцевич отметил, что Брейнмакс восстанавливает равновесие процессов доставки и потребления кислорода в клетках, оказывает выраженный антиоксидантный эффект. Данные исследований и клинической практики демонстрируют целесообразность и перспективность применения препарата Брейнмакс у пациентов с коронавирусной инфекцией. Использование препарата Брейнмакс при этом заболевании, равно как и в постковидном периоде, патогенетически обосновано с точки зрения полноценной коррекции функциональной активности митохондрий2.
Цереброваскулярное переформатирование коморбидного пациента
Симпозиум продолжил профессор кафедры нервных болезней Военно-медицинской академии им. С.М. Кирова, д.м.н., эксперт РАН, вице-президент Евразийской ассоциации неврологов Сергей Анатольевич ЖИВОЛУПОВ. Он подчеркнул, что в мире насчитывается огромное количество пациентов с цереброваскулярной и сердечно-сосудистой патологией, определяющей высокую смертность и инвалидизацию больных. Цереброваскулярная патология развивается под воздействием различных факторов риска, таких как гипертензия, курение, абдоминальное ожирение, дислипидемия, патологии сердца, злоупотребление алкоголем, наркотиками, сахарный диабет, стресс и депрессия. После начала пандемии коронавирусной инфекции перечисленные факторы стали чаще выявлять у лиц не только пожилого, но и молодого возраста.
Еще одной причиной развития цереброваскулярной патологии являются особенности анатомии мозгового кровотока. В мозговом кровотоке участвуют не только магистральные, но и мелкие сосуды. Именно на уровне малых сосудов развиваются хронические болезни: патология, связанная с возрастом и артериальной гипертензией, церебральная амилоидная ангиопатия, наследственные заболевания. Встречаются острые формы болезней малых сосудов, такие как воспалительный изолированный ангиит центральной нервной системы или системный, невоспалительные заболевания – синдром Сусака, синдром Снеддона. Болезни малых сосудов способствуют развитию церебральных микроинфарктов, лакун и лейкоареоза, что лежит в основе прогрессирования в том числе астенических состояний и когнитивного дефицита.
Промежуточной или конечной стадией цереброваскулярной патологии является острое нарушение мозгового кровообращения (инсульт). Несмотря на появление высокотехнологичных методов диагностики и лечения, по данным Всемирной организации здравоохранения, с 1990 по 2019 г. абсолютное число перенесенных инсультов увеличилось на 70%, смертность от инсульта – на 43%, а количество потерянных лет жизни с учетом инвалидизации вследствие инсульта – на 32%. Рост глобального бремени инсульта, вероятно, связан не только с увеличением и старением населения, но и со значительным увеличением подверженности нескольким важным факторам риска3.
Докладчик отметил, что международные эксперты безосновательно не причисляют рост цереброваскулярных заболеваний среди населения к факторам риска увеличения частоты инсультов. В мире недостаточно внимания уделяется вопросам ранней диагностики, лечения и профилактики цереброваскулярной патологии. В современной отечественной неврологии активно рассматривается терапевтический подход, предусматривающий неотложные лечебные мероприятия по восстановлению мозгового кровотока и защите клеток мозга от ишемического поражения.
Лечение больных с цереброваскулярными заболеваниями, мозговым инсультом должно быть направлено на основное заболевание, инициировавшее поражение мозговой ткани, восстановление церебральной гемодинамики (реперфузия), метаболизма нервной ткани (нейропротекция) и коррекцию главных неврологических синдромов (симптоматическая терапия). Кроме того, важно предупредить вторичное повреждение мозговой ткани, обусловленное гипоперфузией мозговой ткани. Гипоперфузия мозговой ткани приводит к резкому снижению концентрации кислорода, глюкозы и аденозинтрифосфата, анаэробному гликолизу, метаболическому ацидозу, высвобождению медиаторов воспаления во внеклеточное пространство, увеличению свободных радикалов, прогрессирующему разобщению нейронных ансамблей, диашизу и другим изменениям. Термин «диашиз» употребляется для описания процессов, лежащих в основе функциональных нарушений на фоне ишемии или непосредственно после сосудистой катастрофы головного мозга. Под диашизом понимают совокупность электрофизиологических, метаболических и гемодинамических изменений структур, отдаленных от места локального поражения, вызванных оксидативным стрессом, воспалением. Последующее разрешение такого состояния может быть этапом спонтанного восстановления. В зависимости от локализации и размеров очага поражения, интенсивности диашиза (распространяющаяся волна депрессии), степени исходного цереброваскулярного поражения формируется сложная динамическая иерархия двигательных и когнитивных расстройств, ограничивающих мобильность пострадавших.
Особое место в лечении цереброваскулярных нарушений занимает нейропротекция, направленная на коррекцию основных механизмов острой и хронической нейродегенерации: профилактика апоптоза и некроза нейронов, купирование диашиза, стимуляция нейропластичности (нейрогенеза). Конечной целью нейропротекции (нейрометаболической терапии) является лечение пораженного головного мозга, а также профилактика осложнений. Для этих целей применяют церебральные вазодилататоры, антагонисты Ca2+. Но наиболее эффективным методом нейропротективной терапии считается использование препаратов мультимодального, таргетного действия, таких как Брейнмакс.
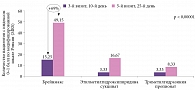
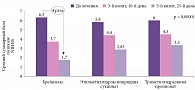
Новый препарат Брейнмакс представляет собой композицию триметилгидразиния пропионата (мельдоний) и этилметилгидроксипиридина сукцината с выраженным синергетическим эффектом, проявляющимся в значительном повышении нейропротекторного, ноотропного и антиамнестического действия. Брейнмакс воздействует на многие звенья патогенеза цереброваскулярных заболеваний. Эффективность и безопасность Брейнмакса доказаны в клинических исследованиях. Установлено, что Брейнмакс в два раза эффективнее, чем традиционная терапия, снижает уровень депрессии уже к 15-му дню лечения пациентов после перенесенного ишемического инсульта, достоверно улучшает навыки запоминания и внимание к 25-му дню терапии и практически полностью восстанавливает утраченные функции, увеличивает мобильность и способность к самообслуживанию к 30-му дню лечения.
Исследователи сравнивали эффективность и безопасность Брейнмакса у пациентов с ишемическим инсультом в остром и восстановительном периодах. На фоне применения Брейнмакса значимо уменьшалась выраженность симптомов и функциональных нарушений. Отмечалось достоверно более выраженное по сравнению с пациентами, получавшими традиционную терапию, улучшение параметров жизнедеятельности. Кроме того, неврологический дефицит был значительно ниже у тех, кто получал Брейнмакс. Доказана безопасность длительной последовательной терапии препаратом Брейнмакс у пациентов с ишемическим инсультом в остром и восстановительном периодах. Таким образом, Брейнмакс характеризуется высокой эффективностью и безопасностью, оказывает более выраженный положительный эффект на динамику клинического состояния пациентов с ишемическим инсультом (рис. 1 и 2).
В завершение профессор С.А. Живолупов поделился примером из собственной реальной клинической практики. Родственники пациента 77 лет обратились по поводу прогрессирующего ухудшения его самочувствия, ограничения самостоятельности в повседневной жизни и снижения умственных способностей (памяти, скорости восприятия информации). За три недели до визита посещали невролога. Был поставлен диагноз – подозрение на развитие острого нарушения мозгового кровообращения и назначена терапия: донепезил, Акатинол Мемантин, Глиатилин. Амбулаторное лечение не принесло заметного результата. После диагностики С.А. Живолупов поставил диагноз: пирамидно-мозжечковый синдром справа, выраженные когнитивные нарушения и назначил Нейромидин (вместо донепезила) 80 мг/сут и Брейнмакс 500 мг два раза в сутки. Через два месяца терапии состояние пациента улучшилось, потребность в посторонней помощи уменьшилась, когнитивные функции улучшились.
Подводя итог, профессор С.А. Живолупов подчеркнул, что рациональное лечение цереброваскулярных заболеваний – лучшая первичная и вторичная профилактика острого нарушения мозгового кровообращения. В основе рациональной терапии лежит применение препаратов, повышающих толерантность мозговой ткани к гипоксии.
Современные аспекты терапии легких и умеренных когнитивных нарушений
Как отметила д.м.н., профессор, заведующая кафедрой нервных болезней и нейрореабилитации Академии постдипломного образования Федерального научно-клинического центра ФМБА России, ведущий невролог Клиники головной боли и вегетативной патологии им. академика А. Вейна Евгения Викторовна ЕКУШЕВА, когнитивные нарушения являются одной из наиболее актуальных проблем современной медицины, с которой в клинической практике сталкиваются врачи различных специальностей.
Последние годы когнитивные нарушения все чаще отмечаются у пациентов молодого и среднего возраста. Именно поэтому особое внимание клиницистов должно быть уделено своевременной диагностике, лечению и профилактике данных расстройств у лиц молодого возраста для сохранения функциональной активности, работоспособности и поддержания высокого качества жизни. Как правило, основными причинами возникновения когнитивных нарушений у пациентов молодого и среднего возраста являются артериальная гипертензия и сахарный диабет.
У большинства пациентов с артериальной гипертензией, согласно данным нейровизуализационных исследований, выявляются «немые» инфаркты и другие структурные поражения головного мозга. У больных сахарным диабетом также наблюдаются разнообразные патологические изменения в веществе головного мозга.
Следует отметить, что даже эпизодическое повышение уровня артериального давления во время сна сопровождается развитием не только лейкоареоза, но и церебральной атрофии, при значительной выраженности которых отмечаются значимые когнитивные нарушения. При этом пациенты с артериальной гипертензией многие годы могут не знать о своем заболевании, не придавая особого значения возникающим симптомам и не сообщая о них врачу. Активные жалобы появляются уже при выраженном поражении органов-мишеней. Однако даже регулярный прием антигипертензивных препаратов не исключает прогрессирования патологических изменений головного мозга и не позволяет добиться регресса уже имеющегося когнитивного дефицита при поражении церебральных сосудов.
Выделяют легкие и умеренные когнитивные нарушения. Легкие когнитивные нарушения предъявляются пациентами, у которых наблюдается снижение одной или нескольких познавательных функций, и отклонения можно обнаружить только при выполнении сложных нейропсихологических тестов. При умеренных когнитивных нарушениях отмечается снижение когнитивных способностей по сравнению с исходным уровнем, заметное для пациента и окружающих его людей и являющееся явным клиническим синдромом, подтвержденным данными нейропсихологического тестирования. При этом отсутствуют профессиональная дезадаптация и нарушения привычных для пациента форм повседневной активности, но может иметь место нарушение сложных видов деятельности, то есть деменция не наблюдается.
Диагностический скрининг пациентов с когнитивными нарушениями начинается с подробного анализа предъявляемых жалоб как больного, так и окружающих его людей, тщательного клинического и неврологического обследования.
Необходимо обращать внимание на жалобы, связанные со стойким ухудшением по сравнению с прошлым умственной работоспособности без явной причины в отсутствие значимых отклонений в неврологическом статусе, а также на результаты нейропсихологического тестирования. Необходимо учитывать, что на результаты этого тестирования могут влиять такие факторы, как уровень образования, нарушение зрения, слуха, мотивация, усталость, эмоционально-личностные нарушения, аффективные нарушения и побочное действие принимаемых лекарственных средств.
Основными принципами ведения пациентов с когнитивными нарушениями являются:
- скрининг, верификация и оценка тяжести когнитивных нарушений;
- нейровизуализация (магнитно-резонансная томография (МРТ), мультиспиральная компьютерная томография головного мозга);
- скрининг дисметаболической энцефалопатии;
- скрининг тревожных и депрессивных расстройств;
- подбор терапии в зависимости от этиологии и тяжести нарушений;
- длительная терапия (контроль и коррекция по необходимости).
Препарат Брейнмакс зарекомендовал себя как эффективное средство для лечения когнитивных нарушений разной степени выраженности. Компоненты Брейнмакса расширяют спектр таргетного действия, а за счет синергии оптимизируют функционирование клетки, восстанавливая процессы «клеточного дыхания» даже в условиях вынужденной гипоксии. За счет разного механизма действия компонентов Брейнмакса достигается максимальная эффективность в терапии пациентов с острыми и хроническими нарушениями мозгового кровообращения.
Профессор Е.В. Екушева представила результаты открытого многоцентрового рандомизированного клинико-нейропсихологического исследования, в котором оценивались клиническая эффективность и безопасность препарата Брейнмакс и его влияние на степень функционального восстановления у пациентов с недементными когнитивными расстройствами. В исследовании приняли участие 60 пациентов в возрасте 18–55 лет с жалобами на разнообразные когнитивные нарушения (снижение памяти, трудность концентрации внимания и сосредоточения, снижение умственной работоспособности, утомляемость при выполнении умственной и физической работы по сравнению с имеющимися ранее возможностями). Критерием включения пациентов в исследование было наличие легких и умеренных когнитивных нарушений, не нарушающих бытовую, профессиональную и социальную деятельность, профессиональные способности и навыки социального общения.
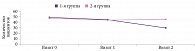
Все пациенты были рандомизированно распределены в две равные группы. Исследуемые первой группы получали Брейнмакс по одной капсуле утром и одной капсуле вечером (не позднее 18.00) в течение 14 дней, затем следовали десятидневный перерыв и повторный аналогичный 14-дневный курс. Пациенты второй группы получали лишь однократный 14-дневный курс Брейнмакса (рис. 3). Оценка состояния больных проводилась на первый, 15-й и 39–40-й дни исследования с помощью общепризнанных международных шкал и тестов: МоСА, MMSE, Шульте, замены цифровых символов DSST, 12 слов, опросника субъективной оценки астении MFI-20, анкеты качества жизни SF-36. При выявлении отклонений в неврологическом статусе пациентам проводили МРТ и другие исследования.
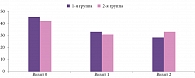
Предварительные результаты исследования продемонстрировали улучшение когнитивных функций в обеих группах после курса терапии. Однако более выраженное улучшение показателей объема и скорости переключения внимания (в тесте Шульте), как и показателей концентрации и поддержания внимания, скорости обработки информации, исполнительных функций и рабочей памяти (в тесте DSST), отмечалось у пациентов первой группы после двух курсов терапии препаратом Брейнмакс по сравнению с группой пациентов, проходивших лишь один курс лечения (рис. 4). Кроме того, у пациентов этой группы зафиксировано статистически значимое улучшение показателей концентрации и поддержания внимания, скорости обработки информации, исполнительных функций и рабочей памяти.
Уже после первого курса терапии препаратом Брейнмакс у всех пациентов отмечалось уменьшение выраженности астенических проявлений (по шкале MFI-20) на 32% (рис. 5) и улучшение качества жизни (по шкале SF-36).
Таким образом, применение препарата Брейнмакс у пациентов молодого и среднего возраста с недементными когнитивными нарушениями способствует достоверному улучшению когнитивных функций, снижению выраженности астенических проявлений и улучшению качества жизни. При этом существенно лучший клинический эффект наблюдается при повторном курсе применения препарата, что делает оправданным и целесообразным более длительное использование Брейнмакса у этой категории пациентов. Применение препарата Брейнмакс у лиц молодого и среднего возраста с недементными когнитивными нарушениями безопасно и не ассоциируется с развитием побочных эффектов и нежелательных явлений.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.