Взаимосвязь уровней кальцидиола в крови матери в третьем триместре беременности и новорожденного
- Аннотация
- Статья
- Ссылки
- English
В исследование включены 113 беременных на сроке 12–14 недель с уровнем 25(ОН)D менее 30 нг/мл. Женщины в первой группе (n = 45) с первого триместра до родов ежедневно получали 500 МЕ колекальциферола, во второй группе (n = 45) – 2000 МЕ колекальциферола, в третьей группе (n = 23) – 4000 МЕ колекальциферола.
Для отслеживания динамики уровня 25(ОН)D в сыворотке проводился забор периферической крови в 12–14, 24–26 и 34–36 недель гестации, а также пуповинной крови сразу после родов.
В результате установлено, что у детей, рожденных от матерей, принимавших 4000 МЕ колекальциферола ежедневно, уровень кальцидиола был выше и сильнее коррелировал с уровнем кальцидиола в крови матери, чем у детей, рожденных от матерей, принимавших 500 и 2000 МЕ колекальциферола ежедневно. Исследование показало высокую эффективность и безопасность применения 4000 МЕ колекальциферола у беременных с исходным гиповитаминозом D.
В исследование включены 113 беременных на сроке 12–14 недель с уровнем 25(ОН)D менее 30 нг/мл. Женщины в первой группе (n = 45) с первого триместра до родов ежедневно получали 500 МЕ колекальциферола, во второй группе (n = 45) – 2000 МЕ колекальциферола, в третьей группе (n = 23) – 4000 МЕ колекальциферола.
Для отслеживания динамики уровня 25(ОН)D в сыворотке проводился забор периферической крови в 12–14, 24–26 и 34–36 недель гестации, а также пуповинной крови сразу после родов.
В результате установлено, что у детей, рожденных от матерей, принимавших 4000 МЕ колекальциферола ежедневно, уровень кальцидиола был выше и сильнее коррелировал с уровнем кальцидиола в крови матери, чем у детей, рожденных от матерей, принимавших 500 и 2000 МЕ колекальциферола ежедневно. Исследование показало высокую эффективность и безопасность применения 4000 МЕ колекальциферола у беременных с исходным гиповитаминозом D.


Актуальность
C. Palacios и L. Gonzalez проанализировали научные данные о статусе витамина D [1]. Из 3226 статей они отобрали 103, которые полностью соответствовали критериям достоверности и репрезентативности. Оказалось, что недостаточность и дефицит витамина D широко распространены во всем мире вне зависимости от уровня жизни в стране или ее географического положения. Например, из-за ношения одежды, полностью закрывающей кожные покровы, и использования средств, защищающих от ультрафиолетового излучения, у людей, живущих ближе к экватору, несмотря на большую степень инсоляции, был обнаружен дефицит витамина D. Недостаточность и дефицит витамина D также наблюдались у беременных и кормящих женщин.
Во время беременности роль витамина D возрастает, в том числе благодаря его плейотропным эффектам. Его недостаток может приводить к снижению частоты наступления беременности, увеличивать риски развития преэклампсии, частоты кесарева сечения, гестационного сахарного диабета, рождения маловесных детей [2]. Уровень витамина D у матери важен для развития костей, легких плода, неонатальной иммунной системы, вынашивания беременности, перинатального развития и возможных гестационных осложнений [2–8]. Эти эффекты связаны со способностью метаболитов колекальциферола регулировать аутоиммунные реакции организма, а также контролировать пролиферацию клеток. Для нормального течения беременности нужно не только компенсировать дефицит витамина D, но и делать это своевременно, поскольку негативное влияние гиповитаминоза D способно изменять течение беременности уже на ранних сроках [9]. Не менее важно определить адекватную дозировку колекальциферола, способную вовремя нормализовать уровень витамина D.
В России известно ограниченное число работ по изучению распространенности дефицита витамина D в разных популяционных группах и оценке его влияния на течение беременности. Необходимость определения оптимальной дозы витамина D, позволяющей максимально быстро возместить дефицит кальцидиола у беременных, делает проведение исследований в данной области актуальным.
Цель исследования
Оценка взаимосвязи уровней кальцидиола у матери и новорожденного, а также поиск оптимальной насыщающей дозы колекальциферола во время беременности у женщин с исходным дефицитом и недостаточностью витамина D.
Материал и методы
Рандомизированное проспективное контролируемое исследование выполнено в клинико-диагностическом отделении НМИЦ им. В.А. Алмазова. Все беременные также наблюдались в женских консультациях по месту жительства.
После определения уровня 25-гидроксикальциферола (25(ОН)D) в сыворотке у 456 женщин на 12–14-й неделе гестации в исследование включено 113 беременных с уровнем 25(ОН)D менее 30 нг/мл, что соответствует гиповитаминозу D.
Критерии включения в исследование: подписание информированного согласия, одноплодная беременность, срок 12–14 недель, возраст 20–40 лет. Критерии исключения: заболевания почек, хроническая почечная недостаточность, заболевания органов желудочно-кишечного тракта (в том числе операции на органах желудочно-кишечного тракта в анамнезе), онкологические заболевания, псориаз, ревматические заболевания (ревматоидный артрит, системная красная волчанка, спондилоартрит), прием препаратов, влияющих на усвоение витамина D (кортикостероидов, иммунодепрессантов, антиконвульсантов, антацидов, содержащих алюминий, низкомолекулярных гепаринов, нестероидных противовоспалительных препаратов).
Участницы исследования были рандомизированы на три группы, исходно идентичные по возрасту, массе тела и уровню 25(ОН)D.
В первую группу (n = 45) вошли женщины, которые ежедневно с первого триместра до родов принимали 500 МЕ колекальциферола в составе поливитаминного комплекса. Средний возраст пациенток – 28 (26; 33) лет, индекс массы тела – 23 (22; 24) кг/м2, уровень 25(ОН)D – 16,7 (13,8; 19,8) нг/мл.
Беременные второй группы (n = 45) ежедневно с первого триместра и до родов принимали 2000 МЕ колекальциферола (500 МЕ в составе поливитаминного комплекса и 1500 МЕ в виде масляного раствора колекальциферола). Средний возраст – 27 (25; 34) лет, индекс массы тела – 22 (20; 23) кг/м2, 25(ОН)D в сыворотке – 15,8 (13,4; 19,2) нг/мл.
В третьей группе (n = 23) женщины ежедневно с первого триместра до родов принимали 4000 МЕ колекальциферола (500 МЕ в составе поливитаминного комплекса и 3500 МЕ в виде масляного раствора колекальциферола). Средний возраст – 30 (26; 33) лет, индекс массы тела – 21 (20; 23) кг/м2, уровень 25(ОН)D – 17,4 (13,1; 21,5) нг/мл.
Всем женщинам была рекомендована диета, богатая кальцием и витамином D.
Для отслеживания динамики уровня 25(ОН)D в сыворотке проводился забор периферической крови в 12–14, 24–26 и 34–36 недель гестации, а также пуповинной крови сразу после родов.
Уровень 25(OH)D определялся электрохемилюминесцентным методом с использованием анализатора Architect 2000 на базе центральной клинико-диагностической лаборатории НМИЦ им. В.А. Алмазова. По уровню концентрации 25(ОН)D в сыворотке оценивали статус витамина D [10]:
- дефицит витамина D при 25(OH)D < 20 нг/мл (до 50 нмоль/л);
- недостаточность витамина D при 25(ОН)D 20–29 нг/мл (51–74 нмоль/л);
- нормальная концентрация витамина D при 25(ОН)D ≥ 30 нг/мл (свыше 75 нмоль/л).
При обработке данных использован статистический программный пакет Statistica 10 (StatSoft, Inc.).
На протяжении всей беременности каждые две недели женщин опрашивали по телефону, ежемесячно они приходили на очные встречи, чтобы исследователи могли проконтролировать использование препаратов.
Результаты
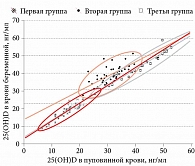
Уровень кальцидиола в крови на 34–36-й неделе в первой группе равнялся 19,90 (16,5; 22,1) нг/мл, второй группе – 38,70 (35,8; 42,3) нг/мл, третьей группе – 44,56 (39,6; 51,1) нг/мл. Эти показатели сравнивали с результатами оценки уровня 25(ОН)D у новорожденных (забор крови проводили из вены пуповины в течение пяти минут после рождения). Концентрация 25(OH)D в пуповинной крови составила в первой группе 16,34 ± 4,37 нг/мл, во второй группе – 31,02 ± 4,4 нг/мл, в третьей группе – 42,8 ± 6,93 нг/мл (рис. 1).
При анализе связи между концентрациями 25(OH)D в крови женщин на 34–36-й неделе гестации и пуповинной крови были выявлены следующие корреляции: в первой группе – весьма высокая (r = 0,93, p = 0,0001), во второй группе – заметная (r = 0,7, p = 0,0001), в третьей группе – весьма высокая (r = 0,96, p = 0,0001) (рис. 2).
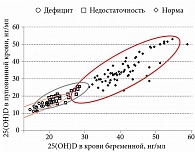
Для оценки взаимосвязи уровней кальцидиола в пуповинной крови и крови беременных на 34–36-й неделе гестации исходные группы были стратифицированы по признаку достижения целевых концентраций кальцидиола к третьему триместру. У женщин с сохраняющимся дефицитом витамина D наблюдалась весьма высокая корреляция между показателями (r = 0,92). У женщин с недостаточностью и нормой витамина D отмечалась высокая корреляция (r = 0,75 и r = 0,82 соответственно) (рис. 3).
Обсуждение
Дефицит и недостаточность витамина D негативно влияют на состояние здоровья не только женщины, но и новорожденного. По данным литературы, кальцидиол свободно проникает через плацентарный барьер, а кальцитриол – нет [11, 12]. Прием матерью витамина D способствует повышению уровня кальцидиола у плода, но не влияет на концентрации кальция и фосфора. В течение нескольких дней после рождения у новорожденного активируется всасывание кальция в тонкой кишке и, следовательно, задействуется механизм эндокринной системы кальцитриола [13]. Выраженный дефицит витамина D у матери влечет за собой развитие его дефицита у новорожденного и при отсутствии адекватной терапии быстро вызывает гипокальциемию, которая уже в первые дни жизни может приводить к судорогам и кардиомиопатии. Недостаточность витамина D у новорожденного также может стать причиной развития рахита. Недавние исследования показали, что недостаточность витамина D у новорожденного ассоциирована с повышенным риском развития у него в будущем респираторных заболеваний, астмы, сахарного диабета [14]. Все это обусловливает значимость изучения связи уровня кальцидиола в крови беременной с уровнем кальцидиола в пуповинной крови и необходимость своевременной корректировки терапии для предотвращения развития гиповитаминоза D у новорожденных.
Несмотря на повсеместное использование поливитаминных комплексов во время беременности, дефицит и недостаточность витамина D широко распространены. Рекомендации по дополнительному применению витамина D, подготовленные Институтом медицины США [15] и Индийским советом по медицинским исследованиям [16], не позволяют поддерживать оптимальный уровень 25(ОН)D в сыворотке (выше 30 нг/мл), необходимый во время беременности. Российская ассоциация эндокринологов в 2015 г. опубликовала клинические рекомендации по диагностике, лечению и профилактике дефицита витамина D, согласно которым для профилактики дефицита витамина D надо получать не менее 800–1200 МЕ витамина D в сутки. Для поддержания уровня витамина D более 30 нг/мл может потребоваться потребление не менее 1500–2000 МЕ витамина D в сутки. Для адекватной коррекции гиповитаминоза нужно ввести скрининг беременных на уровень витамина D [10].
Актуальность проведенного исследования обусловлена высокой степенью распространенности гиповитаминоза D и вытекающими из этого негативными последствиями. Важно не только компенсировать дефицит и недостаточность витамина D, но и сделать это своевременно. Для этого необходимо установить оптимальную дозу, которая будет, с одной стороны, эффективной, с другой – безопасной. Согласно данным научной литературы, применение во время беременности 2000–4000 МЕ колекальциферола в сутки считается безопасным. Остается вопрос об эффективности этой дозы [17].
По результатам исследования, ежедневный прием 500 МЕ колекальциферола неэффективно восполняет дефицит и недостаточность витамина D у беременных (таблица). Так, в первой группе показателя нормы не достигли ни матери, ни новорожденные. Во второй группе, где женщины получали 2000 МЕ колекальциферола, уровень 25(ОН)D у женщин на 34–36-й неделе беременности варьировался от 27,5 до 51,1 нг/мл, у новорожденных – от 21,3 до 39,7 нг/мл. Следовательно, витамин D в пределах нормы находился уже у 95,6% женщин и 53% новорожденных. В третьей группе уровень кальцидиола у женщин, принимавших 4000 МЕ, в третьем триместре беременности составлял от 32,9 до 58,8 нг/мл, у их новорожденных – от 30,6 до 52,9 нг/мл, что соответствует рекомендуемым целевым значениям 25(ОН)D при коррекции дефицита витамина D. Таким образом, все женщины и новорожденные в этой группе имели нормальный уровень витамина D.
Средний уровень кальцидиола у матери выше, чем у плода. Следовательно, для своевременного достижения нормы у плода необходимы более высокие целевые показатели у его матери.
У детей, рожденных от матерей, принимавших 4000 МЕ колекальциферола ежедневно, уровень кальцидиола был выше и сильнее коррелировал с уровнем кальцидиола в крови матери, чем у детей, рожденных от матерей, принимавших 500 и 2000 МЕ колекальциферола ежедневно. Вероятно, благодаря раннему устранению гиповитаминоза D у матери организм плода к моменту окончания беременности имел больше времени для синхронизации собственного уровня кальцидиола с уровнем кальцидиола в крови матери.
Выводы
Результаты исследования демонстрируют, что колекальциферол в дозе 4000 МЕ может быть рекомендован беременным с гиповитаминозом D для своевременной компенсации уровня 25(ОН)D у них самих и их детей. Во избежание развития дефицитных состояний можно рекомендовать прием колекальциферола на прегравидарном этапе.
E.L. Khazova, PhD, T.V. Novikova, E.N. Belyaeva, E.S. Shelepova, PhD, V.N. Kustarov, PhD, Prof.
Almazov National Medical Research Centre, Saint Petersburg
Contact person: Elena L. Khazova, kamishi77@mail.ru
The article provides the results of a randomized prospective controlled study on assessment of the relationship of calcidiol levels in the blood of mothers and newborns, as well as the search for the optimal saturating dose of colecalciferol during pregnancy in women with initial vitamin D deficiency and insufficiency.
The study included 113 pregnant women at 12–14 weeks with a level of 25(OH)D less than 30 ng/ml. Women in the first group (n = 45) from the first trimester to delivery took 500 IU of colecalciferol daily, in the second group (n = 45) 2000 IU of colecalciferol, in the third group (n = 23) 4000 IU of colecalciferol.
To determine the level of 25(OH)D in serum peripheral blood was collected at 12–14, 24–26, and 34–36 weeks of gestation, as well as cord blood.
The study found that children born to mothers who took 4000 IU of colecalciferol daily had higher levels of calcidiol, and it correlated more strongly with the level of calcidiol in the mother's blood than children born to mothers who took 500 and 2000 IU of colecalciferol daily. The study showed high efficacy and safety of the use of 4000 IU colecalciferol in pregnant women with initial hypovitaminosis D.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.