Пищевой статус пациентов с атеросклеротической болезнью
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. У 956 пациентов с дислипидемией, поделенных на четыре группы в зависимости от тяжести атеросклероза, проведено исследование пищевого статуса в домашних условиях путем клинико-инструментальной диагностики.
Результаты. В результате проведенного расширенного клинико-инструментального исследования 956 пациентов с заболеваниями сердечно-сосудистой системы установлено следующее: существенно больший возраст пациентов с верифицированной АСБ и ее осложненным течением; наличие прямой взаимосвязи между выраженностью АП и типом нарушения липидного обмена; отсутствие прямой взаимосвязи между выраженностью АП, параметрами антропометрии и состава тела; существенное снижение скорости окисления углеводов и повышение скорости окисления жиров у пациентов с осложненным течением АСБ относительно пациентов трех других групп; избыточная калорийность суточного рациона питания с наибольшими значениями потребления макронутриентов в группе пациентов без атеросклероза (АС) и с наибольшими значениями потребления холестерина и пищевых волокон у пациентов с осложненным течением АСБ; существенное превышение оптимума потребления насыщенных жирных кислот (НЖК), оптимальное и субоптимальное потребление суммы НЖК и омега-3-полиненасыщенных ЖК (омега-3-ПНЖК). У пациентов без АС и с умеренно развитым АС (без клинических проявлений и осложнений) установлено превышение оптимума потребления омега-6 ПНЖК; наименее функциональный характер питания – у пациентов без АС, а наиболее функциональный характер питания – у пациентов с осложненным течением АСБ; отсутствие достижения целевых параметров липидограммы, несмотря на обязательную медикаментозную терапию, у пациентов с АСБ и с осложненным течением АСБ.
Заключение. Пациенты с заболеваниями сердечно-сосудистой системы и разной степенью выраженности процессов атерогенеза имеют целый ряд характерных особенностей клинического, пищевого и метаболического статуса, что необходимо учитывать в тактике их лечения.
Материал и методы. У 956 пациентов с дислипидемией, поделенных на четыре группы в зависимости от тяжести атеросклероза, проведено исследование пищевого статуса в домашних условиях путем клинико-инструментальной диагностики.
Результаты. В результате проведенного расширенного клинико-инструментального исследования 956 пациентов с заболеваниями сердечно-сосудистой системы установлено следующее: существенно больший возраст пациентов с верифицированной АСБ и ее осложненным течением; наличие прямой взаимосвязи между выраженностью АП и типом нарушения липидного обмена; отсутствие прямой взаимосвязи между выраженностью АП, параметрами антропометрии и состава тела; существенное снижение скорости окисления углеводов и повышение скорости окисления жиров у пациентов с осложненным течением АСБ относительно пациентов трех других групп; избыточная калорийность суточного рациона питания с наибольшими значениями потребления макронутриентов в группе пациентов без атеросклероза (АС) и с наибольшими значениями потребления холестерина и пищевых волокон у пациентов с осложненным течением АСБ; существенное превышение оптимума потребления насыщенных жирных кислот (НЖК), оптимальное и субоптимальное потребление суммы НЖК и омега-3-полиненасыщенных ЖК (омега-3-ПНЖК). У пациентов без АС и с умеренно развитым АС (без клинических проявлений и осложнений) установлено превышение оптимума потребления омега-6 ПНЖК; наименее функциональный характер питания – у пациентов без АС, а наиболее функциональный характер питания – у пациентов с осложненным течением АСБ; отсутствие достижения целевых параметров липидограммы, несмотря на обязательную медикаментозную терапию, у пациентов с АСБ и с осложненным течением АСБ.
Заключение. Пациенты с заболеваниями сердечно-сосудистой системы и разной степенью выраженности процессов атерогенеза имеют целый ряд характерных особенностей клинического, пищевого и метаболического статуса, что необходимо учитывать в тактике их лечения.








Введение
В настоящее время известны следующие основные алиментарные предикторы высокого сердечно-сосудистого риска: избыточная калорийность рациона, повышенное потребление насыщенных жирных кислот, пищевого холестерина, моно- и дисахаридов, недостаточное потребление полиненасыщенных жирных кислот, соотношение потребления насыщенных и полиненасыщенных жирных кислот (НЖК/ПНЖК) более 1:4; дефицит в рационе эссенциальных омега-3- и омега-6-ПНЖК, фосфолипидов, естественных антиоксидантов, биофлавоноидов, пищевых волокон; гиповитаминоз витаминов группы В и нарушения обмена гомоцистеина [1–4].
Вместе с тем остается неясным, почему у одних больных под воздействием атерогенных пищевых факторов атеросклеротические процессы протекают значительно быстрее, чем у других, находящихся в приблизительно таких же условиях. Можно полагать, что «патогенность» алиментарного воздействия зависит не столько от атерогенности рациона, сколько от несбалансированности поступления и потребности организма в тех или иных нутриентах. Например, избыточное содержание НЖК в рационе наиболее быстро приводит к накоплению их в организме при снижении скорости окисления жиров, а ожирение чаще развивается у лиц со сниженными энерготратами [5–8]. Поэтому в основе оценки алиментарных факторов сердечно-сосудистого риска должны лежать исследования действительных потребностей больных в тех или иных нутриентах, то есть нутриметаболомные исследования.
Другим важным аспектом влияния пищевого фактора на скорость прогрессирования атеросклеротической болезни (АСБ) является равновесие поступления атерогенных и антиатерогенных компонентов пищи [9–13]. Смещение этого равновесия приводит к изменению характера воздействия питания от патогенного до лечебного.
Исходя из вышеизложенного, цель данного исследования – изучение особенностей пищевого статуса пациентов с дислипидемией при разной степени выраженности атеросклеротического процесса и тяжести атеросклеротической болезни.
Материал и методы
Исследование проведено в отделении сердечно-сосудистой патологии и диетотерапии ФГБУН «ФИЦ питания и биотехнологии». Методом прямой выборки в него было отобрано 956 пациентов с заболеваниями сердечно-сосудистой системы. В соответствии с программой GCP было получено информированное согласие каждого пациента на участие в исследовании и одобрение Комитета по этике ФГБУН «ФИЦ питания и биотехнологии».
На основании анамнестических данных и результатов клинического обследования, с целью изучения особенностей пищевого статуса лиц с разной выраженностью атеросклеротического процесса, пациенты были поделены на четыре группы (табл. 1):
- без атеросклероза (АС);
- с наличием АС, но без клинических проявлений;
- с развитием АСБ в виде стабильной ишемической болезни сердца по типу стенокардии напряжения;
- с осложненным течением АСБ в виде перенесенного в анамнезе острого инфаркта миокарда (ОИМ) и/или острого нарушения мозгового кровообращения (ОНМК).
Как видно из табл. 1, среди всех включенных в исследование пациентов у 365 (38,2%) человек не было атеросклеротического процесса; у 198 (20,7%) не было клинических проявлений АС, но имелись признаки атеросклеротического процесса, диагностированные с помощью инструментальных методов: ультразвуковой допплерографии (УЗДГ) магистральных артерий головы (МАГ) и брахиоцефальных артерий (БЦА), эхокардиографии (ЭхоКГ) и других; 278 (29,1%) человек – с АСБ и ее клиническими проявлениями в виде стенокардии напряжения I–III функционального класса; 115 (12%) человек – с клиническими осложнениями АСБ в виде ОИМ и/или ОНМК в анамнезе и/или наличием в анамнезе реконструктивных операций по восстановлению коронарного кровотока (стентирования, аортокоронарного шунтирования, маммарокоронарного шунтирования).
Были зафиксированы статистически значимые (p < 0,0001) различия по возрасту между исследуемыми группами больных, со значительно большим возрастом у пациентов с осложненным течением АСБ, АСБ и АС относительно пациентов без АС: 61,30 ± 9,80; 61,56 ± 8,78; 52,51 ± 11,81 года против 50,73 ± 11,01 года.
Изучение гендерного соотношения показало примерно равную долю лиц мужского и женского пола в группах разной степени выраженности атеросклеротического процесса и его клинических проявлений.
Согласно протоколу исследования, у всех пациентов был проведен анализ фактического питания в домашних условиях.
Изучение клинического статуса пациентов включало в себя подробный опрос с разбором их жалоб и анамнеза заболевания, а также факторов риска развития заболеваний сердечно-сосудистой системы (ССС), тщательный клинический осмотр с измерением величины артериального давления (АД), подсчетом частоты сердечных сокращений (ЧСС) и определением характера пульса; инструментальное обследование функциональной активности ССС и выраженности АСБ (электрокардиография (ЭКГ), ЭхоКГ, суточное мониторирование (СМ) АД, СМ ЭКГ по Холтеру, УЗДГ МАГ и БЦА, исследование общего периферического сопротивления сосудов).
Клинико-инструментальная диагностика параметров пищевого статуса заключалась в проведении антропометрического обследования, исследовании компонентного состава тела, параметров энергетического обмена и обмена макронутриентов (белков, жиров и углеводов).
Антропометрические методы включали в себя измерение массы тела, роста, окружности талии (ОТ) и бедер (ОБ), окружностей различных частей тела, расчет ряда индексов и соотношений.
Индекс массы тела (ИМТ) рассчитывался по формуле Кетле:
ИМТ = масса тела (кг) / рост (м2).
Для классификации ожирения использованы критерии Всемирной организации здравоохранения: ИМТ < 18,5 кг/м2 – недостаточная масса тела, 18,5–24,9 кг/м2 – нормальная масса тела, 25–29,9 кг/м2 – избыточная масса тела, ≥ 30 кг/м2 – ожирение (30–34,9 кг/м2 – ожирение I степени, 35–39,9 кг/м2 – ожирение II степени, 40 кг/м2 и более – ожирение III степени).
Оценку фактического питания больных в домашних условиях проводили частотным методом с использованием компьютерной программы «Анализ состояния питания человека», разработанной НИИ питания РАМН [10]. Анализировались энергетическая ценность рациона, уровень потребления макронутриентов, холестерина, НЖК, мононенасыщенных ЖК, ПНЖК омега-3 и омега-6, добавленного сахара и крахмала, пищевых волокон, витаминов и минеральных веществ. Полученные результаты сопоставлялись с нормативными параметрами.
Исследование энергетического обмена проводили методом непрямой калориметрии с использованием метаболографа CORTEX Biophysik MetaMax® 3B portable CPX system (Германия), данные обрабатывались при помощи программного обеспечения CORTEX Biophysik MetaSoft® CPX testing software (Германия). Применяли следующий перечень показателей, характеризующих индивидуальные особенности метаболизма основных пищевых веществ и энергии:
- СЭП – скорость энерготрат в покое, ккал/сут;
- СОБ – скорость окисления белка (по скорости экскреции мочевины), г/сут;
- СОЖ – скорость окисления жира (КОЖ × НЭП), г/сут, где КОЖ – коэффициент окисления жира, НЭП – величина небелкового основного обмена;
- СОУ – скорость окисления углеводов (КОУ × НЭП), г/сут, где КОУ – коэффициент окисления углеводов.
Путем сопоставления полученных результатов, демонстрирующих фактическое потребление пищевых веществ и энергии, с результатами исследования энергетического обмена (ЭО), демонстрирующими истинные потребности в энергии и макронутриентах, произведен расчет их дельты потребления, характеризующей физиологичность питания пациентов.
Так, дельта потребления энергии рассчитывалась по формуле:

Исследование биологических маркеров пищевого статуса включало в себя подробное лабораторное обследование параметров липидного, углеводного, белкового обмена, параметров системы перекисного окисления липидов и антиоксидантной защиты, витаминно-минерального и гормонального статусов.
Статистическую обработку результатов исследований проводили согласно общепринятым методам с использованием пакетов прикладных программ Statistica 10 и SAS JMP 11. При анализе основных характеристик пациентов, после проверки распределения на нормальность с учетом критерия Шапиро – Уилка, использовали параметрические критерии, данные представляли как среднее значение и стандартное отклонение (M ± SD). Достоверность различий между исследуемыми группами определяли с помощью t-критерия Стьюдента. Статистически значимыми считали отличия, соответствующие р < 0,05.
Результаты
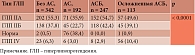
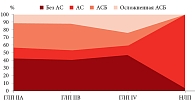
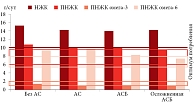
С целью выявления взаимосвязи между типом нарушения липидного обмена и выраженностью АС был произведен соответствующий расчет. Обращает на себя внимание существенно большее количество пациентов с АСБ и ее осложненным течением в группах пациентов с гиперлипопротеидемией (ГЛП) IIА и IIБ типов. Полученные данные наглядно представлены в табл. 2 и на рис. 1.
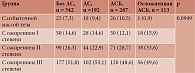
Выявлено во всех исследуемых группах (примерно в равной мере) доминирование лиц с выраженным ожирением II–III степени. Не зафиксировано статистически значимой разницы данного параметра между группами (p = 0,0949).
У значительного числа включенных в исследование пациентов диагностировано нарушение ЭО (в виде избыточной массы тела или ожирения I–III степени), поэтому произведен анализ наличия нарушений ЭО среди пациентов с разной степенью выраженности АСБ. Полученные данные представлены в табл. 3. Во всех группах примерно в равной мере отмечено доминирование лиц с выраженным ожирением (II–III степени). Статистической значимости по данному параметру между группами не зафиксировано (p = 0,0949).
При сравнительном анализе физикальных данных между группами больных (табл. 4) выявлены статистически значимые различия по всем изучаемым показателям: уровню систолического АД (САД), p = 0,0010; диастолического АД (ДАД), p = 0,0153; величине ЧСС (p = 0,0006); результатам теста шестиминутной ходьбы (p = 0,0125).
При этом наибольшее значение САД и ДАД и наименьшая толерантность к физической нагрузке (по результатам теста шестиминутной ходьбы) отмечены у пациентов в группе АСБ.
Анализ результатов антропометрии и компонентного состава тела представлен в табл. 5. Полученные данные позволили выявить статистически значимые различия между группами практически по всем изучаемым параметрам антропометрии.
Наибольшие значения массы тела, ИМТ, ОТ и индекса формы тела зафиксированы у пациентов в группах с АС и осложненным течением АСБ. Таким образом, согласно полученным данным, не продемонстрирована четкая прямая связь между тяжестью АСБ и выраженностью изменений параметров антропометрии. Однако это позволяет рассуждать о некоторых особенностях компонентного состава тела больных исследуемых групп.
Анализ результатов исследования параметров ЭО представлен в табл. 6.
Выявлены статистически значимые различия между группами по СОУ (p = 0,0182) и СОЖ (p = 0,0429). Для большей наглядности полученные данные представлены на рис. 2.
Обращает на себя внимание существенное отличие в окислении жиров (повышение) и углеводов (снижение) у пациентов в группе с осложненным течением АСБ. На основании чего можно сделать вывод о более низкой потребности таких людей в углеводах и более высокой потребности в жирах.
При оценке результатов фактического питания также отмечены статистически значимые различия между группами практически по всем изучаемым показателям (табл. 7).
Наибольшие суточная калорийность рациона питания и потребление макронутриентов выявлены в группе пациентов без АС. Однако у пациентов с осложненным течением АСБ отмечено большее потребление холестерина и пищевых волокон.
Для определения полноценности фактического питания пациентов было рассчитано среднесуточное процентное содержание в нем основных нутриентов и сравнение полученных значений с оптимумом потребления. Полученные данные представлены на рис. 3, 4.
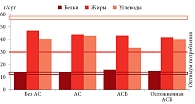
Во всех группах больных зафиксировано оптимальное и субоптимальное потребление белка, существенное превышение норматива потребления жиров и крайне недостаточное потребление углеводов.
По данным анализа жирнокислотного состава рациона, во всех группах зафиксировано существенное превышение оптимума потребления НЖК, оптимальное и субоптимальное потребление ПНЖК и ПНЖК омега-3. У пациентов первой (без АС) и второй (с АС) групп зафиксировано превышение оптимума потребления ПНЖК омега-6.
На основании полученных данных можно сделать вывод о наименее оптимальном характере питания в группе пациентов без АС и о наиболее оптимальном – в группе с осложненным течением АСБ. Что, вероятнее всего, связано с лечением и попытками рационализации питания этих пациентов.
При сравнении фактического потребления макронутриентов (белков, жиров и углеводов) и энергии с истинными потребностями пациентов в них показано, что во всех исследуемых группах больных истинный профиль питания пациентов носит нерациональный характер (рис. 5), с избыточной калорийностью среднесуточного рациона питания и избыточным потреблением макронутриентов. При этом наименее функциональный характер питания отмечен у пациентов первой группы (без АС), особенно относительно потребления энергии и жиров.
Наиболее функциональный характер питания выявлен у пациентов с осложненным течением АСБ.
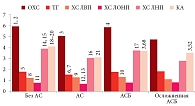
При сравнительном анализе параметров биохимического анализа крови выявлены статистически значимые различия между группами. Также отмечено превышение целевых значений параметров во всех группах (табл. 8).
В частности, уровень ХС ЛНП у пациентов без АС составил в среднем 3,89 ± 1,05 ммоль/л, у пациентов с АС – 3,05 ± 0,94 ммоль/л, с АСБ – 3,72 ± 1,13 ммоль/л и у пациентов с осложненным течением АСБ – 2,81 ± 1,09 ммоль/л, что не соответствует необходимым целевым значениям для данных категорий больных – 3,0; 2,6; 1,8 и 1,4 ммоль/л соответственно.
Наглядно полученные данные параметров липидограммы представлены на рис. 6.
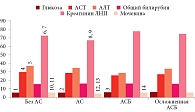
На рисунке 7 представлен сравнительный анализ прочих параметров биохимического анализа крови между группами. Обращает на себя внимание несколько более высокий уровень всех параметров у пациентов первой группы (без АС). Следует заметить, что представленные на данном рисунке параметры во всех группах больных в среднем находятся в пределах нормальных значений.
Заключение
Резюмируя полученные результаты, можно заключить, что пищевой статус пациентов с нарушением липидного обмена при разной степени выраженности атеросклероза и атеросклеротической болезни имеет ряд отличий:
- существенно больший возраст пациентов с верифицированной атеросклеротической болезнью и ее осложненным течением;
- наличие прямой взаимосвязи между выраженностью атеросклеротического процесса и типом нарушения липидного обмена, в частности, существенно большее количество пациентов с атеросклеротической болезнью и ее осложненным течением в группах пациентов с гЛП IIА и IIБ типов;
- отсутствие прямой взаимосвязи между выраженностью атеросклеротического процесса, параметрами антропометрии и состава тела;
- существенное снижение скорости окисления углеводов и повышение скорости окисления жиров у пациентов с осложненным течением атеросклеротической болезни;
- избыточная калорийность суточного рациона питания с наибольшими значениями потребления макронутриентов в группе пациентов без атеросклероза и наибольшими значениями потребления холестерина и пищевых волокон у пациентов с осложненным течением атеросклеротической болезни;
- существенное превышение оптимума потребления насыщенных жиров, оптимальное и субоптимальное потребление суммы ПНЖК и ПНЖК омега-3; у пациентов без АС и с умеренно развитым АС (без клинических проявлений и осложнений) – превышение оптимума потребления ПНЖК омега-6;
- наименее функциональный характер питания (по дельте потребления энергии и макронутриентов) – у пациентов без АС, а наиболее функциональный характер питания – у пациентов с осложненным течением АСБ;
- отсутствие достижения целевых параметров липидограммы, несмотря на обязательную медикаментозную терапию, у пациентов с АСБ и при ее осложненном течении.
Таким образом, пациенты с заболеваниями сердечно-сосудистой системы и разной степенью выраженности процессов атерогенеза имеют целый ряд характерных особенностей клинического, пищевого и метаболического статуса, что необходимо учитывать в тактике их лечения.
Конфликт интересов. Автор заявляет об отсутствии возможных конфликтов интересов.
Благодарность. Автор благодарит за помощь в подготовке материала для статьи ведущего научного сотрудника ФГБУН «ФИЦ питания и биотехнологии», д.м.н., профессора Погожеву А.В.
Финансирование. Публикация подготовлена в рамках выполнения фундаментальной научно-исследовательской работы ФГБУН «ФИЦ питания и биотехнологии».
S.A. Derbeneva, PhD
Federal Research Centre for Nutrition, Biotechnology and Food Safety, Moscow
Contact person: Svetlana A. Derbeneva, sderbeneva@yandex.ru
Aim. To study the characteristics of the nutritional status of patients with dyslipidemia with varying degrees of severity of the atherosclerotic process (AP) and the severity of atherosclerotic disease (ASD).
Material and methods. A study of nutritional status was conducted at home through clinical and instrumental diagnostics in 956 patients with dyslipidemia, divided into four groups based on the severity of atherosclerosis.
Results. As a result of an extensive clinical and instrumental examination of 956 patients with diseases of the cardiovascular system, it was established: a significantly older age of patients with verified ASD and its complicated course; the presence of a direct relationship between the severity of the AP and the type of lipid metabolism disorder; lack of direct relationship between the severity of the AP, anthropometric parameters and body composition; a significant reduction in the rate of oxidation of carbohydrates (ROC) and an increase in the rate of oxidation of fats (ROF) in patients with complicated ASP, relative to patients of the other three groups; excess calorie content of the daily diet and macronutrient consumption, with the highest values in the group of patients without AS, and the highest values of cholesterol and dietary fiber consumption in patients with complicated ASD; significant excess of the optimum consumption of saturated fats, optimal and suboptimal consumption of the sum of polyunsaturated fatty acids (PUFA) and omega-3 PUFA. In patients without atherosclerosis (AS) and moderately developed AS (without clinical manifestations and complications) – excess of the optimum consumption of omega-6 PUFA; the least functional nature of nutrition is in patients without AS, and the most functional nature of nutrition is in patients with complicated course of ASD; failure to achieve target lipid profile parameters despite mandatory drug therapy in patients with ASD and its complicated course.
Conclusion. Patients with diseases of the cardiovascular system and with varying degrees of severity of atherogenesis processes have a number of characteristic features of their clinical, nutritional and metabolic status, which must be taken into account in their treatment tactics.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.