Тяжелый алкогольный гепатит у больных алкогольным циррозом печени
- Аннотация
- Статья
- Ссылки
- English

Введение
Алкогольная болезнь печени (АБП) является серьезной клинической проблемой, поскольку печень – один из основных органов-мишеней, поражаемых при злоупотреблении алкоголем. Заболеваемость и летальность вследствие алкогольных поражений печени остаются на высоком уровне в течение многих лет не только в России, но и за рубежом [1, 2]. Распространенность циррозов печени (ЦП) алкогольной этиологии среди всех форм ЦП оценить так же трудно, как и дифференцировать смертность от алкогольного и неалкогольного цирроза печени. Как правило, врач, устанавливающий причину летального исхода, не упоминает об алкоголе в свидетельстве о смерти [3]. Именно поэтому необходимы дальнейшие крупные эпидемиологические исследования распространенности АБП в популяции.
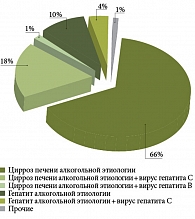
По данным отделения гепатологии Центрального научно-исследовательского института гастроэнтерологии Московского клинического научно-практического центра (ЦНИИГ МКНЦ) Департамента здравоохранения г. Москвы, из 953 больных, находившихся на стационарном лечении, у 584 (61%) пациентов диагностированы различные формы АБП, причем у 385 (66%) из них ЦП алкогольной этиологии. Кроме того, у 105 (17,9%) пациентов отмечался сочетанный вирусно-алкогольный генез ЦП (рис. 1 и 2).
Одним из основных терапевтических мероприятий в лечении алкогольного ЦП и залогом повышения выживаемости данной категории пациентов является соблюдение ими режима полного отказа от алкоголя, что с учетом современных подходов требует координированных усилий гепатологов, гастроэнтерологов, врачей общей практики, с одной стороны, и наркологов – с другой. Если пациент не способен отказаться от алкоголя, с целью фармакокоррекции данного состояния врач может выбрать один из трех лекарственных препаратов с доказанной эффективностью – дисульфирам, налтрексон и акампросат. Последний в нашей стране не зарегистрирован. Пациенту рекомендуется предварительно пройти детоксикацию. Указанные препараты используются в комбинации с психосоциальной терапией для предотвращения рецидивов, то есть для сохранения полной трезвости. Однако в реальной клинической практике добиться стойкой абстиненции удается далеко не всегда. К тому же, как показывает практика, рецидив алкоголизации в течение первого года развивается в 67–81% случаев [4].
В то же время ряд экспертов указывают, что не все пациенты, принимающие алкоголь, настроены на полное воздержание от его употребления. Показано, что среди пациентов, страдающих хроническим алкоголизмом, 44–46% способны сократить употребление алкоголя до умеренного, но не готовы полностью отказаться от него [5, 6].
В настоящее время доказано, что ущерб от алкоголя (низкий, средний, высокий, чрезвычайно высокий) зависит от принимаемой суточной дозы алкоголя (Международное руководство Всемирной организации здравоохранения по мониторингу употребления алкоголя и связанного ущерба, 2000).
Данные факты послужили теоретической основой для смены парадигмы терапии алкогольной зависимости: вместо подхода, предполагающего полное воздержание от алкоголя, активно внедряется концепция уменьшения его употребления как цели терапевтического воздействия. В связи с этим одним из перспективных направлений считаются профилактические мероприятия по снижению алкогольной зависимости. В Европе внедряется в практику врачей разных специальностей инновационный подход, предусматривающий постепенное сокращение употребления алкогольных напитков при активном самоконтроле пациента. Это предполагает применение фармакоагентов, среди которых достаточно хорошей доказательной базой обладает налмефен (Селинкро) – антагонист мю- и дельта- и парциальный агонист каппа-опиоидных рецепторов. Эффективность и безопасность налмефена продемонстрирована в трех пилотных исследованиях почти у 2000 пациентов из 19 стран Европы [7–9]. Показано, что данный подход способен привести к сокращению употребления алкоголя на 60% после шести месяцев терапии. Внедрение в практику российских врачей такого подхода может значительно улучшить общую ситуацию.
В последнее время помимо различных фармакологических агентов, направленных на уменьшение степени алкогольной зависимости, в клинической практике рекомендуется применять так называемые краткосрочные вмешательства [10], проводимые в форме мотивационного интервью. Цель вмешательств – в доступной форме повысить осведомленность пациента о потенциальных проблемах и последствиях употребления алкоголя. Тем не менее, если пациент с ЦП возобновляет и продолжает прием алкоголя, наиболее вероятным представляется развитие у него алкогольного гепатита.
Общие положения
В отечественной литературе традиционно принято выделять острую и хроническую форму алкогольного гепатита. Однако в последних рекомендациях Европейской ассоциации по изучению печени (European Association for the Study of the Liver – EASL), принятых в 2012 г., применение термина «острый» считается нецелесообразным, поскольку алкогольный гепатит представляет собой обострение хронической АБП и обычно характеризуется длительным течением.
С современных позиций для определения лечебной тактики важно лишь выделение двух форм данного заболевания – тяжелой и нетяжелой. В нашем центре мы используем формулировку «алкогольный гепатит тяжелого течения». Группа тяжелого алкогольного гепатита характеризуется высоким риском ранней летальности (в течение одного-двух месяцев после госпитализации) и требует более активной терапевтической тактики.
Диагностика
Для оценки степени тяжести алкогольного гепатита сегодня используются прогностические шкалы или индексы. Дискриминантная функция Мэддрея (The modified Maddrey's discriminant function – MDF) – это индекс, который используется в первую очередь. При тяжелых формах алкогольного гепатита его значение превышает 32. Без лечения выживаемость в течение месяца у больных с указанным значением индекса составляет от 50 до 65% [11, 12].
Кроме того, используются шкалы MELD (Model for End-stage Liver Disease – модель конечной стадии заболевания печени), GAHS (Glasgow Alcoholic Hepatitis Score – шкала алкогольного гепатита Глазго), ABIC (от Age, Bilirubin, INR, Creatinin – возраст, билирубин (общий), International Normalized Ratio (международное нормализованное отношение – МНО), креатинин).
О тяжелой форме алкогольного гепатита свидетельствуют показатели прогностических индексов:
-
MDF > 32;
-
MELD > 18;
-
GAHS > 9;
-
ABIC > 9,0.
Кроме того, к пациентам с тяжелой формой относятся больные с печеночной энцефалопатией.
Повышение индекса MELD на 2 балла и более за первую неделю – предиктор летальности в данную госпитализацию [13].
К типичным клинико-лабораторным признакам алкогольного гепатита можно отнести:
-
длительный алкогольный анамнез, имевшиеся ранее эпизоды желтухи;
-
жалобы на тошноту, снижение аппетита, повышение температуры тела, слабость;
-
желтуху различной степени выраженности, значительное увеличение печени, иногда болезненность при ее пальпации (клиническая картина);
-
уровень общего билирубина > 80 мкмоль/л, повышение активности аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), гамма-глутамилтранспептидазы. Уровень трансаминаз обычно не более 300 МЕ/л, АСТ/АЛТ – более 2, повышен уровень МНО (биохимический анализ крови);
-
абсолютное число нейтрофилов > 7700 клеток/мкл, макроцитоз эритроцитов (общий анализ крови).
При развитии у больного алкогольного гепатита на фоне ЦП отмечаются:
-
повышенный риск развития инфекционных осложнений;
-
более частые нарушения трофологического статуса тяжелой степени;
-
более частое развитие острой почечной недостаточности, наиболее частые причины которой гепаторенальный синдром типа I и острый канальцевый некроз;
-
наличие печеночной энцефалопатии, ассоциированной с неблагоприятным прогнозом;
-
при продолжении употребления алкоголя смертность в течение года – 30%, в течение пяти лет – 60% [14].
Клиническое наблюдение
Пациент К. 30 лет поступил в отделение хронических заболеваний печени ЦНИИГ МКНЦ в мае 2014 г. с жалобами на периодический дискомфорт в правом подреберье, увеличение в объеме живота, пожелтение кожи, общую слабость.
В анамнезе: около десяти лет злоупотребляет алкоголем (количество не уточняет). В январе – феврале 2014 г. ежедневно употреблял крепкий алкоголь (около 200 мл в день). В начале марта 2014 г. появилась иктеричность склер, впоследствии – желтушность кожи. С 10 по 14 марта 2014 г. обследовался в клинической инфекционной больнице № 1 г. Москвы: данных о вирусном генезе заболевания не получено, больному установлен диагноз «хронический гепатит алиментарной этиологии в стадии обострения, среднетяжелое течение». Для дальнейшего обследования и лечения переведен в ГКБ № 67 г. Москвы. На основании результатов обследования диагностирован цирроз печени токсического генеза, активный, в стадии субкомпенсации. Печеночно-клеточная недостаточность. Портальная гипертензия. Токсическая полиневропатия, энцефалопатия, хронический гастрит, хронический панкреатит, формирующиеся кисты поджелудочной железы. Выписан с некоторым улучшением: уменьшились желтуха, слабость. После выписки продолжал прием омепразола, Гептора (800 мг/сут перорально), фуросемида (40 мг два раза в неделю), верошпирона (50 мг/сут), креона, сорбифера.
Поступил в МКНЦ на плановое обследование и лечение.
Данные физикального обследования при поступлении: общее состояние средней степени тяжести. Телосложение астеническое. Питание пониженное (индекс массы тела – 18,1 кг/м2), атрофия мышц плечевого пояса. Кожа и склеры иктеричные, множественные сосудистые телеангиоэктазии на коже груди и верхних конечностей. Легкая пастозность голеней и стоп. При аускультации дыхание везикулярное, частота дыхательных движений – 14 в минуту. Тоны сердца приглушены, 1 тон на верхушке ослаблен, шумов нет, ритм правильный, частота сердечных сокращений – 80 в минуту, артериальное давление – 120/60 мм рт. ст. на обеих руках. Язык влажный, обложен у корня белым налетом. Живот в объеме умеренно увеличен, при поверхностной пальпации мягкий, несколько вздут, безболезненный. Печень выступает на 20 см за край реберной дуги по правой среднеключичной линии, край закруглен, плотный, безболезненный. Селезенка выступает за край реберной дуги на 3 см. Стул – ежедневно, полуоформлен, без патологических примесей. Диурез в норме.
Результаты лабораторно-инструментального обследования. Общий анализ крови: признаки гиперхромной макроцитарной анемии легкой степени (гемоглобин – 99 г/л), латентной тромбоцитопении (тромбоциты – 121 000/мкл), легкой лейкопении (3,6 тыс/мкл). Общий анализ мочи: уробилиноген – 34 мкмоль/л, билирубин – более 170 мкмоль/л, остальные показатели без особенностей.
Биохимический анализ крови: общий билирубин – 533 мкмоль/л, прямой – 235 мкмоль/л, АЛТ – 78 Е/л, АСТ – 452 Е/л, щелочная фосфатаза – 403 Е/л, умеренно выраженный синдром гепатодепрессии (протромбин – 63%, альбумин – 31,2 г/л), умеренно выраженные электролитные расстройства (гипокалиемия, гипокальциемия, гипонатриемия, гипомагниемия).
Серологических маркеров вирусных гепатитов В и С не обнаружено.
Ультразвуковое исследование брюшной полости: диффузные изменения печени, поджелудочной железы, признаки портальной гипертензии, небольшого асцита.
Эзофагогастродуоденоскопия: признаки гастростаза, портальной гастропатии.
Диагностический лапароцентез из-за малого количества асцитической жидкости не выполняли.
У больного диагностирован цирроз печени алкогольной этиологии, класс С, 11 баллов по шкале Чайлда – Пью, 21 балл по шкале MELD. Алкогольный гепатит тяжелого течения. Портальная гипертензия: расширение воротной и селезеночной вен, спленомегалия. Гиперспленизм (латентная тромбоцитопения, лейкопения). Асцит 1-й степени. Энцефалопатия смешанного генеза. Хронический панкреатит, стихающее обострение. Хронический гастрит, нестойкая ремиссия.
В силу наличия признаков алкогольного гепатита тяжелого течения и отсутствия противопоказаний больному был назначен преднизолон в дозе 40 мг/сут (перорально). Проводилась патогенетическая терапия: внутривенно инфузии электролитов. Больной получал витамины группы В, препараты урсодезоксихолевой кислоты (750 мг/сут), антагонисты альдостерона, петлевые диуретики, полиферментные препараты, блокаторы протонной помпы, фторхинолоны (перорально). Через семь дней после начала терапии преднизолоном уровень общего билирубина снизился с исходных 533 до 440 мкмоль/л, индекс Lille составил 0,096. Было принято решение о продолжении терапии преднизолоном.
Пациента выписали на 26-е сутки на амбулаторное лечение со значительным клинико-лабораторным улучшением. Достигнут значительный регресс синдрома холестаза (при выписке уровень общего билирубина составил 150 мкмоль/л).
Лечение тяжелых форм алкогольного гепатита
Современные подходы к лечению АБП подразумевают несколько основных направлений.
1. Полное прекращение употребления алкоголя. Как уже отмечалось, вместо подхода, предполагающего полное воздержание от алкоголя, активно внедряется концепция уменьшения его потребления как цели терапевтического воздействия. Однако при тяжелых формах поражения печени речь может идти только о полном отказе от алкоголя.
2. Обеспечение сбалансированной полноценной диеты: суточный калораж – 2500–2800 ккал (35–40 ккал/кг), содержание белка – 1,5 г/кг массы тела. Если обеспечить адекватный суточный рацион не представляется возможным (пациент не может или не хочет питаться), следует решить вопрос о нутритивной поддержке с помощью энтерального, парентерального или смешанного питания.
3. Патогенетическая терапия (глюкокортикостероиды (ГКС), антицитокиновые препараты).
4. Симптоматическая терапия, направленная на коррекцию трофологического статуса (белковых, электролитных нарушений), неврологических расстройств и изменений в психоэмоциональной сфере (чаще в рамках абстинентного синдрома), кардиальной дисфункции, лечение сопутствующей патологии (панкреатит, гастропатии). Учитывая риск развития энцефалопатии Вернике и наличие полиневропатии, рекомендуется применять витамины группы В.
5. Профилактика и лечение осложнений ЦП (асцит, гепаторенальный синдром, спонтанный бактериальный перитонит и др.) [15].
При поступлении больных в стационар, а также в ходе лечения необходим повторный мониторинг на наличие инфекционных осложнений (прежде всего спонтанного бактериального перитонита, пневмонии, уроинфекции), поскольку при поступлении около 25% больных имеют признаки различных инфекционных осложнений [16]. Необходимо помнить, что лейкоцитоз и лихорадка при алкогольном гепатите могут быть не только маркерами бактериальной инфекции, но и показателями его высокой активности. Поэтому при наличии длительной лихорадки целесообразно регулярно проводить исследования крови, мочи, асцитической жидкости, повторные посевы крови на стерильность, прокальцитониновый тест.
Вместе с тем даже в отсутствие четких данных о наличии инфекции при алкогольном гепатите тяжелого течения антибактериальная терапия может быть назначена с профилактической целью. При этом правила назначения антибиотиков такие же, как при ЦП и его осложнениях. Препаратами выбора являются цефалоспорины третьего поколения, фторхинолоны, назначаемые парентерально. В качестве дополнительного антибактериального средства для деконтаминации кишечника используется рифаксимин.
6. Трансплантация печени на стадии декомпенсированного ЦП. К сожалению, в России она пока малодоступна. В то же время вопрос о трансплантации печени при алкогольном гепатите неоднозначен как с медицинской, так и с этической точки зрения. Учитывая, что длительность воздержания от алкоголя до трансплантации печени позволяет прогнозировать, сможет ли пациент отказаться от алкоголя после операции, многие трансплантационные центры требуют от пациентов воздерживаться от алкоголя не менее шести месяцев, прежде чем решится вопрос о проведении трансплантации печени. Тем не менее метаанализ 32 исследований показал, что шестимесячное воздержание перед трансплантацией печени не является абсолютным предиктором отсутствия рецидивов после нее. Более сильными предикторами выступают мотивация пациента, социальная поддержка и наличие сопутствующих психических расстройств [17]. Показано, что рецидивы после трансплантации печени отмечаются в 60–70% случаев, тогда как избыточное употребление алкоголя (две порции в день) только в 15–20% [18]. Более того, риск отторжения трансплантата или повторного формирования ЦП при избыточном употреблении алкоголя составляет 20%. Иными словами, это менее 5% пациентов, которым выполняется трансплантация печени [19].
Таким образом, при алкоголизме риск рецидива после трансплантации печени будет определяться не только таким показателем, как воздержание от алкоголя в течение шести месяцев. Именно поэтому крайне важно включать больных в социальную программу реабилитации.
Глюкокортикостероиды
ГКС являются основной группой препаратов, используемых при тяжелых формах алкогольного гепатита. В последнем метаанализе Cochrane (2008 г.) указано, что ГКС значительно снижали четырехнедельную смертность в ряде исследований с участием больных с дискриминантной функцией (MDF > 32) или печеночной энцефалопатией [20]. Механизм действия ГКС заключается в подавлении гиперактивного иммунного ответа, цитокин-индуцированного воспаления печени. Поэтому при наличии признаков тяжелого алкогольного гепатита (MDF > 32, МELD > 18, GAHS > 9, ABIC > 9,0) и при отсутствии противопоказаний должны быть назначены ГКС. Рекомендуемые дозы: 40 мг/сут в расчете на преднизолон перорально в течение четырех недель, далее – постепенное снижение дозы с полной отменой препарата в течение двух недель.
Критерием эффективности данной терапии является индекс Lille: при его значении < 0,45 через неделю терапии применение ГКС считается эффективным (то есть на ГКС-терапию есть ответ), что позволяет продолжать ее; при значении > 0,45 рекомендовано прекращение терапии (отсутствие ответа на ГКС). В последнем случае у пациента плохой прогноз, что требует применения альтернативных методов терапии, и/или методов экстракорпоральной детоксикации (например, альбуминовый диализ или МАРС (молекулярная адсорбирующая рециркулирующая система)), и/или консультации трансплантолога для решения вопроса о трансплантации печени.
Противопоказания к назначению ГКС:
-
гастроинтестинальные кровотечения (за последние две недели);
-
наличие текущих инфекционных осложнений, в том числе сепсиса (однако после адекватной антибактериальной терапии ГКС могут быть вновь рассмотрены в качестве препарата выбора);
-
острый панкреатит;
-
острая почечная недостаточность;
-
неконтролируемая артериальная гипертензия;
-
декомпенсированный сахарный диабет.
Обратите внимание: в ряде сообщений указано на повышение ранней смертности на фоне применения ГКС при индексе Мэддрея > 54 [21].
Пентоксифиллин
При отсутствии эффекта от ГКС (индекс Lille от 0,45 до 0,56, отсутствие значимого снижения уровня общего билирубина) или наличии противопоказаний к ним в настоящее время в рекомендациях EASL по лечению АБП предлагается использовать пентоксифиллин. Механизм его действия заключается в угнетении фосфодиэстеразы и накоплении циклического аденозинмонофосфата, а также в реализации антицитокинового эффекта (анти-ФНО (фактор некроза опухоли)). Так, у больных с тяжелыми формами алкогольного гепатита при применении пентоксифиллина было выявлено увеличение шестимесячной выживаемости по сравнению с группой плацебо, что было связано со значительным снижением частоты развития гепаторенального синдрома [22]. Дозы пентоксифиллина: по 400 мг три раза в день внутрь в течение четырех недель.
Наиболее частые побочные эффекты на фоне приема пентоксифиллина – тошнота и рвота. Отметим, что были предприняты попытки комбинировать ГКС и пентоксифиллин. Однако эта комбинация не увеличивает выживаемость больных при алкогольном гепатите.
Адеметионин
Препаратами выбора при алкогольном гепатите легкого и среднетяжелого течения являются метаболические препараты, в частности адеметионин. Как известно, адеметионин восстанавливает запасы внутриклеточного глутатиона и структуру биомембран, участвует в регенерации печеночной паренхимы, а также подавляет избыточную продукцию провоспалительных цитокинов и оксида азота. Адеметионин назначают парентерально или перорально в средней дозе 1600 мг/сут в течение трех месяцев и более, длительность курса определяют индивидуально.
Считается, что адеметионин ускоряет нормализацию биохимических показателей и регресс патологических изменений печени при стеатозе, алкогольном гепатите и компенсированном алкогольном ЦП. Так, J. Mato показал, что пероральное применение адеметионина в дозе 1200 мг/сут на протяжении двух лет приводило к достоверному снижению летальности и потребности в трансплантации печени по сравнению с группой плацебо у больных алкогольным ЦП класса А и В по шкале Чайлда – Пью – 12 и 29% соответственно. При этом количество пациентов, прекративших и продолживших употреблять алкоголь, в обеих группах было сопоставимо [23].
Вместе с тем в рекомендациях EASL «Диагностика и лечение алкогольной болезни печени» (2012) указано на необходимость дальнейшего изучения эффективности адеметионина у больных ЦП.
N-ацетилцистеин
В последние годы представлены данные об эффективности применения при алкогольном гепатите тяжелого течения комбинированной терапии ГКС и N-ацетилцистеином, что улучшало показатели выживаемости в течение месяца по сравнению с монотерапией ГКС [24]. Кроме того, на фоне такой терапии реже развивались инфекционные осложнения и гепаторенальный синдром. Однако показатели шестимесячной выживаемости больных между двумя группами достоверно не отличались. Показано, что для определения оптимальной длительности терапии N-ацетилцистеином и изучения стратегии его применения необходимы дальнейшие исследования.
Ингибиторы ФНО-альфа
Имеются данные об изучении эффективности при алкогольном гепатите препаратов антицитокинового ряда (инфликсимаба и этанерцепта), которые первоначально продемонстрировали благоприятный эффект в ряде небольших пилотных исследований у больных с тяжелым алкогольным гепатитом. Однако эти результаты не удалось подтвердить в рандомизированном контролируемом двойном слепом исследовании препарата [25, 26]. При лечении ингибиторами ФНО-альфа были зафиксированы высокий риск инфекционных осложнений и повышение летальности. В настоящее время применение препаратов этой группы не рекомендовано.
Заключение
Развитие тяжелого алкогольного гепатита на фоне цирроза печени сопряжено с риском ранней летальности. Для установления степени тяжести алкогольного гепатита и оценки прогноза целесообразно использовать прогностические индексы (MDF, MELD, GAHS, ABIC). Установление тяжелой степени заболевания требует более активной терапевтической тактики, включающей применение ГКС, адеметионина, рациональное антибактериальное лечение, проведение методов экстракорпоральной детоксикации, рассмотрение вопроса о трансплантации печени.
A.G. Brezgin1, I.G. Bakulin
Moscow Clinical Research and Practical Center of the Moscow Healthcare Department
Moscow State University of Food Production
Contact person: Igor Gennadyevich Bakulin, igbakulin@yandex.ru
Alcoholic hepatitis associated with alcoholic liver cirrhosis represents one of the main causes of hospitalization
of patients with liver diseases. To choose optimal therapeutic tactics it is necessary to divide this cohort of patients
into two groups – patients with severe alcoholic hepatitis and mild liver injury. It was found that early mortality
(up to 50% within a month) was substantially elevated under severe alcoholic hepatitis. Different diagnostic scales are used to divide patients into these groups (Child-Pugh Index, Maddrey's Discriminant Function (MDF), MELD, GAHS, and ABIC scores). Glucocorticosteroids (GCS) are the drugs of choice used in treatment of patients with severe alcoholic hepatitis. Therapeutic efficacy was assessed one week after the onset of treatment by using Lille score. In case of treatment failure or contraindications for using GCSs, pentoxifylline is applied. Ademetionine is a drug of choice used for treatment of mild alcoholic hepatitis as well as class A and B liver cirrhosis (according to Child-Pugh Index).
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.