Клинические характеристики тяжелого течения инфекции COVID-19 у детей и подростков
- Аннотация
- Статья
- Ссылки
- English
Цель – описать клиническую картину тяжелого течения COVID-19 при наличии ПСВС и без него и выявить возможные отягощающие факторы.
Материал и методы. Проведено полное клиническое и лабораторное обследование детей и подростков с тяжелым течением COVID-19.
Результаты. Из 56 обследованных пациентов ПСВС развился у семи детей младшего возраста. У пациентов с ПСВС регистрировались неблагоприятные преморбидные состояния (иммунодефицит и онкологические заболевания). Длительность и выраженность лихорадки, гипоксемия, артериальная гипотензия, повышенные уровни С-реактивного белка и D-димера чаще отмечались при наличии ПСВС. Все летальные исходы связаны с ПСВС.
Заключение. У детей с лабораторно подтвержденным COVID-19 и ПСВС наблюдалось тяжелое клиническое течение с высокой летальностью. Проведенное исследование подчеркивает важность изучения ПСВС в педиатрии.
Цель – описать клиническую картину тяжелого течения COVID-19 при наличии ПСВС и без него и выявить возможные отягощающие факторы.
Материал и методы. Проведено полное клиническое и лабораторное обследование детей и подростков с тяжелым течением COVID-19.
Результаты. Из 56 обследованных пациентов ПСВС развился у семи детей младшего возраста. У пациентов с ПСВС регистрировались неблагоприятные преморбидные состояния (иммунодефицит и онкологические заболевания). Длительность и выраженность лихорадки, гипоксемия, артериальная гипотензия, повышенные уровни С-реактивного белка и D-димера чаще отмечались при наличии ПСВС. Все летальные исходы связаны с ПСВС.
Заключение. У детей с лабораторно подтвержденным COVID-19 и ПСВС наблюдалось тяжелое клиническое течение с высокой летальностью. Проведенное исследование подчеркивает важность изучения ПСВС в педиатрии.
Актуальность
Коронавирусная болезнь (COVID-19), вызванная коронавирусом тяжелого острого респираторного синдрома 2 (SARS-CoV-2), приобрела характер пандемии. После снижения показателей заболеваемости стали появляться сведения о новых вариантах вируса. Есть все основания считать, что данный коронавирус будет еще долго циркулировать в общей популяции. Заболеваемость в детской популяции существенно ниже, чем во взрослой, хотя число инфицированных детей во много раз превышает число заболевших. Сказанное означает, что дети являются источником семейного заражения взрослых. Вместе с тем в отличие от взрослых с COVID-19 у большинства детей и подростков, инфицированных SARS-CoV-2, заболевание протекает в легкой форме, летальные исходы регистрируются реже [1]. Примерно половина критических случаев COVID-19 в педиатрии связана с детьми грудного возраста. Но клинический спектр детских форм COVID-19 достаточно широк – от бессимптомного до критического состояния. Наиболее частыми симптомами у детей и подростков являются лихорадка и кашель, чуть реже головная боль, боль в горле, миалгия, одышка, тошнота, боль в животе, рвота и диарея. Другие клинические синдромы (почечные, кожные, неврологические, нарушения зрения, обоняния и вкуса) встречаются еще реже.
В лабораторных показателях при COVID-19 типичны лейкопения, лимфопения, повышенные воспалительные маркеры, высокая концентрация D-димеров. Клиническая картина имеет множество общих черт с иными респираторными инфекциями. Диагноз основывается на лабораторных данных. Образцы мазка из носоглотки берут в режиме реального времени. Полимеразная цепная реакция с обратной транскрипцией (ОТ-ПЦР) в реальном времени считается золотым стандартом ранней диагностики инфекции SARS-CoV-2. ОТ-ПЦР обычно выполняется через пять-шесть дней после появления признаков/симптомов. Определение класса и концентрации антител имеет значение для диагностики поздней инфекции, обычно проводится через 14 дней после заражения.
На примере небольших групп описаны случаи течения COVID-19 у детей с предшествующими хроническими заболеваниями (онкологические, иммунодефицит). Особое внимание привлекает полисистемный воспалительный синдром (ПСВС), сопровождающийся наиболее тяжелой клинической картиной. Однако сопоставительных исследований особенностей течения COVID-19 у детей с ПСВС и без него недостаточно.
Цель – описать клиническую картину тяжелого течения COVID-19 при ПСВС и без него и выявить потенциальные отягощающие факторы.
Материал и методы
Проведен анализ тяжелого течения COVID-19 у детей в период с декабря 2021 г. по февраль 2023 г. Состояние, течение и исходы изучены у 56 детей, в том числе у семи с ПСВС и 49 без ПСВС. Диагноз устанавливали на основании результатов клинических исследований и инструментально-лабораторных данных.
Результаты
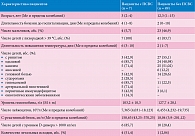
COVID-19 протекал с общим недомоганием, потерей аппетита, гриппоподобным синдромом – повышением температуры, болью в горле, респираторными симптомами, цефалгией, миалгией. Нередко регистрировались абдоминальные симптомы (таблица).
Как видно из таблицы, среди детей с ПСВС были дети младшего возраста с поздней госпитализацией. Последнее могло быть связано с предшествующей патологией, на фоне которой воспалительная активность в дебюте заболевания не проявлялась. У детей этой небольшой группы в периоде госпитализации имели место высокая лихорадка в течение продолжительного периода времени, поражение центральной нервной системы в виде судорожного синдрома, одышка, гипоксемия, снижение концентрации гемоглобина, высокие уровни С-реактивного белка и D-димера. Примечательно, что ПСВС у подавляющего большинства обследованных нами пациентов развился на фоне первичных иммунодефицитов и онкологических заболеваний. В какой-то степени эти данные могут быть обусловлены специализацией клиник, в которых мы наблюдали часть больных. Нарушение обоняния, ощущения вкуса связывают с COVID-19. Отсутствие случаев аносмии в группе больных с ПСВС обусловлено, видимо, младшим возрастом, что не позволило получить сведения о субъективных ощущениях таких пациентов.
Обсуждение
Согласно результатам, наиболее тяжелый вариант COVID-19 наблюдался у детей младшего возраста с ПСВС. Синдром имеет ряд особенностей, может развиваться на очень неблагоприятном фоне с угнетением иммунитета, во многих случаях завершается фатально. Наши данные согласуются с данными литературы о тяжелом поражении нервной системы при ПСВС [2]. Как и в других исследованиях [3], в нашем исследовании ПСВС был связан с высокими уровнями С-реактивного белка и D-димера. Дополнительным отягощающим фактором служат тяжелые фоновые заболевания [4]. Фактором риска и прогностически неблагоприятным признаком является экстрапульмональная симптоматика [5]. Цитокиновый шторм сопровождается повреждением эндотелия, нарушением соотношения тромбообразования и тромболизиса, поражением внутренних органов [6].
Дальнейшие исследования позволят уточнить иммунный патогенез и возможные специфические методы лечения.
Заключение
Развитие COVID-19 у детей младшего возраста с неблагоприятным фоновым состоянием может сопровождаться развитием ПСВС. Наше исследование подчеркивает важность изучения ПСВС у педиатрических пациентов с COVID-19.
Авторы заявляют об отсутствии конфликта интересов.
S.V. Kim, PhD, Prof., V.M. Delyagin, PhD, Prof., G.I. Volkova, PhD, N.N. Puhovikova, A. Zh. Dosimov, PhD
Dmitry Rogachev National Medical Research Center of Pediatric Hematology, Oncology and Immunology
West Kazakhstan Medical University named after Marat Ospanov
N.I. Pirogov Russian National Research Medical University
Contact person: Vasily M. Delyagin, delyagin-doktor@yandex.ru
Relevance. Children become ill with SARS-CoV-2 (COVID-19) less frequently and generally not as severely as adults. However, 2.5–3% of pediatric cases develop severe disease, especially in the presence of multisystem inflammatory syndrome (PSIS). Possible causes of such a course, the clinical picture and laboratory and instrumental parameters in pediatric practice have been studied.
The aim. Describe the clinical picture of the severe course of COVID-19 with and without the development of PSIS and identify possible aggravating factors.
Material and methods. Conducted a full clinical and laboratory examination of children and adolescents with severe COVID-19.
Results. Of the 56 patients examined, PSIS developed in 7 young children. Adverse premorbid conditions (immunodeficiencies and oncological diseases) were registered among patients with PSIS. The duration and severity of fever, hypoxemia, arterial hypotension, elevated levels of C-reactive protein and D-dimer were more often observed in the presence of PSIS. All deaths are associated with PSIS. All deaths were registered with PSIS.
Conclusion. Children with laboratory-confirmed COVID-19 with PSIS had a severe clinical course with high mortality. Our study highlights the importance of studying PSIS in pediatrics.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.