Роль бисопролола в профилактике развития и прогрессирования сердечно-сосудистых заболеваний у больных c метаболическим синдромом и сахарным диабетом 2 типа
- Аннотация
- Статья
- Ссылки



В настоящее время, согласно рекомендациям Европейского общества артериальной гипертонии и Европейского общества кардиологов по диагностике и лечению артериальной гипертонии (АГ) 2007 года, препаратами выбора для лечения АГ являются диуретики, b-адреноблокаторы, ингибиторы ангиотензин-превращающего фермента (иАПФ), антагонисты кальция, антагонисты рецепторов к ангиотензину II (АРА). Результаты множества многоцентровых исследований показали, что препараты этих групп в равной мере обладают способностью снижать уровень АД, предотвращать поражение органов-мишеней, снижать сердечно-сосудистый риск и любой из них может применяться в качестве стартовой терапии. Однако в отдельных клинических ситуациях несомненно, что тот или иной класс препаратов или даже отдельные их представители имеют предпочтение для лечения АГ.
Необходимость применения β-блокаторов в лечении АГ при СД 2 типа
Повышенная смертность больных СД связана с тремя основными факторами риска: АГ, гипергликемией и гиперлипидемией. Важную роль в патогенезе АГ при СД 2 типа играет повышение активности симпатической нервной системы (СНС), которая вызвана гиперинсулинемией и гиперлептинемией. И инсулин, и лептин, действуя на уровне гипоталамических ядер, вызывают активацию ряда симпатических нервов (почечных, надпочечниковых, висцеральных) и повышение концентрации катехоламинов в плазме (3). Участие в патогенезе АГ при СД 2 типа повышенной активности СНС диктует необходимость применения b-блокаторов в лечении АГ у больных СД 2 типа. Тем более, что у больных СД 2 типа и АГ гораздо ранее формируется гипертрофия миокарда левого желудочка, которая является важным фактором риска внезапной смерти вследствие асистолии и развития тяжелых нарушений ритма сердца. Нарушения ритма сердца у больных СД 2 типа встречаются в 37,7%. b-блокаторы в таком случае могут служить средством не только антиаритмической терапии, но и профилактики развития нарушений ритма сердца и асистолии.
АГ может быть как следствием, так и причиной развития СД 2 типа. Длительное течение АГ вследствие хронического снижения кровотока и повышения общего сосудистого сопротивления приводит к снижению чувствительности периферических тканей к инсулину и последующему развитию СД 2 типа. Таким образом, гипотензивная терапия с достижением целевого уровня АД является не только симптоматической, но и патогенетической терапией СД 2 типа. Согласно рекомендациям Всероссийского научного общества кардиологов 2008 года, у больных СД необходимо снижать АД до 130/80 мм рт. ст. Эффективность лечения АГ у больных СД 2 типа была подтверждена данными исследования UKPDS (United Kingdom Prospective Diabetes Study). В исследовании UKPDS тщательный контроль АД приводил к снижению частоты осложнений СД на 24%, смертности от осложнений СД на 32%, риска развития мозгового инсульта на 44%, риска развития диабетической микроангиопатии на 37%, прогрессирования диабетической ретинопатии на 34% и ослабления остроты зрения на 47%.
На протяжении длительного времени применение b-блокаторов у больных СД 2 типа было ограничено и даже противопоказано. Связано это с неблагоприятным влиянием неселективных b-блокаторов на углеводный и липидный обмен. Многие селективные b-блокаторы, применяемые ранее, утрачивают свою селективность в больших дозах, и их антагонизм проявляется и в отношении b2-адренорецепторов. Такие b-блокаторы способны удлинять гипогликемические состояния и маскировать симптомы гипогликемии. В ряде случаев они приводят к гипергликемии и даже к гипергликемической коме, блокируя b-адренорецепторы поджелудочной железы и, таким образом, тормозят высвобождение инсулина. Неблаготворно влияя на липидный обмен, неселективные b-блокаторы приводят к повышенной атерогенности.
За последние годы для устранения побочных эффектов фармакологи создали ряд b-блокаторов с высокой селективностью, способных блокировать в достаточных терапевтических дозах только b1-адренорецепторы.
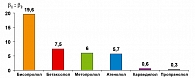
Одним из таких современных высокоселективных препаратов является бисопролол, у которого соотношение b2 к b1 активности составляет 1 : 75 (рисунок 1), в связи с чем он без опасения может быть рекомендован для лечения АГ у больных СД 2 типа.
Бисопролол относится к липогидрофильным (амфофильным) b-блокаторам, т.е. растворяется как в жирах, так и в воде. Липофильность бисопролола и определяет его кардиопротективное действие. Благодаря пролонгированному действию бисопролола, его можно назначать один раз в день, что значительно повышает комплаентность больных. Результаты исследования суточного АД-мониторирования у больных АГ до и после приема бисопролола показали, что уровень САД и ДАД достоверно снижался, при этом не менялся суточный профиль АД (рисунки 2, 3). Это очень важный факт, поскольку известно, что пики утреннего АД способствуют развитию таких осложнений АГ, как ОИМ и инсульт.
Бисопролол относится к препаратам, которые предотвращают утренние подъемы АД и таким образом предупреждают развитие сердечно-сосудистых осложнений. Известно, что действие его сохраняется 24 часа и даже более. Было доказано, что бисопролол обладает выраженным дозозависимым эффектом и по мере увеличения дозы от 5 до 10 мг и далее до 20 мг наступает выраженное снижение САД и ДАД. С течением времени гипотензивный эффект нарастает, а максимальный гипотензивный эффект наступает к 12 неделе лечения. Бисопролол отличается от многих других гипотензивных препаратов хорошей переносимостью.
В открытом исследовании, в котором участвовали 2000 пациентов, принимавших бисопролол, было показано, что у 96,5% пациентов не было головокружений, 94,7% не чувствовали утомляемости, в 99% случаев не ощущалось похолодания в конечностях, у 99,6% больных не нарушалась потенция. Переносимость была оценена как хорошая в 99,3% случаев (7).
Бисопролол не оказывает негативного влияния на углеводный обмен, что продемонстрировано результатами целого ряда исследований. В одном из них здоровые добровольцы получали перорально разные b-блокаторы и плацебо за 3 часа до инъекции инсулина. Гликемический ответ на введение инсулина был аналогичен у лиц, получавших 10 мг бисопролола, и у лиц, получавших плацебо. Также не было отмечено пролонгирования гипогликемических состояний, сходного с группой плацебо, что подтверждает высокую b1-селективность бисопролола.
В двойном слепом перекрестном исследовании 20 пациентов с АГ и СД 2 типа получали бисопролол в дозе 10 мг в сутки и плацебо в течение 2 недель. В группе лиц, получавших бисопролол, отмечалось достоверное снижение уровня САД, ДАД и частоты сердечных сокращений, в отличие от лиц, получавших плацебо. Не было получено достоверной разницы в уровне глюкозы плазмы, гликированного гемоглобина и глюкозурии в обеих группах. Не было выявлено ни одного случая гипогликемии. Содержание холестерина и триглицеридов оставалось на прежнем уровне в обеих группах. Терапия бисопрололом одинаково эффективна у молодых и пожилых пациентов. Доказательством этому служит исследование, в котором участвовало 1200 больных АГ (рисунок 4). Было показано, что среди пациентов до 60 лет хороший гипотензивный эффект был достигнут у 95% больных (ДАД менее 95 мм рт.ст.), а среди лиц более старшего возраста эта цифра составила 90%.
Влияние бисопролола на уровень АД у пожилых пациентов было изучено еще в одном рандомизированном исследовании (11). Препарат применялся в дозе 10 мг в сутки и сравнивался с атенололом в дозе 100 мг в сутки. Результаты исследования показали, что на фоне приема бисопролола уровень АД (и систолического, и диастолического) был значительно меньше, чем на фоне терапии атенололом. В одном из исследований изучали влияние бисопролола на показатели углеводного обмена у пожилых пациентов, которые предрасположены к нарушению углеводного обмена. По результатам глюкозо-толерантного теста бисопролол не оказывал существенного влияния на уровни глюкозы и инсулина. Сходные результаты были получены и у лиц молодого и среднего возраста. Результаты этих и многих других исследований с уверенностью позволяют сделать вывод, что бисопролол безопасен для лечения АГ у больных СД 2 типа любого возраста.
Одним из негативных эффектов, которые возникают при лечении неселективными и даже некоторыми селективными b-блокаторами, является бронхообструкция, что может ограничивать их применение. В перекрестном исследовании у 12 пациентов с бронхиальной астмой, которым попеременно назначали плацебо, бисопролол в дозе 10 и 20 мг в сутки и атенолол в дозе 100 мг в сутки проводилось исходно и через 2 часа после назначения препарата исследование функции внешнего дыхания. Не было зафиксировано ни одного случая бронхообструкции на фоне приема бисопролола.
Таким образом, по данным международных исследований и нашего собственного опыта, бисопролол является высокоэффективным метаболически нейтральным гипотензивным препаратом, который успешно может применяться у больных разных возрастных групп, с сопутствующими нарушениями углеводного и липидного обмена и даже при СД 2 типа и бронхообструктивных заболеваниях.
Результаты исследования UKPDS показали, что селективные b-блокаторы и иАПФ были одинаково эффективны как в отношении снижения уровня АД, так и в отношении снижения риска развития микро- и макрососудистых осложнений СД, снижения смертности от осложнений СД, препятствуя развитию сердечной недостаточности и прогрессированию ретинопатии (6). Таким образом, высокоселективные b-блокаторы способствуют снижению риска развития сердечно-сосудистых осложнений у больных СД 2 типа.
Результаты целого ряда в том числе и наших собственных исследований c бисопрололом доказали не только метаболическую нейтральность, но и достоверный позитивный эффект на липидный обмен в виде достоверного снижения уровня триглицеридов и тенденцию к улучшению показателей глюкозотолерантного теста (ГТТ) и снижению инсулинорезистентности (ИР) (12).
При изучении влияния бисопролола на чувствительность тканей к инсулину у здоровых добровольцев не было выявлено значимого влияния на этот показатель. В двойном слепом исследовании на параллельных группах больных, страдающих АГ, проводилось сравнительное изучение эффектов бисопролола в дозе 5 мг и каптоприла 25 мг на чувствительность тканей к инсулину (10). Результаты исследования не показали значимых изменений и достоверной разницы показателей глюкозы натощак и инсулина в обеих группах.
Бисопролол в достаточных терапевтических дозах не оказывает влияния на уровень общего ХС, ХС ЛПВП, ХС ЛПНП и триглицеридов даже при долгосрочном лечении, как показали более чем 5-летние наблюдения за больными АГ.
Сравнительное исследование по изучению периферического кровотока у здоровых добровольцев на фоне лечения атенололом и бисопрололом показало достоверную разницу в обеих группах (15). Атенолол в дозе 100 мг вызывал значительное снижение эпинефрин-индуцируемой вазодилатации, тогда как бисопролол не изменял этот показатель. А у больных, страдающих АГ, бисопролол в дозе 10 мг не вызывал значимого изменения диаметра, величины кровотока и сосудистой сопротивляемости в сонной и плечевой артерии.
Эффективность β-блокаторов для лечения и профилактики ИБС при СД 2 типа
Основной причиной смерти почти 50% больных СД 2 типа является инфаркт миокарда (ИМ). Характерной его особенностью при СД 2 типа является частое развитие атипичных форм: безболевой и синкопальной, что затрудняет его своевременную диагностику и значительно ухудшает прогноз.
Результаты многочисленных исследований по изучению применения высокоселективных b-блокаторов как вторичной профилактики повторных ИМ и постинфарктной стенокардии показали снижение смертности на 25% и на 29% снижение случаев повторных ИМ. Причем у больных СД 2 типа отмечалось почти в 3 раза большее снижение смертности по сравнению с больными без диабета (37% и 13% соответственно) в результате приема селективных b-блокаторов (12).
Достоверное снижение смертности среди перенесших ИМ больных СД отмечалось в исследовании ISIS-1 (The First International Study of Infarct Survival), MIAMI (13) (The Metoprolol In Acute Myocardial Infarction) и The Goteborg Metoprolol Trial (14). В исследовании The Bezafibrate Infarction Prevention Study (BIP) терапия b-блокаторами сопровождалась достоверным снижением общей смертности и смертности от сердечно-сосудистых осложнений у больных СД, в первую очередь – у лиц, перенесших ИМ (12).
Сравнительное изучение эффектов пропранолола и бисопролола у пациентов, перенесших ОИМ, показало повышение толерантности к физической нагрузке, снижение уровня АД и частоты сердечных сокращений, улучшение параметров ишемии, сходное в обеих группах. Однако, в отличие от пропранолола, бисопролол не оказывал влияния на уровень глюкозы и триглицеридов.
Всем пациентам, страдающим СД 2 типа и перенесшим ОИМ или нестабильную стенокардию, показано назначение селективных b-блокаторов как стандартное средство вторичной профилактики ИБС.
Применение β-блокаторов при сердечной недостаточности у больных СД 2 типа
У больных СД 2 типа, особенно страдающих АГ и ожирением, наряду с концентрической, развивается и эксцентрическая гипертрофия миокарда левого желудочка, что может приводить к диабетической кардиопатии и застойной сердечной недостаточности (СН). Эффективность b-блокаторов при СН одинакова как у пациентов страдающих СД, так и без него.
Ранее предполагалось, что наличие вазодилатирующего действия некоторых b-блокаторов, таких как карведилол, обусловливает их высокую эффективность при лечении СН. Назначение бисопролола больным СН III-IV ФК (NYHA) по данным исследования CIBIS-II (Cardiac Insufficiency Bisoprolol Study II) приводила к снижению общей смертности и внезапной смерти, хотя бисопролол и не обладает дополнительным вазодилатирующим эффектом (16).
Нельзя забывать, что в основе патогенеза сердечно-сосудистых осложнений при СД 2 типа лежит гипергликемия. И главной целью терапии СД является достижение хорошего гликемического контроля, что подтверждено результатами UKPDS (17). Своевременное и адекватное лечение гипергликемии способствовало снижению риска развития микроангиопатий на 25%, но не макроангиопатий. Это же исследование продемонстрировало и необходимость строгого контроля уровня АД, в результате чего снижался риск развития не только микро-, но и макроангиопатий. Таким образом, тщательный контроль АД не менее важен, чем гликемический контроль.
Учитывая неблагоприятные метаболические эффекты неселективных b-блокаторов или селективных, но способных утрачивать свою селективность в адекватных терапевтически дозах, рекомендовать к применению у больных СД 2 типа можно и необходимо только высокоселективные b-блокаторы, одним из таких препаратов является бисопролол, поскольку убедительно доказано большим количеством исследований его метаболически нейтральное действие в максимальных терапевтических дозах и способность значительно снижать риск развития сердечно-сосудистых осложнений и смертности, улучшать качество жизни, что и позволяет успешно его применять у больных СД 2 типа.
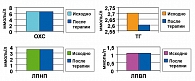
Наш собственный опыт применения бисопролола у больных с МС подтверждает его эффективность и безопасность для применения у этой категории пациентов. В цели нашего исследования входило оценить гипотензивный эффект монотерапии бисопрололом, его влияние на показатели углеводного и липидного обмена, инсулинорезистентность и состояние перфузии головного мозга у больных с АГ 1 ст. и метаболическим синдромом (МС). В исследовании приняло участие 30 пациентов с АГ 1 ст. и признаками МС. Исследование перфузии головного мозга проводилось методом однофотонной эмиссионной компьютерной томографии (ОЭКТ). Все пациенты принимали бисопролол в дозе 5-10 мг/сут. В результате монотерапии бисопрололом не отмечалось динамики как углеводного, так и липидного обмена, достоверно значимых по сравнению с исходными данными (рисунок 5). Также не отмечено динамики массы тела и антропометрических показателей.
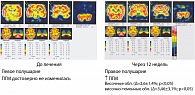
Монотерапия бисопрололом привела к достоверному снижению среднего максимального и минимального систолического и диастолического АД в ночное время и максимального систолического АД в дневное время суток. И если по САД и ДАД большинство пациентов относились к non-dipper (недостаточно снижалось АД в ночное время), то на фоне терапии бисопрололом суточный индекс стал соответствовать dipper (степень ночного снижения стала соответствовать норме). По данным ЭКГ не было отмечено нарушения проводимости и резкого снижения частоты сердечных сокращений. Результаты исследования перфузии головного мозга до начала приема бисопролола выявили дефект накопления. Через 12 недель терапии бисопрололом наблюдалось уменьшение дефекта перфузии, но достоверности не получено (рисунок 6).
Заключение
Одной из групп препаратов первой линии для лечения АГ у больных высокого сердечно-сосудистого риска является группа b-блокаторов, причем их применение у данной категории больных патогенетически обосновано. Учитывая неблагоприятные метаболические эффекты неселективных b-блокаторов или селективных, но способных утрачивать свою селективность в адекватных терапевтически дозах, рекомендовать к применению у больных с нарушениями углеводного и липидного обмена можно и необходимо только высокоселективные b-блокаторы. Одним из таких препаратов в настоящее время является бисопролол, поскольку убедительно доказано большим количеством исследований его метаболически нейтральное действие в максимальных терапевтических дозах и способность значительно снижать риск развития сердечно-сосудистых осложнений и смертности.
Результаты нашего исследования подтвердили высокую селективность бисопролола. В нашем исследовании терапия бисопрололом не оказала значимого влияния на показатели липид-транспортной системы, что вполне согласуется с литературными данными об отсутствии негативного влияния его на липидный обмен (18).
Показатели углеводного обмена также в среднем достоверно не изменились. Известные нам литературные данные свидетельствуют об отсутствии отрицательного влияния бисопролола на углеводный обмен (19). Уровень инсулина и показатель чувствительности тканей к инсулину достоверно не менялись к окончанию нашего исследования, что не противоречит сообщениям литературы об отсутствии негативного влияния бисопролола на чувствительность к инсулину (20).
Лечение АГ у больных с МС бисопрололом привело к хорошему и мягкому гипотензивному эффекту с улучшением суточного профиля АД. Эффективно снизилась частота сердечных сокращений. При этом не было отмечено чрезмерной брадикардии и нарушения проводимости при анализе ЭКГ.
На фоне терапии бисопрололом не было выявлено достоверного изменения состояния перфузии головного мозга по сравнению с исходным состоянием. Противоречивые литературные данные, свидетельствующие о снижении мозговой перфузии, получены в результате короткого курса лечения b-блокаторами. Вероятно, снижение перфузии мозга происходит вследствие уменьшения сердечного выброса, к которому приводит терапия b-блокаторами. А дальнейшее ее восстановление или даже улучшение, возможно, обусловлено снижением периферического сосудистого сопротивления на фоне более длительной терапии b-блокаторами и снижением системного АД.
Метаболически нейтральное действие бисопролола позволяет рекомендовать его применение у больных с сопутствующими нарушениями углеводного и липидного обмена. А отсутствие негативного влияния на состояние перфузии головного мозга определяет безопасность применения бисопролола у больных с высоким риском развития мозговых инсультов.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.