Аналитический обзор состояния репродуктивного здоровья девочек и девушек Московской области. Анализ работы
- Аннотация
- Статья
- Ссылки
- English
Цель – выявить распространенность гинекологической патологии среди девочек и девушек Московской области.
Материал и методы. Проанализированы основные гинекологические заболевания среди пациенток в возрасте от ноля до 17 лет на основании результатов профилактических осмотров и данных обращений в амбулаторное звено к детскому гинекологу за 2021 г.
Результаты. Последние аналитические данные о распространенности гинекологической заболеваемости девочек и девушек Московской области показали, что у детей в возрасте 0–4 года и 5–9 лет преобладают воспалительные заболевания вульвы и влагалища (вульвит) и сращения малых половых губ. У пациенток 10–14 лет гинекологическая патология представлена различными нарушениями менструального цикла, дисменореей, воспалительными заболеваниями вульвы и влагалища (вульвит), невоспалительными болезнями яичников (фолликулярными кистами и кистами желтого тела яичника), а также болезнями молочных желез. У девочек 15–17 лет преобладающей гинекологической патологией являются воспалительные заболевания вульвы и влагалища, расстройства менструального цикла, невоспалительные заболевания яичников (фолликулярные кисты, кисты желтого тела яичника), маточных труб и широкой связки, болезни молочных желез. Кроме того, нередки случаи выявления инфекций, передаваемых половым путем.
Заключение. Можно говорить об общности тенденций распространения гинекологической заболеваемости у девочек и девушек в Московской области и на всей территории РФ. Следуя приказу Минздрава России от 20 октября 2020 г. № 1130н «Об утверждении Порядка оказания медицинской помощи по профилю „акушерство и гинекология“», можно добиться снижения гинекологической заболеваемости среди девочек и девушек Московской области за счет усовершенствования специализированной гинекологической помощи.
Цель – выявить распространенность гинекологической патологии среди девочек и девушек Московской области.
Материал и методы. Проанализированы основные гинекологические заболевания среди пациенток в возрасте от ноля до 17 лет на основании результатов профилактических осмотров и данных обращений в амбулаторное звено к детскому гинекологу за 2021 г.
Результаты. Последние аналитические данные о распространенности гинекологической заболеваемости девочек и девушек Московской области показали, что у детей в возрасте 0–4 года и 5–9 лет преобладают воспалительные заболевания вульвы и влагалища (вульвит) и сращения малых половых губ. У пациенток 10–14 лет гинекологическая патология представлена различными нарушениями менструального цикла, дисменореей, воспалительными заболеваниями вульвы и влагалища (вульвит), невоспалительными болезнями яичников (фолликулярными кистами и кистами желтого тела яичника), а также болезнями молочных желез. У девочек 15–17 лет преобладающей гинекологической патологией являются воспалительные заболевания вульвы и влагалища, расстройства менструального цикла, невоспалительные заболевания яичников (фолликулярные кисты, кисты желтого тела яичника), маточных труб и широкой связки, болезни молочных желез. Кроме того, нередки случаи выявления инфекций, передаваемых половым путем.
Заключение. Можно говорить об общности тенденций распространения гинекологической заболеваемости у девочек и девушек в Московской области и на всей территории РФ. Следуя приказу Минздрава России от 20 октября 2020 г. № 1130н «Об утверждении Порядка оказания медицинской помощи по профилю „акушерство и гинекология“», можно добиться снижения гинекологической заболеваемости среди девочек и девушек Московской области за счет усовершенствования специализированной гинекологической помощи.

Согласно определению Всемирной организации здравоохранения, репродуктивное здоровье – это состояние полного физического, умственного и социального благополучия по всем пунктам, относящимся к репродуктивной системе, на всех стадиях жизни [1]. Охрана детства – приоритетное направление в развитии, поскольку период детства является определяющим в становлении физического, психического и социального здоровья в будущем. Как известно, дети наиболее чувствительны к окружающим факторам. В частности, наибольшее влияние на репродуктивное здоровье девочек оказывают образ жизни (50–55%), предрасположенность к наследственным заболеваниям (18–22%), экологическое состояние внешней среды (17–20%), дефекты медицинской помощи (8%) [2]. Для своевременного выявления патологии органов репродуктивной системы и оказания качественной медицинской помощи детям на всех этапах лечения на территории Московской области на базе Долгопрудненской центральной городской больницы был создан Центр охраны репродуктивного здоровья подростков Московской области на основании приказа Минздрава Московской области от 23 марта 2020 г. № 269 «Об организации центра охраны репродуктивного здоровья подростков Московской области».
За два года существования центра в нем прошли обследование и получили высокотехнологичную медицинскую помощь свыше 2000 девочек.
Результаты
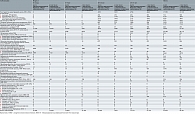
Результаты профилактических осмотров девочек и девушек декретируемых возрастов за период 2021 г. представлены в табл. 1.
Как видно из табл. 1, в возрасте трех лет было осмотрено (из 34 376 подлежащих осмотру девочек) 27 396 (79,69%) пациенток. У 4967 пациенток выявлены гинекологические заболевания или нарушения полового развития. Распределение осмотренных девочек (n = 27 396) в возрасте трех лет по группам репродуктивного здоровья выглядит следующим образом: первая группа – 20 450, вторая – 4927, третья – 27, четвертая – 1, пятая группа – 2.
В возрасте шести лет (из 36 997 подлежавших осмотру) осмотр прошли 25 207 (68,13%) пациенток. У 3196 девочек выявлены гинекологические заболевания или нарушения полового развития. Распределение по группам репродуктивного здоровья девочек в возрасте шести лет из числа осмотренных (n = 25 207) выглядит так: первая группа – 21 141, вторая – 3483, третья – 30, четвертая – 0, пятая – 5.
Из 32 761 девочки в возрасте 14 лет, подлежавшей профилактическому осмотру, была осмотрена
26 331 (80,37%). У 5695 пациенток выявлены гинекологические заболевания или нарушения полового развития. Из числа осмотренных (n = 26 331) девочек в возрасте 14 лет к первой группе репродуктивного здоровья были отнесены 19 587, второй – 5260, третьей – 205, четвертой – 0, пятой – 2.
Количество осмотренных пациенток в возрасте 15 лет (из 33 235 подлежавших осмотру девочек) составило 25 385 (76,38%). Гинекологические заболевания или нарушения полового развития установлены у 5649 пациенток. Распределение девочек в возрасте 15 лет из числа осмотренных (n = 25 385) по группам репродуктивного здоровья такое: первая группа – 18 982, вторая – 4841, третья – 334, четвертая – 1, пятая группа – 10.
Из 29 112 девочек в возрасте 16 лет, подлежавших профилактическому осмотру, осмотр прошли 23 765 (81,63%). У 5206 пациенток выявлены гинекологические заболевания или нарушения полового развития. Распределение девочек в возрасте 16 лет из числа осмотренных (n = 23 765) по группам репродуктивного здоровья следующее: первая группа – 16 603, вторая – 4497, третья – 513, четвертая – 0, пятая группа – 9.
Из 28 619 девочек в возрасте 17 лет, подлежавших профилактическому осмотру, были осмотрены 23 760 (83,02%). У 4964 пациенток обнаружены гинекологические заболевания или нарушения полового развития. Из числа осмотренных (n = 23 760) девочек в возрасте 17 лет к первой группе репродуктивного здоровья отнесены 17 333, второй – 4410, третьей – 348, четвертой – 0, пятой группе – 4.
На основании представленных данных проведенных профилактических осмотров гинекологические заболевания или нарушения полового развития зарегистрированы у 23,9% девочек в возрасте трех лет, 20,9% девочек в возрасте шести лет, 18,3% девочек в возрасте 14 лет, 14,8% девочек в возрасте 15 лет, 12,1% девочек в возрасте 16 лет и 10,1% девочек в возрасте 17 лет. Всего выявляемость гинекологических заболеваний у девочек, прошедших профилактический осмотр, составила 40,65%.
Обращаемость детского населения с различной гинекологической патологией Московской области за помощью к детским гинекологам представлена в табл. 2.
Согласно данным табл. 2, общая заболеваемость расстройством менструального цикла составляет 17 590 случаев, из них первичная заболеваемость диагностирована в 11 120 случаях. Первичное расстройство менструаций в возрастной группе 15–17 лет выявлено у 4260 пациенток, что превышает количество первично установленных диагнозов в возрастной группе 10–14 лет (n = 3833). Наиболее распространенными патологиями среди нарушений менструальных циклов являются дисменорея, аномальное маточное кровотечение пубертатного периода, менометроррагия. В возрастной группе 10–14 лет дисменорея зафиксирована у 3564 пациенток, первичный диагноз установлен у 2645. Среди подростков старше 14 лет общая заболеваемость дисменореей составила 3178 случаев, первичный диагноз установлен у 1958 пациенток. В результате общая заболеваемость дисменореей в возрастной группе 10–17 лет составила 6751 случай, а количество первично установленных диагнозов – 4603. Обильные, частые и нерегулярные менструальные кровотечения (аномальные маточные кровотечения пубертатного периода (АМК ПП)) у пациенток до 14 лет выявлены в 2156 случаях, первичная заболеваемость – в 1844. У девушек 15–17 лет общая заболеваемость по данной патологии составила 2111 случаев, первичный диагноз установлен в 1963 случаях. Таким образом, общий диагноз АМК ПП установлен у 4267 девочек Московской области, первичная заболеваемость – у 3807 пациенток. Олигоменорея первично выявлена у 1794 пациенток в возрасте 10–14 лет и 1869 пациенток 15–17 лет. Всего зарегистрировано 2425 и 2149 больных в возрасте 10–14 лет и 15–17 лет соответственно. Аменорея диагностирована у 752 пациенток в возрасте от 10 до 17 лет, первичный диагноз установлен в 590 случаях. Чаще всего заболевание обнаруживалось у девушек 15–17 лет: общая заболеваемость – 494 человека, с первичным диагнозом зарегистрировано 395 пациенток. Наряду с этим у 3086 девочек и девушек в возрасте 10–17 лет имел место синдром предменструального напряжения. Воспалительные заболевания вульвы и влагалища у детей 0–4 года и 5–9 лет выявлены с общим диагнозом в 12 126 и 10 565 случаях соответственно. Первичный диагноз выставлен 10 056 детям в возрасте 0–4 года и 9561 девочке в возрасте 5–9 лет. У девушек 10–14 лет общая заболеваемость составила 3658 случаев, первичная – 2989. Количество больных в возрастной группе 15–17 лет с общим диагнозом воспалительных заболеваний вульвы и влагалища составило 5698, первичный диагноз выставлен 4851 девушке. Вульвит зарегистрирован у 20 542 пациенток в возрасте 0–4 года, 18 007 детей в возрасте 5–7 лет, 5393 и 9337 пациенток в возрасте 10–14 и 15–17 лет соответственно.
Невоспалительные болезни яичников чаще диагностируются в возрасте от 10 до 17 лет. Как видно из табл. 2, девочки до девяти лет наиболее подвержены различным травмам половых органов. Склерозирующий лихен обнаружен у 63 пациенток первично и 84 в общем. Сращения вульвы чаще отмечались у детей в возрасте 0–4 лет: общая заболеваемость – 3895 случаев, первично диагноз установлен в 3752 случаях. Наряду с этим общая заболеваемость по данной патологии в возрастной группе 5–9 лет составила 1564 случая, первичных – 1315. Доброкачественные опухоли яичника (D27.0) диагностированы у 117 пациенток в возрасте 10–14 лет и 83 пациенток в возрасте 15–17 лет. Синдром поликистозных яичников зафиксирован у 653 девушек. У 138 пациенток в возрасте 10–14 лет и 135 девушек старше 15 лет отмечалась задержка полового развития. Преждевременное половое развитие и телархе диагностированы у 118 девочек в возрасте 0–9 лет. Общая заболеваемость девочек с патологией молочных желез составила 1334 случая. Заболевания молочных желез и половые инфекции выявлены лишь у 752 пациенток в возрасте 15–17 лет.
Выводы
Среди нозологий, обнаруженных у девочек возрастной категории 0–4 года и 5–9 лет, преобладают воспалительные заболевания вульвы и влагалища (вульвит) и сращения малых половых губ. У пациенток возрастной группы 10–14 лет гинекологическая патология представлена различными нарушениями менструального цикла, дисменореей, воспалительными заболеваниями вульвы и влагалища (вульвит), а также (по сравнению с предыдущими возрастными группами пациенток) значительно увеличивается количество невоспалительных болезней яичников (фолликулярных кист и кист желтого тела яичника) и болезней молочных желез. У девочек 15–17 лет доминируют воспалительные заболевания вульвы и влагалища, расстройства менструального цикла, невоспалительные заболевания яичников (фолликулярные кисты, кисты желтого тела яичника), маточных труб и широкой связки, болезни молочных желез. Кроме того, в данной возрастной категории имеют место случаи выявления инфекций, передаваемых половым путем.
Основой воспалительных заболеваний является инфекция половых органов, которая оказывает существенное влияние на репродуктивное здоровье девочек и девушек, вплоть до бесплодия [3–17]. В анамнезе у таких пациенток могут иметь место бесконтрольное употребление медикаментов, травмы половых органов и нарушение гормонального фона.
Специалисты Центра охраны репродуктивного здоровья подростков Московской области проводят терапию с учетом индивидуальных особенностей, физиологического состояния подростков и степени прогрессирования воспалительного заболевания. Нарушение баланса половых гормонов также может быть причиной кровотечений различной степени тяжести или кровяных выделений – аномальных маточных кровотечений [18, 19]. При лечении АМК ПП специалисты центра следуют клиническим рекомендациям по ведению АМК ПП, утвержденным Министерством здравоохранения России.
Нередко на профилактическом осмотре у детского гинеколога у девочек в возрасте до пяти лет выявляется сращение малых половых губ – синехия. Основная причина возникновения данного заболевания – снижение количества эстрогенов [20–25].
Частой причиной обращений девочек и девушек в возрасте 10–14 лет в амбулаторном звене являются болезненные менструации (дисменорея), влияющие не только на физическое, но и на психологическое состояние пациенток. В связи с этим данную патологию рассматривают не только как медицинскую, но и как социальную проблему [26–29]. Первичная дисменорея возникает в подростковом возрасте через 6–12 месяцев после менархе, с началом овуляции и проявляется болезненными менструациями в отсутствие других патологий [30–35].
Одним из распространенных вариантов расстройств менструального цикла у подростков считаются скудные, короткие и редкие менструации – олигоменорея. В отсутствие менструации после 15 лет при анатомически правильно развитых вторичных половых органах и пропадании менструаций у ранее менструировавших пациенток выявляют первичную и вторичную аменорею соответственно [36–40].
Своевременная диагностика, выполненная в рамках диспансеризации, считается основным методом снижения частоты осложнений нарушений менструальных циклов у подростков и положительно влияет на репродуктивную возможность девушек в будущем.
Одна из активно прогрессирующих патологий – образования яичников и молочных желез [41–43].
Заключение
Согласно данным распространенности гинекологической заболеваемости у девочек и девушек Российской Федерации, среди всех заболеваний репродуктивной системы преобладают воспалительные заболевания наружных и внутренних половых органов, а также нарушения менструального цикла, что согласуется с данными анализа распространенности гинекологической заболеваемости девочек и девушек Московской области [44].
Таким образом, наблюдается общность тенденций распространения гинекологической заболеваемости у девочек и девушек Московской области и РФ. Следуя приказу Минздрава России от 20 октября 2020 г. № 1130н «Об утверждении Порядка оказания медицинской помощи по профилю „акушерство и гинекология“», можно добиться снижения гинекологической заболеваемости среди девочек и девушек Московской области путем совершенствования специализированной гинекологической помощи.
Немаловажное значение для снижения количества пациенток с гинекологической патологией имеют мероприятия по половому воспитанию и просвещению школьниц, их родителей и педагогов в образовательных учреждениях. На всей территории Московской области должны осуществляться консолидация работы врачей всех специальностей, подготовка специалистов в области гинекологии подростков и дальнейшая реализация программы диспансеризации.
Отметим, что в Центре охраны репродуктивного здоровья подростков Московской области исследования патологии органов малого таза и молочных желез проводятся круглосуточно. На базе центра ежедневно выполняются ультразвуковые исследования органов малого таза в амбулаторном и стационарном звене, в том числе на этапе поступления пациентов в центр. Совпадение данных, полученных при ультразвуковом исследовании гениталий девочек и девушек с невоспалительными образованиями яичников и патологией молочных желез, с заключительным диагнозом составляет около 95%. Это говорит о высокой эффективности методов ультразвукового скрининга в гинекологии детей и подростков.
Источник финансирования отсутствует.
Авторы заявляют об отсутствии конфликта интересов, о котором необходимо сообщить.
Ye.V. Sibirskaya, PhD, Prof., S.F. Torubarov, PhD, Prof., Ye.D. Burkhanskaya, G.N. Abbasova, L.G. Papyan
Center for Adolescent Reproductive Health of the Moscow Region
Russian Children's Clinical Hospital of N.I. Pirogov Russian National Research Medical University
N.I. Pirogov Russian National Research Medical University
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
I.M. Sechenov First Moscow State Medical University
Contact person: Yelena V. Sibirskaya, elsibirskaya@yandex.ru
Introduction. The protection of the reproductive health of the younger generation is one of the most significant problems due to the steady growth of various gynecological diseases, including those that are asymptomatic, which has a significant impact on the reproductive potential of the young population.
Purpose to reveal the prevalence of gynecological pathologies among girls in the Moscow region.
Material and methods. We have analyzed the main gynecologic diseases among patients aged 0–17 years according to the results of preventive examinations and data of visits to the pediatric gynecologist in the outpatient clinic for the year 2021.
Results. Recent analytical data on the prevalence of gynecological morbidity of girls and young women in Moscow region showed that in children aged 0–4 years and 5–9 years, inflammatory diseases of the vulva and vagina (vulvitis) and labia minora adhesions predominate. In patients aged 10–14 years gynecological pathology is represented by various menstrual cycle disorders, dysmenorrhea, inflammatory diseases of the vulva and vagina (vulvitis), non-inflammatory ovarian diseases (follicular cysts and cysts of the yellow body of the ovary) and also mammary gland diseases. The predominant gynecological pathology in girls aged 15–17 is inflammatory diseases of the vulva and vagina, menstrual disorders, non-inflammatory ovarian diseases (follicular cysts, cysts of the corpus luteum), fallopian tubes and the vagina, breast diseases, and sexually transmitted infections are also frequent.
Conclusion. We can talk about the general trends in the prevalence of gynecological morbidity among girls and young women in Moscow region and in the whole territory of the Russian Federation. Following the order of the Russian Ministry of Health of 20.10.2020 № 1130n «On approval of the Order of medical care in the profile „obstetrics and gynecology“», we can achieve a reduction in gynecological morbidity among girls and young girls in the Moscow region by improving specialized gynecological care.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.